MRI基本征象结合DWI参数鉴别非典型脑膜瘤和间变型脑膜瘤
2021-08-16韩涛张婧刘显旺张斌邓靓娜林晓强景梦园周俊林
韩涛,张婧,刘显旺,张斌,邓靓娜,林晓强,景梦园,周俊林
脑膜瘤起源于蛛网膜帽状细胞,是颅内第二大原发肿瘤[1]。根据2016年WHO中枢神经系统肿瘤分类将脑膜瘤分为15个亚型,3个级别[2-3]。非典型脑膜瘤(at ypical meningioma,AM)为WHOⅡ级,占颅内脑膜瘤的5%~7%,间变型脑膜瘤(anapl ast ic meningiomas,AAM)为WHOⅢ级,占颅内肿瘤的1%[4-5]。二者生物学行为不同,但常规MRI表现交叉重叠,不易鉴别。与AM相比,AAM具有更高的侵袭性且预后差(总生存期为2~3年)[5],外科手术辅以放疗是主要治疗方式。因此,术前准确诊断具有重要意义。近年来,扩散加权成像(dif f usion-weight ed imaging,DWI)已广泛用于胶质瘤的分级分型[6],本研究拟探讨MRI征象结合DWI参数对AM和AAM的鉴别诊断价值,为术前诊断和治疗提供依据。
1 材料与方法
1.1 一般资料
回顾性收集2014年1月至2020年6月我院经手术病理证实的44例AM患者及同期经手术病理证实的16例AAM患者。AM组中男23例,女21例,年龄38~67岁,平均年龄(51.45±9.09)岁。AAM组男7例,女9例,年龄24~73岁,平均年龄(53.06±12.79)岁。主要临床症状:头痛头昏者23例,伴恶心、呕吐者5例,头痛伴肢体麻木者11例;有抽搐症状者3例,伴视力下降者8例,耳鸣伴听力下降者6例,走路不稳者4例。本研究经过本单位医学伦理委员会批准(批准文号:2020A-109),免除受试者知情同意。
1.2 仪器与方法
采用Siemens 3.0 T Ver io MR扫描仪,患者取仰卧位,固定头部,所有患者均于术前接受T1WI、T2WI、T2-FLAIR、DWI及增强扫描。扫描序列及参数:GRE:T1WI(TR=550 ms,TE=11 ms),层厚5.0 mm,层间距1.5 mm,FOV 260 mm×260 mm,矩 阵256×256;TSE:T2WI(TR=2200 ms,TE=96 ms),回波时间10 ms,回波链长度8,激励次数2。T2WI-FLAIR:TR=9000 ms,TE=110.0 ms,层厚5.0 mm,层间距1.5 mm;DWI(SEEPI序列):加频率选择脂肪抑制技术,TR 4000 ms,TE 100 ms,层厚9 mm,层间距1 mm,FOV 260 mm×260 mm,矩阵256×192,在x、y、z轴3个方向上施加扩散梯度(b值=0、1000 s/mm²)。对比剂为Gd-DTPA 0.1 mmol/kg体质量,流率3 mL/s,获得轴位、矢状位和冠状位增强T1WI。
1.3 图像分析与测量
所有病例均由两名从事神经影像MRI诊断工作并具有10年以上经验丰富的影像诊断医师以盲法独立观察分析,如有分歧经协商后达成一致。观察并记录肿瘤位置、分叶状、最大径、囊变、瘤周水肿、脑膜尾征、肿瘤增强均匀、邻近骨质破坏影像特征。然后在原始图像中计算出ADC值,根据T1WI、T2WI以及增强图像确定病变实性成分,于重建ADC图上避开病灶内肉眼所见的囊变、坏死及出血区,在每个层面手动绘制3个椭圆形ROI,面积为10~20 mm2,分别测量每个ROI的平均ADC值、最小ADC值及对侧正常脑白质的ADC值并取平均值,用平均ADC值除以正常脑白质ADC值计算出相对ADC值(r ADC)。
1.4 病理检查
所有手术切除的肿瘤所得标本用4%的福尔马林固定24 h,常规脱水,石蜡包埋,切取4.0μm厚石蜡切片,进行HE染色和免疫组化染色。
1.5 统计学分析
采用SPSS 25.0统计分析软件,经正态分布检验后,AM和AAM常规MRI表现比较采用卡方检验,ADC值比较采用独立样本t检验,年龄等计量资料采用xˉ±s,P<0.05表示差异有统计学意义。绘制ROC曲线,分析AM与AAM的最佳诊断阈值及相应敏感度与特异度。
2 结果
2.1 影像特征分析
AM:位于大脑镰及矢状窦旁19例、幕上凸面15例、嗅沟及前颅底5例、鞍区2例、桥小脑角区1例及幕下凸面2例;AAM:位于大脑镰及矢状窦旁7例、幕上凸面6例、鞍区1例、桥小脑角区1例及幕下凸面1例。AAM与AM的肿瘤最大径、脑膜尾征、邻近骨质破坏差异无统计学意义(P>0.05)。两组分叶征、肿瘤囊变、强化均匀性、瘤周水肿及瘤脑界面模糊差异有统计学意义(P<0.05,表1)。
2.2 常规MRI表现
16例AAM患者中,T1WI以不均匀等低信号为主,T2WI呈不均匀等高信号,10例(62.5%)呈不规则浅分叶状,15例(93.75%)可见囊变坏死,周围伴有中度或重度水肿有14例(87.5%),增强扫描呈不均匀明显强化16例(100%),瘤脑界面模糊10例(62.5%)。44例AM患者中,T1WI呈不均匀等低信号,T2WI呈不均匀混杂略高信号,14例(32%)呈浅分叶状,瘤内囊变坏死有24例(54.5%),22例周围无或轻度水肿(50%),21例(47.7%)增强扫描呈中度或明显较均匀强化,瘤脑界面模糊4例(10%)(表1,图1、2)。
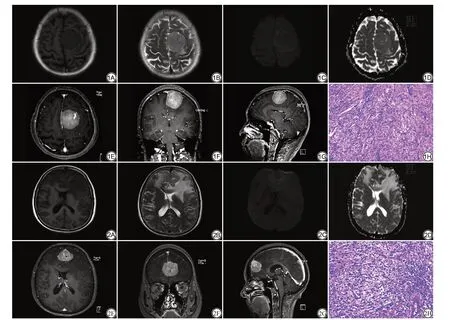
图1 女,59岁,间断头痛头晕半年,非典型脑膜瘤。A:左额顶叶交界区镰旁巨大占位,边界清楚,T1WI呈等低信号;B:T2WI呈等高信号,病灶周围可见小片状长T1、长T2的水肿信号,邻近脑组织受压,中线结构右移;C:DWI呈混杂稍高信号;D:ADC呈稍低信号;E~G:增强扫描呈均匀显著强化;H:病理结果(HE×100):瘤细胞由纤维细胞和脑膜皮细胞构成,束状,旋涡状排列,瘤细胞排列密集,核轻度异型,核分裂2~4个/10HPF,砂粒体可见,Ki-67 5% 图2 女,45岁,头晕伴间断晕厥1年余,加重伴恶心呕吐3 d,间变型脑膜瘤。A、B:双侧额部大脑镰处见分叶状稍长T1、稍长T2信号影,周围见大片状水肿信号影;C:DWI呈不均匀稍高信号影;D:ADC呈低信号;E~G:增强扫描不均匀强化;H:病理结果(HE×100):瘤细胞排列紧密,异型性明显,核分裂像易见,伴坏死,Ki-67 20%Fig.1 A 59-year-old female with intermittent headache and dizziness for half a year,atypical meningioma.A:It showed that the left frontal parietal junction area occupied a large space next to the sickle,the boundary was clear,and the T1WI is iso-low signal;B:T2WI showed iso-high signal intensity,and small patches of long T1 and long T2 edema signals could be seen around the foci.The adjacent brain tissue was compressed and the midline structure moved to the right;C:DWI showed mixed slightly high signal;D:ADC showed slightly low signal;E—G:The enhanced scan showed uniform and significant enhancement;H:Pathological results(HE×100):the tumor cells were composed of fibrous cells and meningeal skin cells,bundle-like,vortex-like arrangement,dense arrangement of tumor cells,mild nuclear atypia,mitosis 2-4/10HPF,and sand bodies could be seen,Ki-67 5%.Fig.2 Female,45 years old,dizziness with intermittent syncope for more than 1 year,aggravation with nausea and vomiting for 3 days,anaplastic meningioma.A,B:Lobulated T1 and T2 signals were seen in bilateral frontal brain sickles,and large edema signals were seen around them;C:DWI showed slightly higher signal intensity;D:ADC showed low signal;E—G:Non-uniform enhancement in enhanced scan;H:Pathological results(HE×100):the tumor cells were closely arranged,the atypia was obvious,and the mitosis was easy to be seen with necrosis,Ki-67 20%.
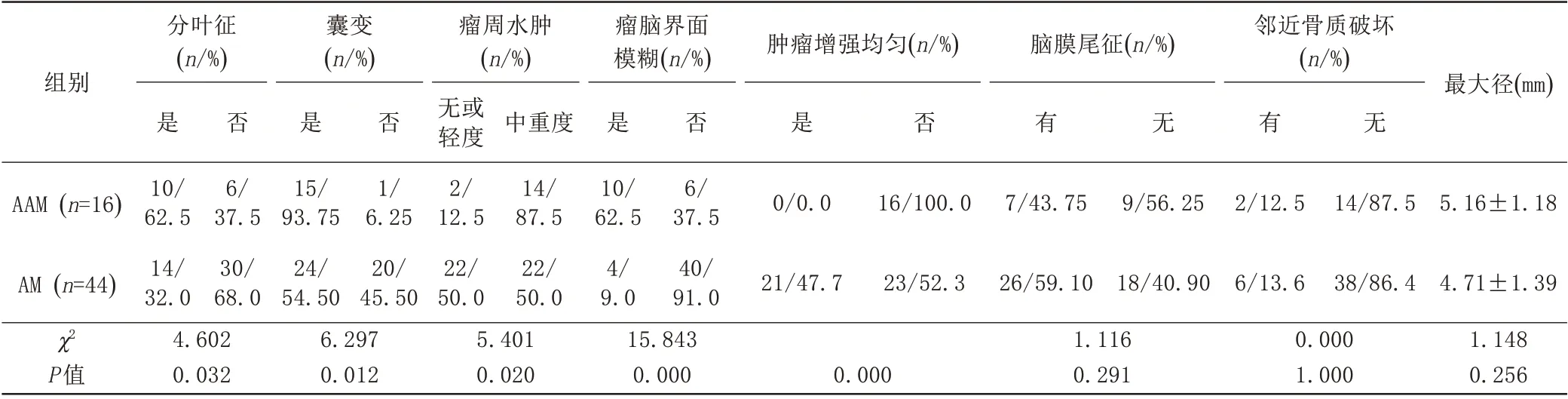
表1 AAM和AM患者MRI对比Tab.1 Comparison between AAM and AM MRI
2.3 DWI信号强度及ADC值
在16例AAM患者中,肿瘤实体成分在DWI上12例呈高或稍高信号,3例呈等信号,1例呈低信号;ADCmean、ADCmin和r ADC分别为(0.742±0.083)×10-3mm2/s、(0.7±0.099)×10-3mm2/s和(1.07±0.10);在44例AM患者中,肿瘤实体成分在DWI上22例呈高或稍高信号,12例呈等信号,10例呈低信号。ADCmean、ADCmin和r ADC分 别 为(0.89±0.076)×10-3mm2/s、(0.842±0.079)×10-3mm2/s和(1.17±0.10),均高于AAM。两组肿瘤实性成分ADCmean、ADCmin值及和r ADC值比较差异有统计学意义(P<0.001)。见表2。
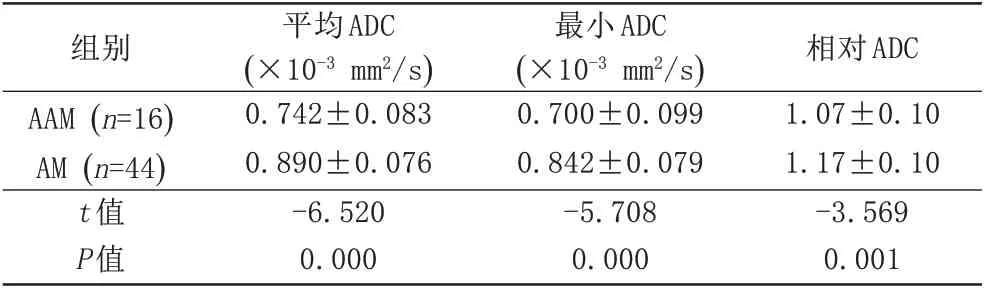
表2 AAM与AM的ADC值对比Tab.2 Comparison of AAM and AM ADCvalues
2.4 ADC值及r ADC值的鉴别诊断效能
当ADCmean阈值取0.822×10-3mm2/s时,其鉴别诊断AAM与AM的敏感度为84.1%,特异度为87.5%,AUC为0.899;当ADCmin阈值取0.800×10-3mm2/s时,其鉴别诊断AAM与AM的敏感度为75%,特异度为87.5%,AUC为0.866;r ADC阈值取1.005时,其鉴别诊断AAM与AM的敏感度为95.5%,特异度为43.7%,AUC为0.749(图3)。
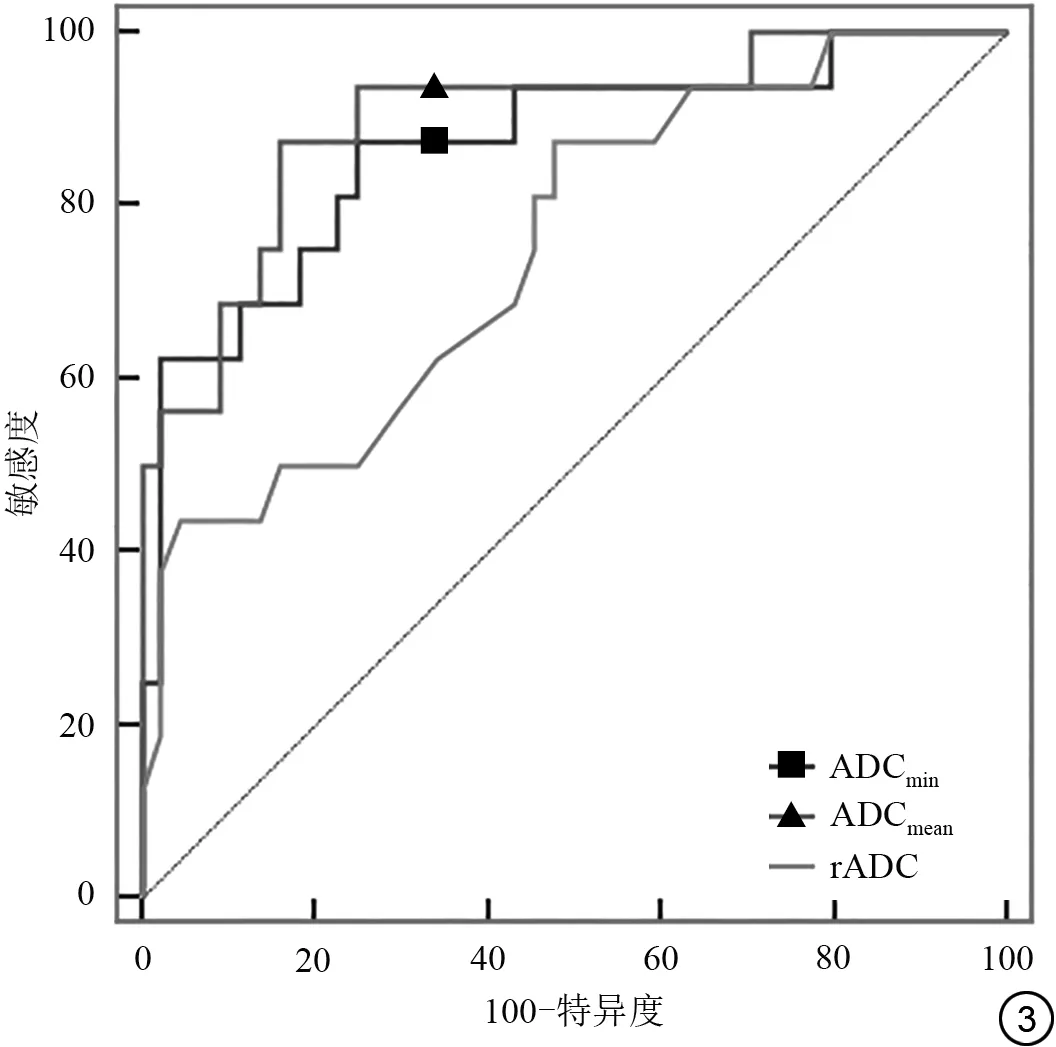
图3 ADCmean值、ADCmin值及rADC值鉴别诊断AAM与AM的ROC曲线Fig.3 ROC curve of AAM and AM for differential diagnosis of ADCmean value,ADCmin value and rADCvalue.
3 讨论
3.1 总结
脑膜瘤是颅内非神经上皮组织起源中最常见的肿瘤[7],脑膜瘤绝大多数为WHO I级,WHOⅡ级脑膜瘤中,非典型脑膜瘤最多见,WHOⅢ级脑膜瘤中,以间变型脑膜瘤最多见[8]。间变型脑膜瘤较非典型脑膜瘤病理及临床更具恶性特征[9],非典型脑膜瘤的复发率是29%~38%,间变型脑膜瘤的复发率是50%~78%[10],因此,在术前准确诊断AAM和AM可以为手术方式的选择和临床治疗提供依据[11]。有研究发现两者的脑膜尾征、最大径等常规MRI征象及临床表现有重叠[8,10],在临床工作中,二者鉴别诊断困难,本研究结果表明,MRI结合DWI参数可以提高术前诊断的准确性。
3.2 常规MRI表现分析
有研究发现,随着脑膜瘤恶性程度的增高,分叶征所占比例增加[12],与本研究结果相符。本研究中,62.5%的AAM呈形态不规则的浅分叶征,而AM浅分叶征只占了32%。这可能与AAM中瘤细胞增生活跃、侵袭性高、在各方向生长速度和所受阻力不同有关。AAM囊变率(93.75%)高于AM(54.5%),可能与AAM肿瘤细胞有丝分裂旺盛、生长快易缺血有关。既往研究发现肿瘤形态不规则、严重的瘤周水肿及强化不均匀是恶性脑膜瘤(WHOⅢ级)的独立预测因素[13],与本研究中AAM瘤周水肿(87.5%)高于AM(50%)相符。瘤周水肿的发生与瘤内静脉充血、毛细血管通透性改变及肿瘤压迫静脉窦造成的缺血有关,血管内皮生长因子过度表达和肿瘤内分泌改变是高级别脑膜瘤水肿的主要原因[14]。本研究中62.5%的AAM表现为瘤脑界面模糊,而仅有9%的AAM瘤脑界面欠清,与既往研究一致[8,10-11],分析其原因可能与AAM的肿瘤细胞易侵犯周围组织及软脑膜向颅内侵犯有关[11]。既往研究[15]发现不同级别脑膜瘤之间强化不均匀性存在差异,与本研究结果一致,多与AAM易出血、坏死、囊变有关。本研究结果显示,AAM与AM的脑膜尾征及邻近骨质改变均无明显差异,与文献报道[8,10-11]一致,本研究中,7例AAM见短、粗结节状脑膜尾征,26例AM见细长光滑脑膜尾征。本研究还发现AAM与AM颅骨改变的比例接近(14.3%/13.6%),表明二者颅骨受侵程度相似。肿瘤最大径在本研究中对二者的鉴别不具有统计学意义,与姜海涛等[16]提出的病理分级高,肿瘤细胞增殖快,生长速度快,肿瘤通常较大不相符,可能与纳入样本量相关。
3.3 DWI信号强度及ADC值分析
DWI是一种基于组织中水分子扩散的功能磁共振成像技术,可以非侵入性地评估组织细胞密度和水布朗运动[17]。DWI广泛应用于各种脑肿瘤的分类、分子分型和鉴别诊断[18]。已有研究指出,ADC值在脑膜瘤的分级中起着重要作用,可用于不同类型脑肿瘤的术前评估和治疗计划[19]。有关文献报道,肿瘤细胞密度、核浆比、肿瘤基质及胞浆内大分子物质含量等影响ADC值。当肿瘤细胞排列紧密、核浆比例高、基质稀少时,水分子扩散受限,DWI信号增高,ADC值较低[20-21]。本研究中,AAM的ADCmean、ADCmin及r ADC均低于AM,不幸的是,Meyer等[11]关于良性和高级别脑膜瘤的ADC值与肿瘤细胞及增殖关系所做的系统回顾和荟萃分析中没有关于AAM和AM的亚组分析,但也有研究发现,肿瘤病理分级越高,肿瘤细胞越密集、增殖越快,核浆比例升高、细胞外间隙变小,更易引起水分子扩散受限,导致ADC值减低[19],与本研究结果一致。既往研究发现,平均ADC值的阈值为0.85×10-3mm2/s时,可区分Ⅰ级和Ⅱ/Ⅲ级脑膜瘤,其敏感度、特异度分别为72.9%、73.1%。本研究结果表明,当ADCmean阈值为0.822×10-3mm2/s时,可以区分AAM和AM,其敏感度和特异度分别为84.1%、87.5%,进一步说明ADC值在脑膜瘤分级中的价值与作用。有研究[22]认为r ADC值更稳定,不易受不同成像技术及参数的影响,其敏感度及特异度更高。本研究中r ADC值对两组脑膜瘤的诊断较ADCmean和ADCmin有更高的敏感性,但是特异度明显低于绝对ADC值,分析原因可能与r ADC的计算结果与测量对侧正常脑白质的ADC值有关。此外,本研究还发现,部分AM患者的DWI信号高于AAM,但其ADCmean值、ADCmin值及r ADC值仍高于AAM,这可能归因于不同的T2时间导致的T2加权图像对比度不同,这种现象被称为T2穿透效应[19,23],因此在DWI诊断中需结合ADC值消除T2穿透效应对诊断的影响。
本研究依然存在不足之处,AM患者44例,AAM患者16例,统计误差较大;今后可扩大样本量进一步研究。总之,MRI征象(瘤脑界面模糊、瘤周水肿、分叶征、囊变及增强均匀)结合DWI参数(ADCmean、ADCmin和r ADC)对术前准确诊断AAM和AM有一定的临床价值。
作者利益冲突声明:全体作者均声明无利益冲突。