早期肠内营养递增输注速度对重症急性胰腺炎患者腹内压和喂养耐受的影响
2021-08-15唐丽萍齐凤楠张锦锦
唐丽萍 齐凤楠 张锦锦
重症急性胰腺炎(SAP)是一种致命性的疾病,具有较高的病死率,主要归因于其严重的并发症,包括全身性炎症反应综合征(SIRS)和多器官功能衰竭(MOF)[1-2]。有研究显示肠屏障功能的损害会促进局部和全身感染的发生[3-4]。早期肠内营养可以更好地维持肠黏膜的功能和结构,降低炎性介质和有毒产物的移位[5-6]。因此,早期维持肠屏障功能对于降低病死率和改善预后至关重要。但有研究提示早期肠内营养会导致患者腹内压升高,使肠管及肠壁血管受压、缺血、坏死[7]。而输注速度被证实会直接影响患者腹内压[8]。本研究通过临床对照实验,观察三种速度输注肠内营养液对重症胰腺炎腹内压、早期营养耐受情况的影响。
1 对象与方法
1.1 研究对象
选取医院2019年1月—2021年1月60例重症急性胰腺炎患者作为研究对象。纳入条件:确诊为重症急性胰腺炎;遵医嘱需给予肠内营养者;年龄≥18岁;预计住院时间≥7 d;腹内压<12 mmHg(1 mmHg=0.133 kPa);知情同意者。排除条件:入院48 h出院或死亡;腹内压无法测量者;有精神疾病患者。按照组间基本特征具有可比性的原则将患者分为低速组、中速组、高速组,每组20例。低速组男13例,女7例;年龄49.15±8.61岁;病程8.35±3.30 d;干预前腹内压9.28±1.25 mmHg。中速组男15例,女5例;年龄48.45±9.10岁;病程7.95±3.90 d;干预前腹内压9.35±1.28 mmHg。高速组男11例,女9例;年龄47.5±7.26岁;病程8.40±3.57 d;干预前腹内压9.33±1.37 mmHg。三组患者上述资料比较差异无统计学意义(P>0.05)。
1.2 输注方法
患者入院后均给予常规治疗和护理,待患者生命体征平稳,血流动力学稳定,24~48 h内采用鼻空肠法实施早期肠内营养支持,肠内营养液使用混悬液百普力(荷兰纽迪希亚公司生产,500 ml/瓶)。根据阶梯式能量代谢测定结果动态修改膳食计划,常规每日115 kJ/kg热量,0.25~0.39 g/kg氮,每日总量500~1500 ml,温度37~38 ℃。初始输注速度均为30 ml/h,低速组以每4 h增加10 ml的速度增加输注的速度,20 h后增至最高值80 ml/h保持持续输注;中速组以每4 h增加15 ml的速度增加输注的速度,16 h后增高至最高值80 ml/h保持持续输注;高速组以每4 h增加20 ml的速度增加输注的速度,12 h后增高至最高值80 ml/h保持持续输注。给予肠内营养过程中需密切观察,若出现呕吐,轻度检查管道是否移位,重度降低输注速度并给予药物治疗;若出现腹内压12~15 mmHg或轻度腹胀,保持原输注速度并进一步观察,腹内压16~25 mmHg或中度腹胀,降低输注速度并给予药物治疗,腹内压>25 mmHg或重度腹胀,立即停止输注并进行腹部检查;若出现腹泻,轻中度保持原输注速度并密切观察,重度可酌情给予药物治疗;若出现胃潴留量超过1000 ml/12 h,应先进行腹部X线检查,鼻肠管位置移位进行重新插管,鼻胃管未移位检查鼻肠管回抽内容物中葡萄糖含量,根据症状给予胃动力药物;若出现胃肠道出血,量小严密观察,量大应立即停止输注;若出现误吸应立即停止输注肠内营养[9]。
1.3 观察指标
(1)腹内压:使用间接测量法,通过测量膀胱内的压力反应腹腔压力,嘱者取平卧位,排空膀胱,尿管内注入无菌生理盐水25 ml,30~60 s后尿管与测压管之间处于相同水平,以腋中线为零点,当患者处于呼气末时准确读取水柱高度并记录。由责任护士分别在干预前和干预后8 h、16 h、20 h进行测量。
(2)肠内营养喂养不耐受:由责任护士严密观察患者有无出现呕吐、腹胀、胃潴留、腹泻、胃肠道出血等情况并记录。
1.4 统计学方法
采用SPSS21.0和Excel2016进行统计分析,计量资料以“均数±标准差”表示,三组间均数比较采用方差分析,两两比较采用LSD检验;计数资料组间率比较行χ2检验。检验水准α=0.05,以P<0.05为差异有统计学意义。
2 结果
2.1 三组重症急性胰腺炎腹内压比较
2例患者输注肠内营养液过程中病情发生恶化,经抢救无效死亡,未能完成肠内营养的治疗,低速组纳入19例,中速组纳入20例,高速组纳入19例。在治疗后8 h、16 h、20 h,低速组腹内压均低于中速组和高速组,差异有统计学意义(P<0.05),见表1。
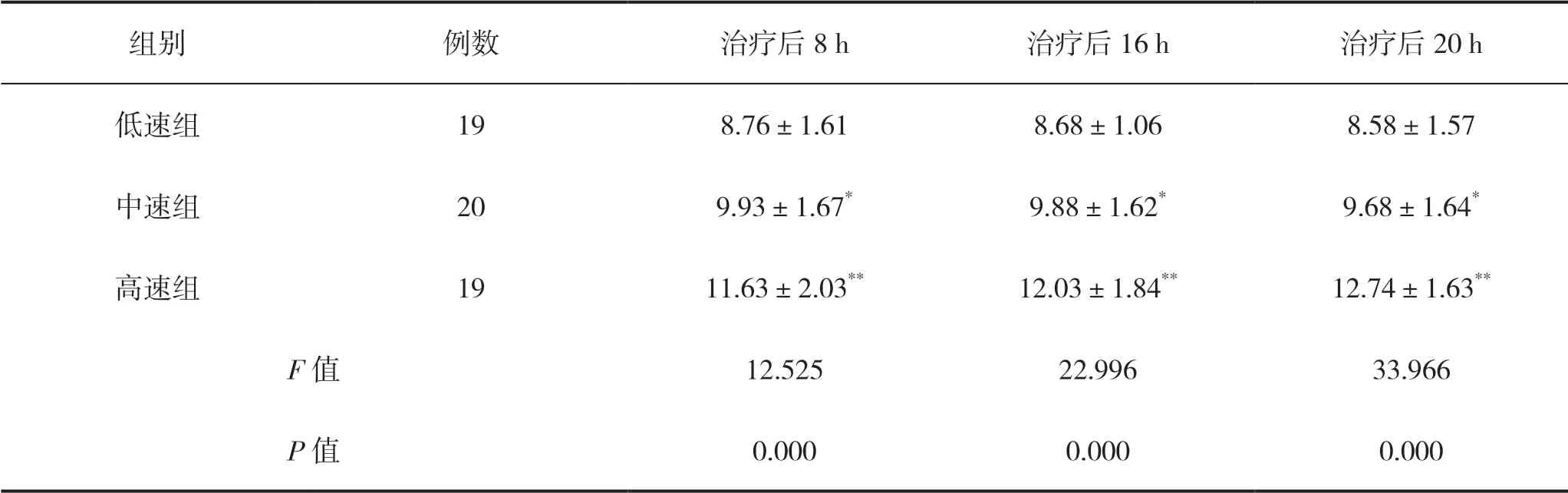
表1 三组重症急性胰腺炎腹内压比较
2.2 三组重症急性胰腺炎肠内营养喂养不耐受情况比较
肠内营养喂养不耐受发生率低速组最低10.53%,高速组最高52.63%,三组喂养不耐受情况比较差异有统计学意义(P<0.05),肠内营养喂养不耐受发生率随输注速度加快而增加,见表2。

表2 三组重症急性胰腺炎肠内营养喂养不耐受情况比较
3 讨论
重症急性胰腺炎是急性胰腺炎的一种重型疾病,由于其易引起胰腺分泌功能紊乱,导致高分解代谢状态,易消耗大量能量,引起营养不良,发生率高达53.3%[10],故给予早期营养支持是非常重要的。但有研究显示,输注速度与腹内压具有相关性,输注速度越快,患者腹内压升高越明显[7]。腹内压的升高易引发腹腔脏器水肿,腹腔积液、积气,胃肠功能紊乱甚至引发胃肠衰竭[11]。低速递增输注营养液对肠道黏膜和血管的冲击较小,且可延长输液时间,给予机体适应的时间,可降低腹内压升高的风险。本研究低速组中每4 h增加10 ml递增速度输注营养液的腹内压处于稳定状态,中速组每4 h增加15 ml和高速组每4 h增加20 ml的腹内压均有上升趋势,低速组低于中速组和高速组差异具有统计学意义(P<0.05)。本研究初始输注速度为30 ml/h,而有研究提示30 ml/h输注速度可能对患者产生一定影响,20 ml/h输注速度对患者影响较小[7],故未来可进一步对初始输注速度进行研究。低速递增输注营养液耐受性较好。据统计重症急性胰腺炎患者实施肠内营养支持喂养不耐受发生率高达58.7%[8],喂养不耐受的发生会影响营养的消化和吸收,加剧营养不良的发生。喂养不耐受是指给予肠内营养过程中发生呕吐、腹胀、胃潴留、腹泻、胃肠道出血等胃肠不良反应,而使患者无法得到每日目标能量[12]。本研究低速组喂养不耐受发生率为10.53%,远低于高速组52.63%,差异具有统计学意义(P<0.05)。另外,邓宝群等[11]研究显示腹内压升高也会增加喂养不耐受的发生率,低速递增输注营养能降低腹内压,可能是低速组耐受性好的原因之一。有研究提出腹内压<13 mmHg时可进行肠内营养支持,发生喂养不耐受的可能性较低[7]。故输注营养液的过程中应严密监测腹内压和喂养不耐受发生情况,同时给予胃黏膜保护剂、肠道益生菌等辅助药物保护胃肠道功能。
综上所述,重症急性胰腺炎采取早期肠内营养支持时,建议低速递增肠内营养液(初始输注速度为30 ml/h,每4 h增加10 ml,达到80 ml/h后维持输注),能有效防止腹内压的升高和喂养不耐受情况发生,提高患者耐受性和安全性。本研究也存在不足之处,样本量太小,且未进行严格的样本量计算,未来还需要更多大样本随机对照试验证明和制定科学有效的干预方案。
