基于史密斯模型的医养结合政策执行效果研究*
2021-08-12陈志鹏杨金侠章凯燕顾思雨
陈志鹏 ,杨金侠 ,章凯燕 ,顾思雨
(安徽医科大学卫生管理学院,安徽 合肥 230032)
根据民政部数据显示,截至2018年底,我国60岁及以上的老年人口有2.49亿,占总人口的17.9%,预计2025年将超过3亿。随着失能、部分失能老年人口的不断增加,老年人群体对医疗卫生服务和生活照料的双重需求不断增长。目前医疗卫生和养老服务体系相对独立,不能满足老年人多样化的健康养老服务需求。2015年11月,国务院颁布了《关于推进医疗卫生与养老服务相结合的指导意见》,提出推进医疗卫生与养老服务相结合,更好适应老龄化社会的需求。医养结合是指医疗服务和社会长期护理服务的整合,旨在为老年人提供综合、连续的健康养老服务[1]。有研究显示,医养结合模式下的延续性护理对老年慢性阻塞性肺疾病患者肺功能改善和生活质量提高有积极作用,能够降低并发症发生率,减轻患者经济负担[2]。本研究以史密斯模型为理论框架,对医养结合政策执行过程中出现的问题进行分析,并评价其执行效果,为推动政策进一步实施提供对策建议。
1 资料与方法
1.1 资料来源
本文以史密斯模型的理论框架为指导,以中国知网、万方数据知识服务平台、维普网中的论文作为文献来源,并在国家卫生健康委员会、国家医疗保障局等官方网站获取医养结合相关政策文件。以“主题 = 医养结合OR医养融合”,“学科领域 = 医药卫生科技”,“期刊范围 = CSSCI+CSCD+核心期刊”进行检索,时间限定为2011年至2019年,共检索出文献839篇,去除重复文献后剩余634篇。对文献进行人工筛选,通过阅读文献剔除与医养结合主题相关性低、报纸、会议等无效文献,最终获得合格文献506篇。
1.2 研究方法
美国学者T.B.史密斯在1973年发表的“政策执行过程”一文中提出史密斯模型,该模型认为政策在执行过程中主要受4个重要因素的影响,即:理想化政策、政策执行机构、政策目标群体、政策执行环境[3]。(见图 1)
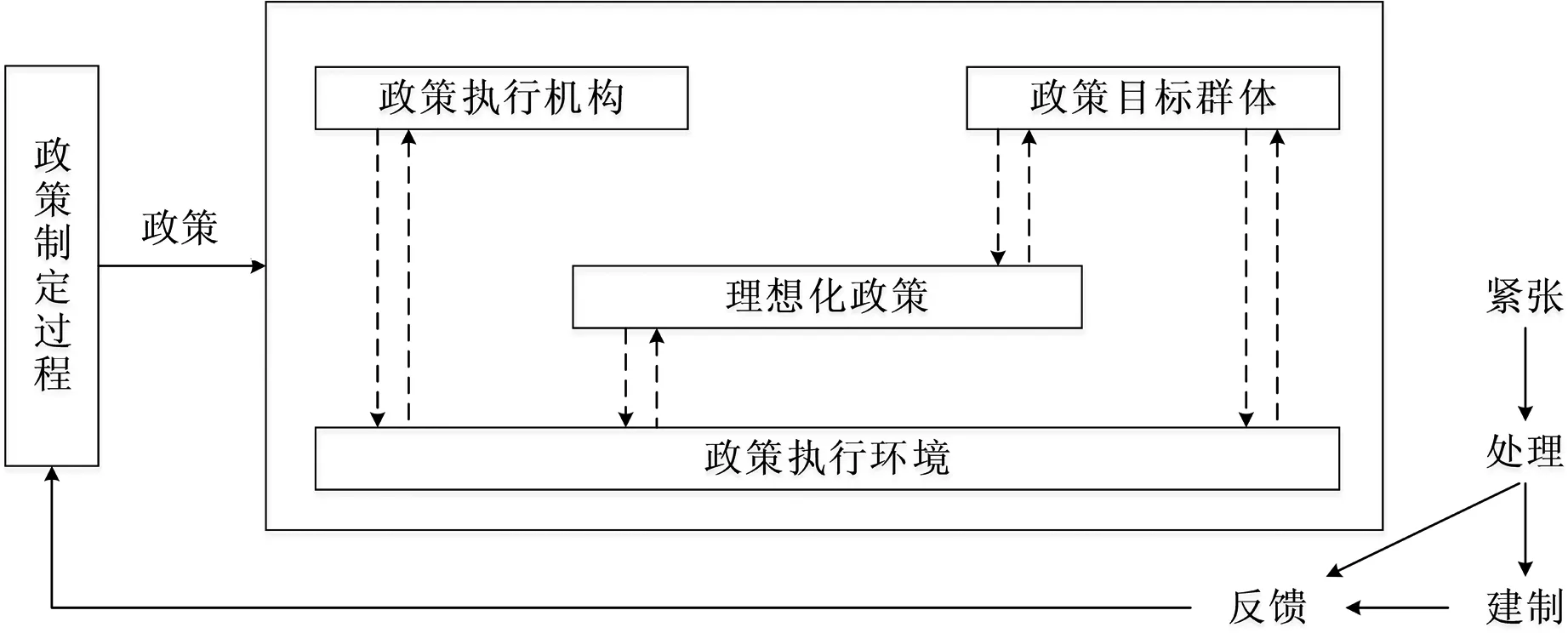
图1 史密斯模型
2 政策执行情况
2.1 理想化政策
史密斯认为理想化政策是影响政策执行效果最主要的因素,理想化的政策应具备合理性、可行性和合法性的特征,只有理想化的政策才能被目标群体广泛接受并得以顺利执行[4]。
从政策的合理性来看,推行医养结合可以整合医疗服务和养老资源,是积极应对人口老龄化的有效措施。将生活照料、文化娱乐和医疗、护理、康复、临终关怀等服务结合起来,可以满足不同健康水平老年人的医疗和养老服务需求。同时,可以缓解部分老年人长期占用医院床位进行康复护理的“押床”现象,提高医疗资源的利用效率。
从政策的可行性来看,医养结合是老龄化国家对医疗服务和养老服务“双轨制”进行资源整合的一种手段,在国际上已有较多实践并取得一定进展。自国家发布政策推动医养结合以来,各地区因地制宜地开展了相应探索,逐渐出现了一些较为成熟的模式。如青岛以长期护理保险制度为核心,实现了医养双方资源的有效整合;上海以社区卫生服务中心为支撑平台,向养老领域提供更充足、适宜的医疗资源;苏州在机构、社区和居家三个层面落实医养结合政策,形成了“3 + X”的医养结合模式[5]。
从政策的合法性来看,我国政府先后颁布了一系列文件支持和推动医养结合养老服务的发展。2013年,国务院颁布了《关于加快发展养老服务业的若干意见》,提出探索医疗机构与养老机构合作的新模式。2015年,《关于推进医疗卫生与养老服务相结合的指导意见》提出医疗卫生与养老服务资源有序共享,推动医养结合服务网络形成。此后,《关于确定第一批国家级医养结合试点单位的通知》、《医养结合重点任务分工方案》、《关于制定和实施老年人照顾服务项目的意见》等政策文件相继颁布,明确了医养结合发展的方向,并提出了具体的要求和发展目标。
我国医养结合模式的探索虽然取得了一定进展,但在实践过程中仍存在一些问题。通过阅读分析文献可知,缺乏完善的政策法规是阻碍医养结合政策有效推行的主要因素。此外,医养结合机构受到卫生、民政、医保等部门的多头管理,部分已有政策较难落实。现有社区全科医生和护理人员不足,专业技术和服务水平与居民的需求仍存在一定差距。多数老年人习惯于传统的居家养老和社区养老,对“医养结合”养老模式了解度不高。筹资渠道不畅、医保覆盖率低,导致民间资本开办医养结合机构的积极性不高。
2.2 政策执行主体
政策执行主体是指负责政策执行的相关部门或组织机构,本文中指的是执行医养结合政策的政府、卫生行政部门、医疗机构、养老机构等。
2.2.1 政府
政府作为政策的制定者和主导者,明确医养结合机构的功能定位和发展方向,提供医养结合政策扶持和财政支持,监管和统筹协调各相关管理部门工作,不断推进医养结合服务长远健康发展。但政府在支持、监管和配套政策建设方面依然存在一定问题。现阶段政府目标规划和策略类政策工具较为完善,这表明政府为促进医养结合服务良性发展的决心;法制监管类政策工具的运用有待加强,医养结合服务市场准入机制有待进一步完善;金融服务和税收优惠类政策工具有所欠缺[6],不利于调动民间资本开展医养结合服务的积极性。
2.2.2 卫生行政部门
卫生行政部门承担着医养结合政策的制定、实施以及行业监管和协调部门间工作等职责。作为外部的监督主体,应对医养结合机构的服务质量、收费标准、设施安全、准入资质等方面进行监管。为更好推进医养结合服务的发展,卫生行政部门需要和其他管理部门开展广泛协作。但在实际运行过程中各部门间协作性较低,导致专业性不强、监督力量薄弱等问题的出现。
2.2.3 医疗机构
目前我国设立老年病科的医院较少,缺乏针对老年疾病的专业化人才队伍,不能满足老年患者的就诊需要。我国三级医院主要承担疑难杂症的诊断、教学、科研的任务,加之受平均住院日、总额预算管理等因素的约束,因而较少能满足老年人长期住院进行康复护理的需求。基层医疗卫生机构的医护数量、技术水平、基础设施等有限,主要功能是满足居民的基础医疗需求。因此,部分二级医院依托现有的医疗资源,通过发展老年病科、设立老年病区和康复病区转型为医养结合服务机构是行之有效的路径[7]。但资质审批、人员待遇、服务标准等问题同样是二级医院转型的阻碍,应出台相应的政策加以扶持。
2.2.4 养老机构
养老机构是影响医养结合服务是否能有效开展的重要主体。养老机构的投资主体有公办、民办、企事业单位等,随着医养结合服务的开展,医养结合养老机构的公益性和福利性增强。但由于缺乏合理的筹资措施,仅依靠老人缴费、政府资金和财政补贴等筹资渠道,不利于长远的发展。据养老机构信息平台养老网显示,在注册的26602家养老机构中,属于医保定点的养老机构只有2016家,仅占7.6%。由于养老机构医保覆盖率低[8],导致老年人的养老的成本增加。此外,目前我国大多数养老机构不具备医疗服务能力,使得老年人为了治疗和康复不得不在医疗机构、养老机构和家庭之间往返。部分养老机构基础设施相对较差,护理人员的资质良莠不齐,为了规避风险更愿意让生活可以基本自理的老年人入住。
2.3 政策目标群体
政策目标群体主要指政策实施所针对的人群,其自身状况、对政策的认知程度都会对政策产生影响,是影响政策能否有效执行的直接因素。
2.3.1 老年人
老年人自身经济水平、养老习惯、健康状况以及对医养结合服务的认知程度等因素都会影响其养老方式的选择。在老年人层面,影响医养结合发展的因素主要有以下几个方面:首先是认知因素,老年人对医养结合服务模式的了解程度低且认知存在偏差。有研究显示,老年人对医养结合机构的熟悉程度越高,选择入住的意愿越高[9],从侧面反映出加强对医养结合服务宣传的重要性。其次是健康状况,健康水平不同的老年人对养老服务的需求层次也不同。对于日常生活基本能够自理的老年人,他们多数选择普通养老机构;对于失能和半失能的老年人而言,他们更需要入住提供日常生活照顾和医疗护理服务的养老机构。再者是经济因素[10],相比普通养老机构,医养结合养老机构所提供的服务更好,因而收费水平也会相应地提高。部分老年人因为经济困难,即使有医养服务需求也只能望而却步。最后受传统养老习惯影响,多数老年人选择居家养老或社区养老。
2.3.2 医护人员
作为医养结合服务中医疗服务的提供方,医生和护士是决定服务质量的关键。自国家发文推动医养结合服务以来,明确加大对老年医学、康复、护理人才的培养力度,大力推进养老护理员等具有专业技能人员的培训,不断扩充适应需求的人才队伍。但受薪酬、职称评定、发展机会等因素的影响,医护人员到医养结合机构执业的积极性不高。入住医养结合机构的老年人健康状况各异,需要护理人员具备综合的专业素质[11];面对照护过程中的突发状况,还要求护理人员具备一定的心理素质;但护理人员工作强度大,且取得的薪酬与其工作强度不对等;这些因素导致专业的护理人员短缺,不能满足医养结合服务市场的需求。此外,部分养老机构招收护理人员要求不规范,往往经过短期培训就允许上岗工作,无法达到对失能、半失能老人进行专业护理的要求。
2.4 政策执行环境
政策执行环境,是指政策在执行过程中会受到宏观和微观环境因素的影响,政策的制定和实施应与当地的政治、经济、文化等因素相适应。
随着我国社会经济发展、居民健康素养提升、老年人慢性病发病率增加,人们对养老服务和医疗服务提出了新的、更高的要求[12]。国家自发展医养结合服务以来,发布了一系列相应地支持和促进性的政策文件。随着医养结合工作的推进,指导文件逐渐细化,专项政策的出台明确了医养结合的发展方向和阶段性目标,为政策执行创造了良好的政治环境。十九大报告中也明确提出要推进医养结合,积极应对人口老龄化。同时,医保报销、长期护理保险、大病医疗补助制度的发展和完善,为医养结合服务的发展提供了一定保障和支持。但是医养结合服务在探索发展的过程中,相关的宣传工作未能及时跟进[13],导致老年人对医养结合服务模式了解程度较低。此外,受传统孝道文化和养老习惯的影响,出于可以给予老人更多陪伴和出现突发状况能够及时处理等考虑,多数家庭会选择居家养老和社区养老的方式。
3 对医养结合政策执行中存在问题的建议
3.1 完善医养结合政策法规体系
政策推动是医养结合服务顺利实施的主要方面,需要政府根据其发展阶段不断提高政策的合理性和可行性,进而提升医养结合政策的总体功效。因此,在制定政策时应结合当地实际情况和目标群体需求,提高政策的合理性和可行性。完善政策执行的配套制度,不断提高医养结合政策的协调性,提升医养结合服务发展动力。健全医疗保险制度,提高医养结合机构的医保覆盖率;积极推进长期护理保险,减轻老年人的养老经济负担;鼓励商业性健康和护理保险发展,为老年人提供多层次的保障。如青岛市根据城乡医疗保险健全程度差异,通过合理的制度设计,为推进长期护理保险发展提供了充分的政策支持[14],为失能、半失能老年人的养老权益提供了有效保障。此外,政府应完善相应的监管制度,加强行业自律和市场监管,不断促进医养结合服务良性发展。
3.2 明确和优化执行主体职责
政策的顺利实施有赖于执行主体间的协作参与,因而明确和优化执行主体职责是非常有必要的。针对医养结合机构多部门管理的问题,政府应发挥自身主导作用,统筹协调相关部门工作推进。同时各相关管理部门应明晰自身的职责,加强业务能力建设。目前,我国医养结合养老服务主要有整合照料、联合运营、支撑辐射三种模式[15],每种模式都存在不同的优势和劣势。政府应加强对医疗资源和养老资源的优化整合,提高医养结合资源的利用效率。卫生行政部门应加强和民政部、人社部等部门的协作,共同制定医养结合服务标准和服务规范。医养结合机构应了解自身的优势和劣势、面临的机遇和挑战,明确功能定位;以实际需求为导向,提供适宜的服务内容;不断提高服务质量,满足老年人不同层次的需求。
3.3 提升目标群体对医养结合服务发展的推动力
医养结合服务相较于传统的养老模式,可以有效降低老年人因健康问题引发的风险。作为一种新型的养老模式,社会对其认知程度是影响其需求的重要因素[16]。因此,应加大对医养结合养老模式的宣传力度,提升社会公众对于该种养老模式的了解程度。对于有意向入住的老年人,医养结合机构应就服务内容、老年人健康状况评估、医疗护理措施等方面取得老人或其家属的认同[17],不断提高老年人对服务的满意度。此外,应加强老年医学、护理、康复等学科建设,培养适应医养结合服务市场需求的专业人才;对医护人员和服务人员进行定期培训和考核,不断提高其专业技术水平和服务能力;严格医养结合机构准入标准,健全人事、薪酬、职称等管理制度。
3.4 创造医养结合政策顺利实施的良好环境
政府应加强对医养结合服务的支持和保障力度,一方面增加财政投入,拓宽筹资渠道,如基金会、慈善捐赠、银行信贷等;另一方面简化医养结合机构的审批手续,给予政策优惠和税收优惠,鼓励和吸引民间资本参与。现阶段我国在规定医养结合服务规范方面较为滞后,服务合同中关于“医”的内容不够详尽,导致出现纠纷时处理难度较大[18]。因此,应加强相应法律法规体系建设,为医养结合机构发展提供法律保障。此外,应在相关政策支持下加强医养结合机构医疗设施建设,改善机构内医疗服务环境。
