柴胡舒肝丸联合地衣芽孢杆菌活菌胶囊治疗功能性消化不良的临床疗效观察
2021-08-12历飞
历飞
功能性消化不良(functional dyspepsia,FD) 发病率较高,我国约11%~23%[1],占消化系统疾病的20%~40%[2]。该病治疗起来很困难,且易反复发作,较大程度的降低了患者的生活质量,因此引起了广大医务工作者的重视,其发病机制尚不明确,内脏高敏感、胃肠道活动异常、肠-脑轴异常、肠道菌群异常是其主要因素[3]。目前肠道菌群已经成为该病机制研究的热点,肠道菌群紊乱是导致FD 的重要病因,也是治疗该病的重要靶点,调整肠道菌群能重新构建肠道微生态,能够改善肠道黏膜屏障,抑制病菌侵入,进而实现改善肠道功能的目的,补充肠道菌群已经在临床中用于治疗各种消化系统疾病[4,5]。目前认为柴胡舒肝丸可以通过改善胃泌素、瘦素等胃肠激素实现增强胃动力的目的,促进胃的排空[6,7]。本次将以上药物联合起来治疗FD,现总结经验如下。
1 资料与方法
1.1 一般资料 收集80 例FD 患者,随机分为对照组与观察组,各40 例。对照组男18 例,女22 例;年龄25~50 岁,平均年龄(37.95±6.22)岁;病程3~9 年,平均病程(5.58±1.28)年。观察组男21 例,女19 例;年龄28~50 岁,平均年龄(38.56±5.21)岁;病程2~10 年,平均病程(5.90±1.93)年。两组患者的性别、年龄、病程等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 对照组予以枸橼酸莫沙必利,餐前口服5 mg/次,3 次/d;柴胡舒肝丸10 g/次,2 次/d。观察组在对照组治疗基础上予以地衣芽孢杆菌活菌胶囊,2 粒/次,3 次/d,首次加倍。治疗期间所有患者禁止服用其他功效类似的药物,并嘱患者规律饮食。两组均治疗4 周。
1.3 观察指标及判定标准 比较两组治疗前后消化不良症状评分、肠道菌群数量变化情况及临床疗效。采用胃肠道症状评定量表(gastrointestinal symptom rating scale,GSRS)[8]对FD 患者的“ 餐后饱胀”、“早饱”、“上腹疼痛”、“上腹烧灼感”4 种消化不良症状进行评分,每个症状按严重程度从没有症状到症状非常严重分为0~6 分,共7 个等级:0 分=正常;1 分=稍有一点;2 分=有一点;3 分=中等;4 分=稍严重;5 分=严重;6 分=非常严重。分数越高,表示消化不良症状越严重。疗效判定标准:治愈:消化不良各项症状均消失;显效:消化不良各项症状基本消失;好转:消化不良各项症状有所改善;无效:消化不良各项症状无变化甚至加重。总有效率=(治愈+显效+好转)/总例数×100%。
1.4 统计学方法 采用SPSS17.0 统计学软件处理数据。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组消化不良症状评分比较 治疗前,两组餐后饱胀、上腹疼痛、早饱、上腹烧灼感评分及总分比较,差异无统计学意义(P>0.05);治疗后,两组餐后饱胀、上腹疼痛、早饱、上腹烧灼感评分及总分均低于本组治疗前,且观察组均低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组消化不良症状评分比较(±s,分)

表1 两组消化不良症状评分比较(±s,分)
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
2.2 两组临床疗效比较 观察组总有效率高于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组临床疗效比较 [n(%)]
2.3 两组治疗前后肠道菌群变化情况比较 治疗前,两组肠道双歧杆菌、乳杆菌、肠杆菌、肠球菌和酵母菌数量比较,差异无统计学意义(P>0.05)。治疗4 周后,对照组患者肠道菌群数量与本组治疗前比较,差异无统计学意义(P>0.05);观察组肠道双歧杆菌、乳杆菌数量高于本组治疗前及对照组,差异有统计学意义(P<0.05)。观察组肠道肠杆菌、肠球菌和酵母菌数量低于本组治疗前及对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组治疗前后肠道菌群变化情况比较(±s),Log N/g 湿便
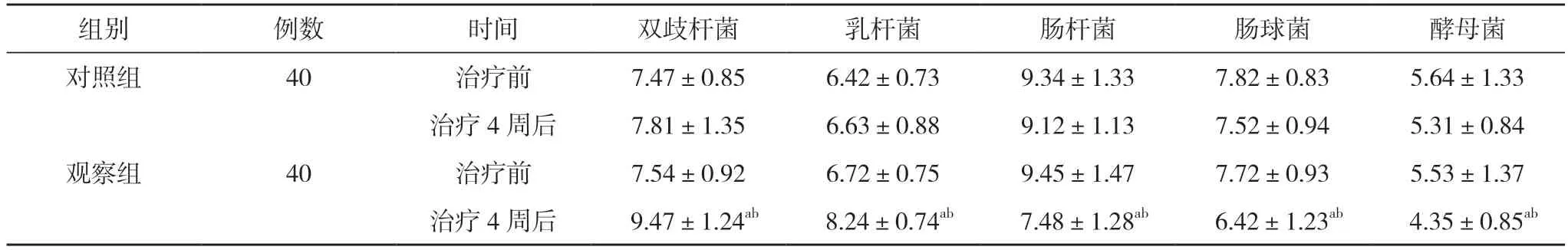
表3 两组治疗前后肠道菌群变化情况比较(±s),Log N/g 湿便
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
3 讨论
目前对于FD 与肠道菌群相关性的研究较少,仅有个别学者报道了FD 存在肠道菌群种类的改变和部分益生菌数量的下降,已证实弯曲杆菌属、沙门菌属、大肠杆菌等菌群异常表达参与了FD 的发生、发展[9]。研究发现FD 大鼠粪便中乳酸杆菌、双歧杆菌等益生菌的表达量明显下降[10],部分FD 患者十二指肠黏膜的链球菌、厌氧菌等致病菌的数量变化与临床症状的严重程度直接相关[11]。因此推断功能性消化不良患者的发病及症状反复与肠道菌群失调有一定关联性,主要表现为菌群种类的改变和数量的异常。
然而,特定菌群在FD 发病中的作用机制仍尚未明确,可能与平衡肠道内环境、调节肠道免疫、改善肠道微生态等有关[12]。随着该领域研究的不断开展,越来越多的研究发现胃肠动力下降与肠道菌群失衡密切相关。据报道造模形成小鼠肠道的无菌状态存在胃排空延迟、肠推进能力下降的现象,而移植正常小鼠肠道菌群后可逆转此现象[13],提示肠道菌群失衡能够导致胃肠动力下降。血清胰高血糖素样肽1(glucagon-like peptide-1,GLP-1)是由回肠内分泌L 细胞分泌的一种胃肠激素,正常生理条件下,胃肠道分泌的GLP-1 可作用于GLP-1 受体产生降低食欲和延缓胃肠排空等作用。但在某些病理状态下GLP-1 的作用发生了变化,胃肠动力不足的FD 患者血清GLP-1 水平较健康人下降[14],说明因GLP-1 分泌减少而导致的胃肠动力下降可能是FD 发病的机制之一。又有研究发现小鼠肠道无菌状态下GLP-1 水平明显下降,移植正常肠道菌群后,GLP-1 表达明显上升;而敲除GLP-1 受体的小鼠经肠道无菌干预后,其胃肠动力不受影响,说明GLP-1的表达与肠道菌群关系密切[15],提示肠道菌群可能通过调控GLP-1 的表达影响胃肠动力,是FD 发病的可能机制。本次研究结果显示:治疗后,两组餐后饱胀、上腹疼痛、早饱、上腹烧灼感评分及总分均低于本组治疗前,且观察组均低于对照组,差异有统计学意义(P<0.05)。观察组总有效率高于对照组,差异有统计学意义(P<0.05)。观察组肠道双歧杆菌、乳杆菌数量高于本组治疗前及对照组,差异有统计学意义(P<0.05)。观察组肠道肠杆菌、肠球菌和酵母菌数量低于本组治疗前及对照组,差异有统计学意义(P<0.05)。说明通过改善肠道菌群能很好的改善患者的症状。
本研究进一步丰富并强调了调整肠道菌群对改善功能性消化不良患者胃肠动力的临床意义,为治疗提供了合理的靶点,以更好地指导临床实践。
