大骨节病患者膝关节影像学定量测定对TKA的指导价值
2021-08-03张晓越王小红庆阳市人民医院骨一科庆阳市第二人民医院门诊部甘肃庆阳745000
张晓越,王小红(.庆阳市人民医院骨一科;.庆阳市第二人民医院门诊部,甘肃 庆阳745000)
大骨节病是一种活动关节受限的疾病,多发于膝关节、踝关节、髋关节等活动性关节,其中以膝关节为主要发病点[1]。晚期膝关节患者出现疼痛,关节活动受限等症状,严重影响患者的生活质量,对于晚期膝关节大骨病患者多采用人工关节置换术(TKA),可以改善膝关节功能,能有效的缓解疼痛,提高患者的生活质量[2]。术前影像学检查是了解患者情况的重要手段,可以判断膝关节的损坏程度及解剖位置。因此,本研究旨在观察大骨节病患者膝关节影像学定量测定对TKA的指导价值。报道如下。
1 资料与方法
1.1 一般资料 选取2017年3月~2020年3月在本院确诊的68例大骨病患者。采用简单随机分组将患者分为观察组34例和对照组34例。观察组中男21例,女13例;年龄42~56(47.36±2.98)岁。对照组中男21例、女13例;年龄42~56(47.96±2.96)岁。两组患者均为内翻内旋畸形患者。两组年龄、性别、病情等一般资料比较,无显著差异(P>0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:符合晚期大骨病诊断标准;经医院医学伦理委员会审核批准,患者及家属了解并知情同意。排除标准:合并其他影响膝关节评估的疾病,如类风湿性关节炎、骨性关节炎、创伤后关节炎、强直性脊柱炎等;合并严重心脑血管疾病患者;不符合本次研究标准。
1.3 方法 两组患者在术前均行下肢全长X线检查和膝关节正侧位,测量股胫角及下肢全长力线,评估两组患者的疼痛评分(VAS)及膝关节功能评分(HSS)。术中用“鸡尾酒”法镇痛[3]。两组患者均为同一组手术团队。对照组患者在腰硬外麻下采用单纯在术中视野下解剖标志为指导进行定位,股骨初始截骨厚度为10~11mm,胫骨初次截骨厚度为6~8mm,根据情况二次截骨,截骨的长度每次以1mm增加,尽量保留自体骨量。安装假体前确认下肢力线及关节活动度等相关因素。安装假体后,膝关节取伸直位等待固化,屈膝80~90°,以屈膝位缝合伤口,置引流管,加压包扎,送至清醒室。观察组患者在对照组的基础上增加影像学定量测定。先用术中视野解剖位指导定位,初次进行股胫骨截骨,根据影像学定量测定的解剖位置,对比术中截骨厚度,校准调整进行二次截骨。安装假体,缝合伤口,置引流管,加压包扎,送至清醒室。术后患者安返病房,均进行术后常规护理及抗炎,止痛、抗凝等,术后1d进行下肢床上活动,术后48h内拔出引流管下床活动,在医生的指导下进行膝关节屈伸及直角抬高等功能锻炼。
1.4 临床观察指标 (1)对比两组手术时间。(2)两组患者分别于术前及术后7d行负重下肢全长X线检查和膝关节正侧位,比较两组患者股胫角变化(FTA)以及下肢全长力线的变化。(2)分别于术前、术后7天、术后3月、6月评估两组患者的VAS及HSS评分。
1.5 统计学处理 采用SPSS 18.0统计学软件进行数据分析。满足正态分布且方差齐的计量资料采用±s表示,采用两样本独立t检验比较组间差异,计数资料用率表示,采用χ2检验,P<0.05提示有统计学意义。
2 结果
2.1 两组患者手术时间比较 观察组手术时间72.36±9.54min显著短于对照组的86.23±10.25min,差异有统计学意义(P<0.05)。
2.2 两组患者FTA以及下肢全长力线变化比较 观察组FTA和下肢全长力线明显低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者FTA以及下肢全长力线变化比较(±s,°)
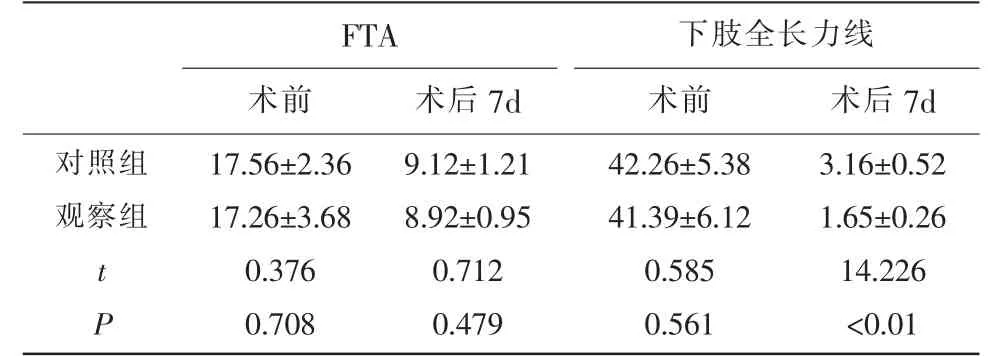
表1 两组患者FTA以及下肢全长力线变化比较(±s,°)
FTA 下肢全长力线术前 术后7d 术前 术后7d对照组观察组t P 17.56±2.36 17.26±3.68 0.376 0.708 9.12±1.21 8.92±0.95 0.712 0.479 42.26±5.38 41.39±6.12 0.585 0.561 3.16±0.52 1.65±0.26 14.226<0.01
2.3 两组患者VAS和HSS评分比较 两组患者术前、术后VAS和HSS评分比较,差异无统计学意义 (P>0.05)。见表2。
表2 两组患者VAS和HSS评分比较(±s,分)
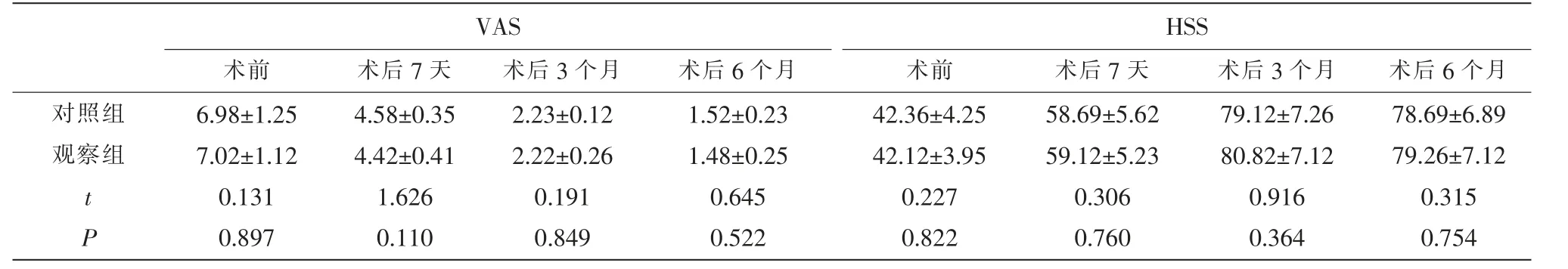
表2 两组患者VAS和HSS评分比较(±s,分)
VAS HSS术前 术后7天 术后3个月 术后6个月 术前 术后7天 术后3个月 术后6个月对照组观察组t P 6.98±1.25 7.02±1.12 0.131 0.897 4.58±0.35 4.42±0.41 1.626 0.110 2.23±0.12 2.22±0.26 0.191 0.849 1.52±0.23 1.48±0.25 0.645 0.522 42.36±4.25 42.12±3.95 0.227 0.822 58.69±5.62 59.12±5.23 0.306 0.760 79.12±7.26 80.82±7.12 0.916 0.364 78.69±6.89 79.26±7.12 0.315 0.754
3 讨论
大骨节病是一种地区性,多发的变性性骨关节病。目前统计甘肃省是大骨节病重灾区之一[4]。主要见于发育期儿童的四肢骺软骨、骺板软骨及关节软骨,成人大骨节病继发于儿童大骨节病,晚期成人膝关节大骨节病,膝关节软骨面严重损坏,导致组织痉挛、下肢肌肉萎缩、关节僵硬,强直、骨质疏松等临床症状,引起下肢屈曲,畸形,严重影响患者的生活。对于晚期成人膝关节大骨节病通常采用TKA来改善患者的生活,在采用TKA时,临床医师以人体理想的正常下肢轴来参考设计,但由于膝关节周围软组织可能遮挡骨性标志物,造成术中视野不佳的情况,以至于术中操作难免会有误差,截骨厚度也难以精准[5]。而术前影像学不仅可以看出患者的骨质损坏程度,也可以通过定量测量来明确解剖位置,可以更好的降低误差。本研究旨在探讨大骨节病患者膝关节影像学定量测定对TKA的指导价值。
本研究结果显示观察组的手术时间低于对照组的手术时间,说明影像学定量测定可以提高临床医师的手术效率,观察组的FTA和下肢全长力线明显低于对照组的FTA和下肢全长力线,FTA指患者的胫股度,是股骨的解剖轴线与胫骨解剖轴线在膝关节中心形成的向外侧的夹角,可以反映患者的畸形程度[6]。下肢全长力线是维持膝关节内外侧间室平衡负重的基础,可以反映患者的下肢平衡度。说明观察组的恢复更好。本研究结果显示两组患者在术前术后的VAS和HSS无明显差异,VAS是疼痛视觉模拟评分,可以反映患者的疼痛指数,HSS是膝关节功能评分,能反映患者术前及术后的膝关节功能情况。说明两种手术方法均能改善患者的疼痛,提高患者的关节活动能力。本研究与徐莹等[7]研究的术前下肢全长X线片测量在人工膝关节置换术中的价值的结果部分一致。
综上所述,大骨节病患者膝关节影像学定量测定对患者的临床疗效的提升作用较小,但在术中对于截骨操作有一定的参考意义,对术后恢复度有一定的改善作用,且能提高临床医师的手术效率,说明大骨节病患者膝关节影像学定量测定对TKA有一定的指导价值,可以在临床推广。但由于本研究的入试例数和随访时间较短,对于临床疗效的分析尚有不足之处,需进一步的研究分析。
