不同缝合术在前置胎盘剥离出血中的应用
2021-07-30任建华
任建华
(河南省南乐县妇幼保健院 南乐457400)
前置胎盘为产科常见并发症,多发于经产妇,与辅助生殖、剖宫产、生育年龄等因素有关,相关报道指出,我国前置胎盘发生率为0.24%~1.57%,且近年来呈上升趋势[1]。因前置胎盘孕妇胎盘剥离面收缩差,血窦闭合困难,且植入面积大、子宫壁薄、胎盘穿透,故剖宫产术中止血困难,严重危害产妇及围生儿生命安全。“8”字缝合法为既往胎盘剥离面出血常用治疗手段,虽能一定程度减少出血,但缝合后大多数产妇仍伴有持续出血,故止血效果欠佳。因此,寻求一种安全有效的止血措施,降低出血量,避免子宫切除显得尤为重要。随临床研究不断深入,有学者提出应用子宫下段横形环状压迫缝合术(TACS)治疗胎盘剥离面出血,并取得理想效果[2]。本研究选择我院剖宫产术中胎盘剥离面出血孕妇为研究对象,分析TACS 术的应用价值。现报道如下:
1 资料和方法
1.1 一般资料 选择2018 年5 月~2020 年5 月我院收治的68 例前置胎盘剖宫产术中胎盘剥离面出血孕妇,根据治疗方式不同分为8 字组和TACS组,各 34 例。8 字组年龄 23~37 岁,平均(30.15±3.34)岁;孕次 2~5 次,平均(3.62±0.56)次;孕周37~41 周,平均(39.08±0.86)周;前置胎盘类型:23例中央型,3 例部分型,8 例边缘型。TACS 组年龄22~38 岁,平均(29.78±3.65)岁;孕次 1~6 次,平均(3.43±1.01)次;孕周 38~41 周,平均(39.24±0.52)周;前置胎盘类型:25 例中央型,2 例部分型,7 例边缘型。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 入组标准 (1)纳入标准:经超声诊断证实为前置胎盘,符合《前置胎盘的诊断与处理指南》[3]诊断标准;单胎活产,娩出胎儿后,经子宫压迫、按摩、宫缩剂、子宫动脉局部缝扎或结扎仍存在活动性出血。(2)排除标准:子宫疾病、全身性疾病、妊娠期合并症及并发症;多胎妊娠、剖宫产史、凝血功能障碍。
1.3 治疗方法
1.3.1 8 字组 采用“8”字缝合法治疗,可吸收微乔线(1 号)从子宫浆膜面进针,于浆膜面出针,每针跨度2 cm,间距1 cm,子宫不收缩、胎盘剥离及出血区域,实施间断“8”字缝合;如果前置胎盘为中央型,出血源自宫颈管,膀胱下推后同一方法缝合。之后宫腔以纱布填塞,至宫腔无间隙。
1.3.2 TACS 组 接受TACS 术治疗,拖出子宫至腹腔外,子宫下段前后壁以双手压迫,进一步向下推膀胱,显露子宫下段,下段切口约2~3 cm 处,子宫左侧阔韧带为进针点,从子宫后方绕过,右侧阔韧带为出针点,子宫颈前结扎;若仍存在活动性出血,同一方法再次缝扎,明确无出血,闭合子宫切口,常规行宫颈扩张。
1.4 观察指标 (1)比较两组手术时间、缩宫素用量、术中及术后1 d 出血量。出血量以称重法、容积法计算。(2)比较两组术后2 h 血氧饱和度、血压、脉搏。(3)比较两组并发症(晚期产后出血、子宫复旧不全、切口感染)发生情况。子宫复旧不全:术后42 d复查,妊娠期间增大子宫分娩后未顺利收缩;晚期产后出血:产褥期出现大量子宫出血(失血量>500 ml)。(4)比较两组子宫切除率。
1.5 统计学方法 采用SPSS22.0 统计学软件分析处理数据,计量资料以()表示,采用t检验,计数资料以%表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术临床指标比较 两组缩宫素用量对比无显著差异(P>0.05);TACS 组手术时间较 8 字组短,术中及术后1 d 出血量较8 字组少(P<0.05)。见表 1。
表1 两组手术临床指标比较()
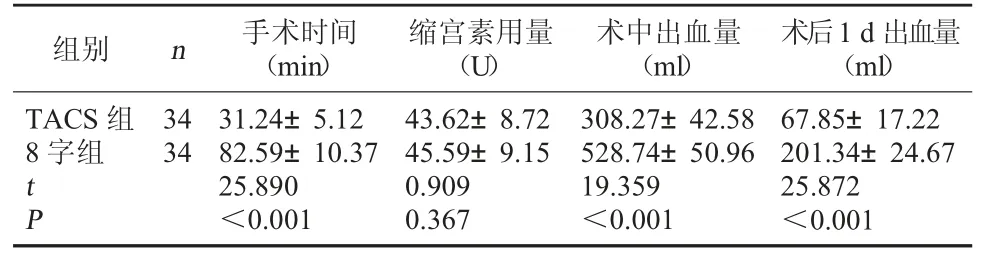
表1 两组手术临床指标比较()
术后1 d 出血量(ml)TACS 组8 字组组别 n 手术时间(min)缩宫素用量(U)术中出血量(ml)34 34 tP 31.24±5.12 82.59±10.37 25.890<0.001 43.62±8.72 45.59±9.15 0.909 0.367 308.27±42.58 528.74±50.96 19.359<0.001 67.85±17.22 201.34±24.67 25.872<0.001
2.2 两组血氧饱和度、 血压、 脉搏比较 术后2 h TACS 组血氧饱和度、收缩压、舒张压较8 字组高,脉搏较8 字组低(P<0.05)。见表2。
表2 两组血氧饱和度、血压、脉搏比较()
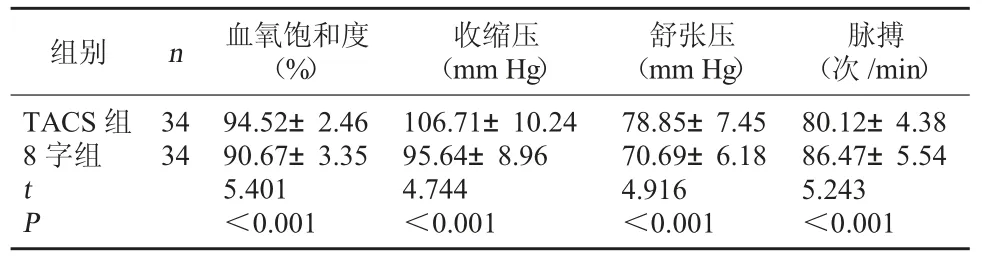
表2 两组血氧饱和度、血压、脉搏比较()
脉搏(次 /min)TACS 组8 字组组别 n 血氧饱和度(%)收缩压(mm Hg)舒张压(mm Hg)34 34 tP 94.52±2.46 90.67±3.35 5.401<0.001 106.71±10.24 95.64±8.96 4.744<0.001 78.85±7.45 70.69±6.18 4.916<0.001 80.12±4.38 86.47±5.54 5.243<0.001
2.3 两组并发症发生情况、 子宫切除率比较TACS 组并发症发生率为2.94%与8 字组的8.82%对比无显著差异(P>0.05);TACS 组子宫切除率为0.00%,低于 8 字组的 17.65%(P<0.05)。见表 3。
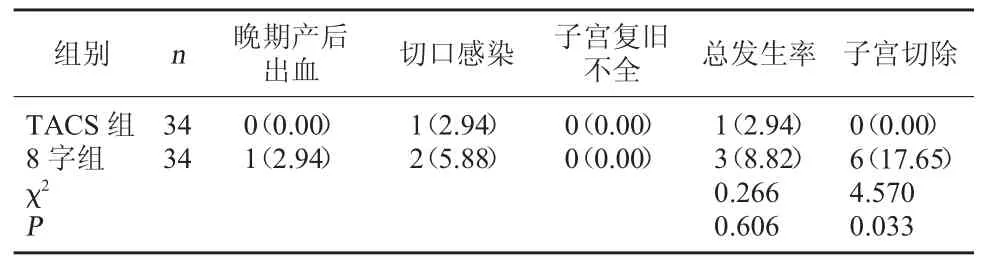
表3 两组并发症发生情况、子宫切除率比较[例(%)]
3 讨论
剖宫产为终止前置胎盘妊娠的主要治疗手段,术中因胎盘附着在子宫下段,缺少足够平滑肌,剥离胎盘后无法有效收缩,故难以有效关闭血窦,易产生弥漫性渗血,严重者危及母婴生命安全,因此如何控制术中胎盘剥离面出血为临床关注重点。
针对剖宫产术中出血目前临床常以缩宫素、子宫动脉结扎、子宫切除术治疗,应用缩宫素虽能在一定程度上促进子宫收缩,但因胎盘剥离面为弥漫性向外出血,同时子宫血窦丰富,故单纯应用缩宫素难以达到理想止血效果;子宫动脉结扎仅能阻断部分血流,建立侧支循环后,仍可能发生再出血;而子宫切除术虽能彻底控制出血,但会造成卵巢早衰、生育功能丧失,严重影响育龄期女性心理、生理健康,因此选择一种有效、快速止血方法极为重要[4]。本研究结果显示,TACS 组手术时间短于8 字组,术中、术后1 d 出血量少于8 字组,术后2 h 脉搏低于8 字组,血氧饱和度、血压高于8 字组,子宫切除率为0.00%,低于 8 字组的 17.65%(P<0.05),可见与“8”字缝合法比较,应用TACS 术治疗剖宫产术中胎盘剥离面出血有利于缩短手术时间,减少出血量,恢复生命体征,降低子宫切除风险。分析原因在于“8”字缝合法虽可阻断局部弓状动脉、放射动脉及出血部位,一定程度上减少剥离面出血,然而针对宫颈管出血,由于宫颈狭窄,宫腔缝合操作困难,故止血效果欠佳[5]。TACS 术为新型止血方法,可机械性横向挤压子宫肌层,压迫子宫壁血管,从而促使开放血窦关闭,减少血流,促进局部血栓形成,以抑制出血;且其控制出血后,能促进子宫收缩,以实现全面止血目的[6]。另外有研究指出,剖宫产手术时间和前置胎盘孕妇出血量有明显关联性,手术时间越短,出血量越少[7]。而TACS 术操作简单,可减少手术时间,避免术中长时间操作而造成大量出血。因此应用TACS 术可显著控制出血,避免子宫切除,保留孕妇生育能力。
综上所述,前置胎盘孕妇剖宫产术中胎盘剥离面出血接受TACS 术治疗可快速有效止血,促进生命体征恢复,降低子宫切除率。
