ERCP术后早期腹腔镜胆囊切除术治疗胆囊结石合并胆总管结石的疗效评价
2021-07-30赵铁健
赵铁健
(河南省洛阳市第六人民医院普外科 洛阳471039)
胆囊结石为常见肝胆外科疾病,发病率在16.09%左右,其中并发胆总管结石者占比为10.00%~30.00%,通常会引发胆源性胰腺炎、胆囊炎、梗阻性黄疸、梗阻性化脓性胆管炎等,严重危害患者生命健康[1]。目前,外科手术是临床首选胆囊疾病治疗手段,但常规开腹手术切口长、创伤大、并发症多、恢复慢[2]。近年来随着腹腔镜技术、内镜技术发展和成熟,经内镜逆行胰胆管造影(ERCP)+腹腔镜胆囊切除术(LC)得到广泛应用。相较于开腹手术,ERCP+LC更加符合微创理念,创伤轻、出血少、安全性高。然而目前ERCP术后何时行LC术尚有争议。鉴于此,本研究选取我院胆囊结石伴胆总管结石患者,旨在探讨ERCP术后当天行LC术的治疗效果。现报道如下:
1 资料和方法
1.1 病例选取 回顾性分析2018年4月~2020年10月河南省洛阳市第六人民医院普外科收治的68例胆囊结石伴胆总管结石患者临床资料。纳入标准:CT、超声、磁共振胰胆管造影检查证实为胆囊结石,且伴有胆总管结石,符合《肝胆管结石病微创手术治疗指南(2019版)》[3]标准;伴有不同程度反复上腹疼痛,符合LC术指征,可耐受手术。排除标准:合并胆道化脓性炎症、肝内胆管结石、Mirizzi综合征、胆管肿瘤;有腹部手术史、上消化道重建史;存在碘过敏、手术禁忌证。
1.2 一般资料 根据手术方案不同将68例患者分为常规组和实验组各34例。两组一般资料均衡可比(P>0.05)。见表1。
表1 两组一般资料比较(±s)

表1 两组一般资料比较(±s)
一般资料 实验组(n=34)常规组(n=34) χ2/t P性别[例(%)] 女男年龄(岁)合并疾病[例(%)] 是否胆总管结石数量 1枚[例(%)] ≥2枚19(55.88)15(44.12)63.78±5.26 10(29.41)24(70.59)25(73.53)9(26.47)22(64.71)12(35.29)64.35±5.84 8(23.53)26(76.47)21(61.76)13(38.24)0.553 0.423 0.302 1.075 0.457 0.674 0.583 0.300
1.3 手术方法 两组均行ERCP术、LC术,手术方法相同。常规组于ERCP术后1~4 d行LC术,实验组在ERCP术后当日行LC术。ERCP术:局麻,患者取俯卧位,面朝术者。十二指肠镜经口置入,探查胃、食管、十二指肠状况,查找并观察十二指肠乳头,明确是否存在十二指肠憩室,导丝、电刀插入胆总管,以导丝试探,进入乳头、无阻力、位于胆管走行部位预示插管成功,注入碘海醇(17.5%),探查肝内外胆管结石位置、大小及胆管扩张情况;若伴有乳头炎(缩窄性)、胆总管下段结石嵌顿,以针状刀行乳头预切开。结石直径不足8 mm者,以内镜乳头柱状气囊扩张术取石;≥8 mm者行内镜乳头柱状气囊扩张术+乳头括约肌切开取石术取石;直径>1.5 cm者,碎石后网篮取石。取净结石后,置管引流,退出肠镜。LC术:全麻,头高足低位,左倾30°,消毒、铺巾;脐下缘约0.5 cm处穿刺,创建气腹(12 mm Hg),手术器械以三孔法置入;探查腹腔,明确胆囊形态及其与周围组织关系,确定解剖三角结构,行胆囊动脉、胆囊管游离,夹闭胆囊动脉、胆囊管并切断,分离切除胆囊,电凝止血,取出胆囊,综合胆囊炎症、出血情况置管引流,闭合Trocar孔。
1.4 观察指标(1)手术指标:手术时间、住院时间、术中出血量、住院费用、结石清除率。(2)比较两组术后1 d超敏C反应蛋白(hs-CRP)、白细胞计数(WBC)、血淀粉酶、丙氨酸氨基转移酶(ALT)水平。取2 ml上臂静脉血,以全自动生化分析仪(瑞士罗氏,cobas c311)测定WBC含量;另取2 ml静脉血,离心(2 500 r/min,8 min)处理,分离血清,采取全自动生化分析仪测定ALT、血淀粉酶水平,以酶联免疫吸附试验测定hs-CRP水平。(3)比较两组术后7d并发症(发热、出血、穿孔、急性胰腺炎、高淀粉酶血症)发生情况。
1.5 统计学方法 采用SPSS22.0统计学软件处理数据,计量资料以(±s)表示、t检验,计数资料用%表示、χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组手术指标比较 实验组手术时间、住院费用、术中出血量、结石清除率与常规组比较无显著差异(P>0.05);但实验组住院时间较常规组短(P<0.05)。见表2。
表2 两组手术指标比较(±s)
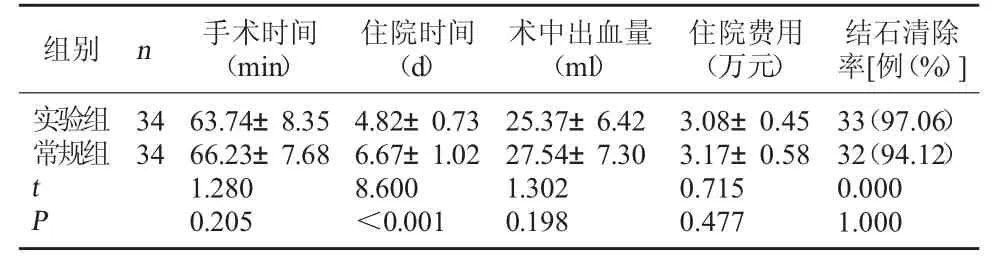
表2 两组手术指标比较(±s)
结石清除率[例(%)]实验组常规组组别 n 手术时间(min)住院时间(d)术中出血量(ml)住院费用(万元)34 34 tP 63.74±8.35 66.23±7.68 1.280 0.205 4.82±0.73 6.67±1.02 8.600<0.001 25.37±6.42 27.54±7.30 1.302 0.198 3.08±0.45 3.17±0.58 0.715 0.477 33(97.06)32(94.12)0.000 1.000
2.2 两组hs-CRP、WBC、ALT、血淀粉酶水平比较术后1 d两组WBC、ALT、血淀粉酶水平比较无显著差异(P>0.05);但术后1 d实验组hs-CRP水平低于常规组(P<0.05)。见表3。
表3 两组hs-CRP、WBC、ALT、血淀粉酶水平比较(±s)

表3 两组hs-CRP、WBC、ALT、血淀粉酶水平比较(±s)
血淀粉酶(U/L)实验组常规组组别 n hs-CRP(mg/L)WBC(×109/L)ALT(U/L)34 34 tP 48.76±8.45 60.84±9.68 5.482<0.001 11.67±2.46 12.25±3.01 0.870 0.388 67.83±11.37 65.42±10.58 0.905 0.369 129.13±16.49 125.54±13.96 0.969 0.336
2.3 两组并发症发生情况比较 两组术后7 d并发症发生率比较无显著差异(P>0.05)。见表4。
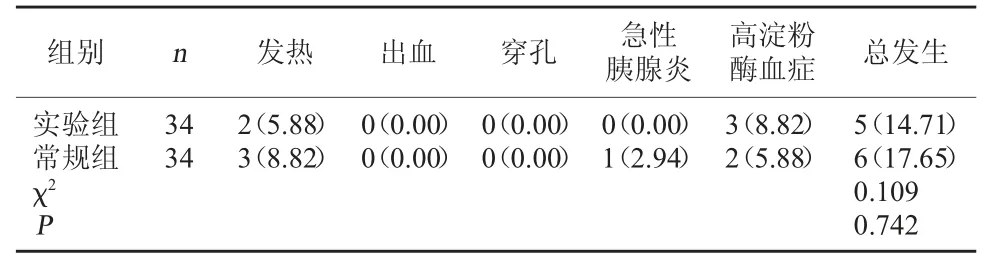
表4 两组并发症发生情况比较[例(%)]
3 讨论
胆总管结石是最常见的胆囊结石并发症,发病与胆道梗阻、胆道感染、营养情况、生活环境等因素有关。胆囊结石、胆总管结石一旦合并发作不仅可引发高热、黄疸、腹痛症状,还可能发生癌变[4]。因此临床需及时清除结石,解除梗阻,以改善预后。
随着微创技术日渐成熟,ERCP+LC已成为治疗胆囊结石的主要术式[5]。然而目前对于ERCP术后实施LC术的时机尚无统一意见。有学者指出,同时进行两种手术虽能降低麻醉影响,但全麻下患者体位翻转易引发骨折、关节脱位等,且会增加麻醉时间、补液量,增大麻醉风险[6]。另外ERCP术后胆囊结石可进到胆总管,随手术时间间隔延长,可增加继发性胆总管结石风险,且ERCP术后胆囊壁易出现明显水肿,故晚期行LC术可增加手术难度。而ERCP术后短时间内或即刻行LC术,可避免胆囊壁水肿风险,利于手术顺利进行。杨涌等[7]研究指出,ERCP术后当日行LC术是一种安全可行的结石治疗手段,与术后1~4 d行LC术相比,能明显减少住院时间,且不会增加并发症风险。本研究结果显示,实验组手术时间、术中出血量、住院费用、结石清除率,术后1 d血淀粉酶、ALT、WBC水平,及术后7 d并发症发生率与常规组比较无明显差异(P>0.05),但实验组住院时间较常规组短(P<0.05)。与杨涌等研究一致。这提示ERCP术后当日行LC术是有效、安全的,且能显著缩短住院时间。
hs-CRP是一项客观、敏感的细菌感染指标,不但可用于鉴别与诊断细菌感染、非细菌感染,且其含量高低还可反映感染程度与范围[8]。本研究结果显示,术后1 d实验组血清hs-CRP水平低于常规组(P<0.05),提示ERCP术后早期行LC术可一定程度减轻术后炎症反应。另外ERCP术后早期行LC术还需注意:(1)注射对比剂期间需注意胰管显影,出现显影后立刻停止注射;(2)胰管插管时需注意引导作用导丝走向,防止反复插管;(3)插管前需仔细探查胆管下段走向,杜绝盲目插管。
综上所述,胆囊结石合并胆总管结石患者ERCP术后早期行LC术具有创伤小、恢复快、住院时间短等优势,且不会增加并发症发生风险。
