机械通气患者重症监护获得性肌无力的列线图模型建立
2021-07-29江竹月李铄胡佳民邹圣强
江竹月 李铄 胡佳民 邹圣强
(1.江苏大学医学院,江苏 镇江 212013;2.江苏省镇江市第一人民医院,江苏 镇江 212000 ;3.江苏大学附属镇江三院,江苏 镇江;212005)
随着重症医学的飞速发展,危重症患者的存活率得到明显提升。研究表明[1],大部分幸存者从ICU转出后身体、认知功能都会受到持续损害,严重影响患者后期的生活质量,降低了患者回归社会、工作和生活的能力。重症监护获得性肌无力(ICU-acquired weakness,ICU-AW)又称危重病性神经肌肉病(CIPM),是危重患者中最常见的神经肌肉损害。据文献[2]报道,重症监护室中ICU-AW发病率为23.8%~65%,机械通气患者中发生率更高,患者在机械通气后的数小时内即可发生。ICU-AW病因复杂,发病机制不明,预后不良,严重者甚至可能会出现呼吸肌瘫痪,从而造成机械通气时间和住院时间延长,增加患者住院病死率及经济负担[3]。目前关于机械通气患者ICU-AW的高危风险因素研究较多[4-5],但尚未达成共识,没有一个完整的评价体系来综合纳入这些因素。列线图(Nomogram)能整合多种危险因素,创建出一个简单的统计预测图, 通过计算总分将患者发生相应疾病的概率可视化地展示出来[6],有易于临床快速高效的筛选高危患者,并采取针对性的干预措施。本研究旨在筛选出机械通气患者ICU-AW危险因素,在此基础上建立列线图预测模型,进一步为预测及管理ICU-AW提供参考。
1 资料与方法
1.1一般资料 本研究采用便利抽样法,调查2018年11月-2020年5月江苏大学附属医院入综合ICU治疗的353例患者,根据其是否发生ICU-AW分为ICU-AW组(n=153)和无ICU-AW组(n=200)。纳入标准:(1)年龄≥18岁。(2)ICU治疗期间机械通气时间≥48 h。(3)意识清晰能配合或虽昏迷但病情缓解后意识能恢复并能配合。(4)自愿参与本研究并签署知情同意书。排除标准:(1)因颅外伤的病人、中枢神经系统疾病入院者。(2)既往有神经肌肉疾病(如: 脑及脊髓损伤、吉兰-巴雷综合征等)或卒中后遗症者;无法进行徒手肌力测试者。(3)病案资料不全者;
1.2方法
1.2.1调查工具
1.2.1.1危险因素调查表 该量表由研究者在前期通过大量研读国内外ICU-AW风险因素文献的基础上,结合危重症医学专家及危重症专科护士意见自行编制危险因素调查表,包含3部分资料:(1)患者的一般情况:年龄、性别、职业、饮酒史、糖尿病史、高血压史、APACHE II评分、体重指数、主要疾病诊断。(2)ICU住院期间治疗情况:机械通气时间、ICU住院时间,营养类型、连续性肾脏替代治疗(CRRT)、制动、是否使用镇痛、镇静、去甲肾上腺素、糖皮质激素、氨基糖苷类抗生素及神经阻滞剂等特殊药物。(3)实验室检查指标:血糖、血清白蛋白、血钙、乳酸。
1.2.1.2医学研究理事会评分量表(Medical research council, MRC-score) MRC-score量表是重症监护获得性肌无力AST诊断指南(2014)[7]推荐的评分量表,MRC-score包括腕伸展、肘屈曲、 肩外展、踝关节背屈、膝关节外展、髋关节屈曲6对肌群的肌力分级,每个肌肉群评分为0~5分。0分:无任何肌肉收缩现象;5分为正常肌力,并可充分对抗阻力,左右侧同时评估,总分为0~60 分,ICU-AW 的诊断标准为总分<48分。在应用MRC-score前,通过要求患者执行4到6个简单的命令来判断患者是否能配合评估:“睁开眼睛”或“闭上眼睛”(视情况而定),“抬起眉毛”,“将头移到一侧(或其他地方)”,“挤压我的手”,“张开嘴巴”和“伸出舌头”。执行这些命令中的四个命令后,方可使用MRC-score评估肌肉力量。
1.2.2资料收集方法 本研究所涉及的危险因素由研究者采用统一的调查表、统一的判断标准进行收集,录入数据时采用双人核对,保证数据的准确性。患者评估由接受过统一培训的研究者使用MRC-score每日评估1次,当患者得分≥48分时,则停止评估,该患者被分类为“ICU-AW组”;当未达到分界点时则继续评估直至患者结束在ICU的治疗。
2 结果
2.1械通气患者发生 ICU-AW 的单因素分析 353名机械通气患者中,ICU-AW者占153名,机械通气患者ICU-AW的发生率为43.3%。不同年龄、APACHEⅡ评分、血糖水平、血清白蛋白、乳酸、脓毒症、多器官功能衰竭、是否制动、营养类型、ICU 治疗时间、是否应用镇静镇痛药、去甲肾上腺速、神经阻滞剂、氨基糖苷类抗生素药物的机械通气患者ICU-AW发生率比较,差异有统计学意义(P<0.05)。不同性别、职业、高血压史、糖尿病史、CRRT、糖皮质激素、血钙及体重指数的机械通气患者ICU-AW发生率比较,差异无统计学意义(P>0.05)。
例(%)
2.4机械通气患者发生ICU-AW的多因素Logistic回归分析结果 以是否发生ICU-AW作为因变量(无=O,有=1),以单因素分析有统计学意义的16个变量作为自变量进行二元Logistic回归分析,赋值方式见表2,结果见表3。

表2 二元Logistic回归赋值表
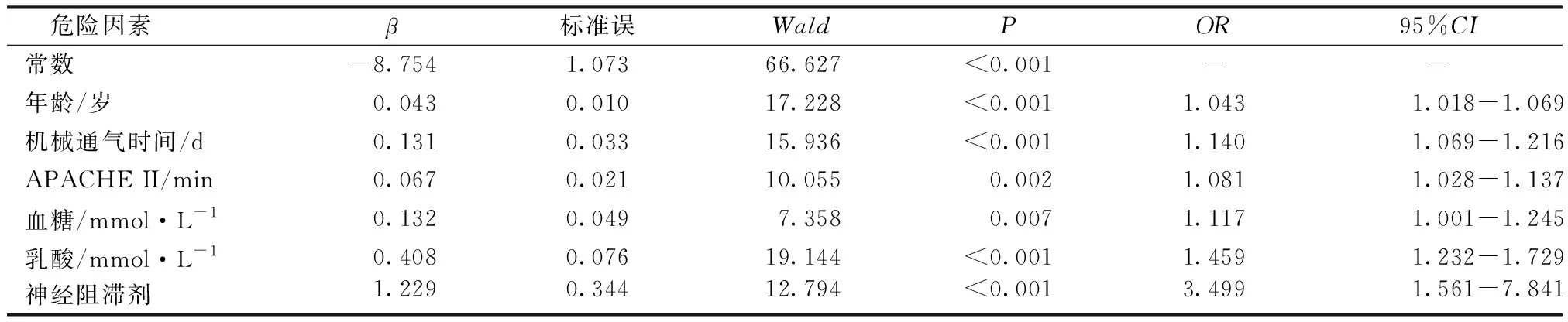
表3 机械通气患者发生ICU-AW的多因素Logistic回归分析结果
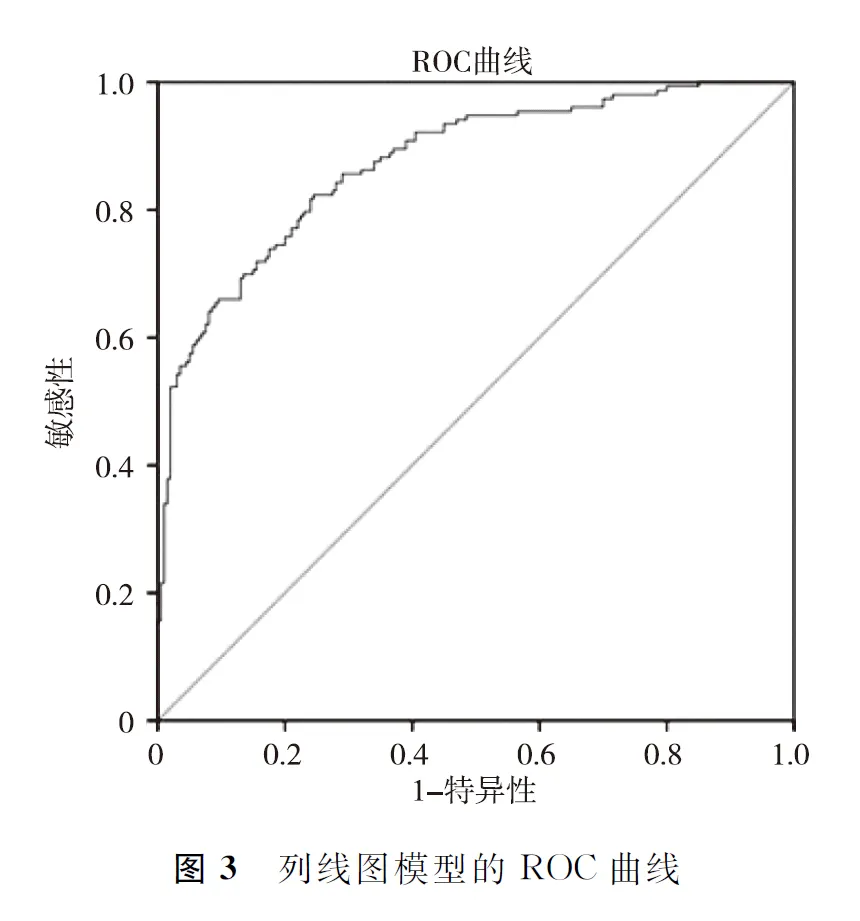
2.5预测机械通气患者ICU-AW的列线图风险模型的建立 本研究基于年龄、机械通气时间、APACHEII评分、血糖、乳酸水平、是否使用神经阻滞剂6项危险因素建立起预测机械通气患者发生ICU-AW的列线图模型,见图1。通过 H-L偏差度检测并绘制列线图模型的校准曲线(图2)评估该列线图模型的准确度,结果显示H-L卡方检验P值为0.294,说明预测结果与实际结果间差异无统计学意义,模型具有较好的预测符合度。同时使用Bootstap内部验证法对该列线图模型进一步进行验证,C-index指数越接近1说明列线图的预测能力越准确,本研究C-index为0.873(95%CI0.837~0.910),ROC曲线见图3。说明此次列线图模型具有良好的精准度和区分度。

3 讨论
3.1ICU-AW研究的前瞻性 自1993年,Ramsav[8]正式提出ICU-AW的概念后,ICU-AW逐渐成为国内外学者的研究热点。研究人员认为ICU-AW可能是由轴突神经病、原发性肌病或两种疾病共同引起,主要表现包括脱机困难、四肢瘫痪、肌萎缩等[9]。本研究中,机械通气患者ICU-AW的发生率为43.3%,与国外文献报道的发生率基本一致[10],可见ICU-AW在机械通气患者中发病率较高。因此,在患者发生ICU-AW前就进行早期评估与早期预防具有重要意义。既往关于ICU-AW的研究多偏重于对危险因素的探索[11],缺乏对风险预测模型的探讨。Weber-Carstens等[12]研究者曾在一项前瞻性研究中发现,采用电生理测量来预测ICU-AW具有较高的灵敏度和特异性,但因需要进行侵入性操作,所以在临床中并未能得到广泛应用。
3.2神经阻滞剂与ICU-AW发生的关联密切 本研究根据单因素和Logistic回归分析结果显示:年龄、APACHE II评分、血糖、乳酸、机械通气时间以及是否使用神经阻滞剂是机械通气患者发生ICU-AW的独立危险因素。既往研究表明发生ICU-AW的机械通气患者平均年龄较高[13],本研究也证实了这一点。一般情况下,老年人通常会出现肌肉减少症,这种情况在入住ICU时会进一步加重,从而诱发ICU-AW。此外,本研究中ICU-AW组的机械通气时间明显长于非ICU-AW组,其原因可能是由于ICU-AW患者容易出现呼吸肌无力,从而影响机械通气时间。APACHE II评分常用来评价疾病的严重程度,评分越高提示预后越差。本研究中入住ICU的患者大多病情严重合并免疫力低下。严重的疾病不仅会影响患者机体功能的恢复还会增加各类并发症状的发生风险,增加ICU-AW易感性。乳酸是反映患者组织灌注水平的重要标志物[14],本研究发现乳酸水平高者更易发生ICU-AW,可能是由于患者体内氢离子水平的改变,出现的中毒,引起肌肉神经末梢的损伤,从而增加患者发生ICU-AW的风险。本研究还发现高血糖是ICU-AW另一独立危险因素,这与Diaz Ballve等的研究结果一致[15]。近年来发现,强化胰岛素治疗可以减少ICUAW的发生,然而这种做法会增加低血糖发作次数,恶化临床结局。因此临床实践中不建议采取强化胰岛素来预防ICU-AW。糖皮质激素、神经阻滞剂等药物在ICU-AW中的作用一直具有争议[16],Wollersheim[17]发现糖皮质激素是ICU-AW的独立危险因素,但在本研究中并非是ICU-AW的独立危险因素,仅在单因素分析中两组患者差异具有统计学意义,这可能与纳入对象的病种不同有关。本研究中2组患者在是否使用神经阻滞剂方面差异具有统计意义,Parhar等[18]也发现ICU-AW患者体内的神经阻滞剂药物残留量高于非ICU-AW患者,进一步验证了神经阻滞剂有助于ICU-AW的发展,然而本研究并没有揭示ICU-AW与神经阻滞注射次数及注射计量的关系,希望未来能做进一步验证。
3.3对ICU-AW实施相应的应对措施可改善患者预后 Nomogram图可将Logisitic回归或Cox回归的结果图形化、可视化,相比传统评分系统更为灵活[19]。本研究将筛选出的6个危险因素进行整合构建了一个较为系统的列线图模型。通过采用Bootstrap 法进一步对预测模型进行内部验证,C-index>0.7代表模型区分度可以接受,本研究C-index指数为0.873(95%CI0.837-0.910),表明列线图预测模型具有较高的可信度,同时理论校准曲线显示ICU-AW的实际值同预测值之间无显著性差异,表明列线图准确度较好。在临床应用中,医务人员可将每个变量向顶端评分标准做垂直线以得到该变量得分,通过相加各变量得分得出总分,从而实现个体化预测,对高危患者制定更有针对性预防错措施。例如某患者65岁,APACHE II评分26,机械通气时间8d,血糖为7.6,乳酸为4.1同时合并使用神经阻滞剂,则列线图总得分约为41.5+26.5+20+12.5+22.5+22=145分,则该患者对应发生ICU-AW的概率约为0.71属于高风险患者。临床人员应对于高龄且合并多项危险因素的患者高度重视,对患者现存的ICU-AW危险因素提供相应的干预措施,如对APACE II评分过高者提高关注意识,积极控制血糖、纠正离子紊乱、改善循环等,最终达到改善预后的目的。
综上所述,本研究通过筛选机械通气患者ICU-AW的风险因素,构建的列线图预测模型可有效的对机械通气患者进行筛查,填补了国内机械通气患者重症监护室获得性肌无力风险模型的空白,值得临床推广。本研究的不足在于研究对象均来源于同一家医院,且仅采用了内部验证,可能存在偏倚,研究结果仍需要多中心的数据进一步检验。此外由于医院条件限制样本量有限,预测变量无法全部覆盖,后续研究应联合多家医院纳入更多的指标,进一步提高模型的预测效能。
