早期营养支持对重症颅脑损伤患者效果及预后分析
2021-07-28赖建海
赖建海
广东省中山市东凤人民医院重症医学科,广东中山 528400
重型颅脑损伤患者病情危重,多数患者入院初期处于昏迷应激状态,并发症较多,最常见的有上消化道出血、肺部感染、误吸和应激性血糖[1]。 而大多数颅脑损伤患者需要气管切开才能开放气道,同时增加了肺部感染的机会。 目前,早期实施营养支持越来越受到重视,研究显示[2-3],通过早期进行营养支持,可大大降低重型颅脑损伤患者的病死率, 降低医疗费用,减少患者住院时间,对预防应激性溃疡出血,提高重型颅脑损伤救治成功率具有重要意义。 因此,该研究选择该院2019 年1 月—2020 年 1 月重症颅脑损伤患者共70 例,对照组的患者给予常规营养支持,观察组予早期营养支持,分析早期营养支持对重症颅脑损伤患者效果及预后,现报道如下。
1 资料与方法
1.1 一般资料
选择该院重症颅脑损伤患者70 例, 数字表随机分两组,每组35 例。纳入标准:①符合《重型颅脑损伤诊治指南(第4 版)》[4]中的重症颅脑损伤诊断标准;②对该研究方案家属签署同意书,且经医院伦理委员会批准。排除标准:①合并其他严重创伤的患者;②合并严重肝肾功能障碍的患者;③合并凝血功能障碍的患者;④合并精神疾病的患者;⑤合并恶性肿瘤等其他严重疾病的患者;⑥无法配合的患者。
对照组患者男 23 例,女 12 例;年龄 23~71 岁,平均(38.15±4.21)岁;格拉斯哥昏迷指数(GCS)评分 3~7 分,平均(5.23±1.12)分;基础病症:4 例高血压,2 例糖尿病;致伤原因:交通伤14 例,故意伤10 例,其他损伤 11 例;受伤后(9.23±1.21)h 内入院。 观察组患者男 23 例,女 12 例;年龄 23~72 岁,平均(38.67±4.67)岁;GCS 评分 3~7 分,平均(5.12±1.15)分;基础病症:3例高血压,2 例糖尿病;致伤原因:交通伤14 例,故意伤 11 例,其他损伤 10 例;受伤后(9.21±1.25)h 内入院。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组患者给予常规营养支持,根据患者恢复情况,给予普通流质饮食,200 mL/次,4~6 次/d。 治疗2周。
观察组给予早期营养支持。入院当天通过鼻胃管给予瑞先营养液进行早期营养支持,全量是104.6 kJ/(kg·d),第 1 天给予全量的 1/4,第 2 天给予全量的 1/2,第3 天开始按照全量进行营养支持。 治疗2 周。
1.3 观察指标
比较两组患者住院时间、治疗前后患者营养因子指标(血清总蛋白、血清白蛋白)、白细胞计数水平和C 反应蛋白、神经功能缺损评分(评分范围0~42 分,分值越低表明神经功能缺损程度越轻)、 总有效率、并发症。
1.4 疗效判定标准
显效:生命体征基本稳定,患者的症状体征消失,营养状况良好,无出现营养相关并发症;有效:生命体征改善,病情改善;无效:病情无明显好转甚至恶化。排除无效率计算总有效率。
1.5 统计方法
采用SPSS 22.0 统计学软件分析数据,计量资料用()表示,组间比较采用 t 检验;计数资料采用频数或率(%)表示,组间比较采用 χ2检验;P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者住院时间比较
观察组住院时间短于对照组,差异有统计学意义(t=8.124,P<0.05)。 见表 1。
表 1 两组患者住院时间比较[(),d]

表 1 两组患者住院时间比较[(),d]
组别住院时间对照组(n=35)观察组(n=35)t 值P 值9.11±2.94 6.34±1.21 8.124<0.001
2.2 两组患者干预前后营养因子指标、白细胞计数水平和C 反应蛋白、神经功能缺损评分比较
治疗前,两组患者营养因子指标、白细胞计数水平和C 反应蛋白、神经功能缺损评分比较,差异无统计学意义(P>0.05);2 周后,两组患者营养因子指标、白细胞计数水平和C 反应蛋白、 神经功能缺损评分均改善,观察组营养因子指标高于对照组,白细胞计数水平和C 反应蛋白、 神经功能缺损评分显著低于对照组,差异有统计学意义(P<0.05)。 见表 2、表 3、表4。
表2 两组患者干预前后营养因子指标比较[(),g/L]

表2 两组患者干预前后营养因子指标比较[(),g/L]
组别 血清总蛋白入院时 2 周后血清白蛋白入院时 2 周后对照组(n=35)观察组(n=35)t 值P 值28.18±3.12 28.21±3.04 0.144>0.05 30.25±3.21 39.23±3.45 20.213<0.05 54.33±1.22 54.45±1.11 0.101>0.05 58.13±1.55 65.65±4.93 15.355<0.05
表3 两组干预前后白细胞计数水平和C 反应蛋白比较()

表3 两组干预前后白细胞计数水平和C 反应蛋白比较()
组别 白细胞计数(×109/L)入院时 2 周后Hs-CRP(mg/L)入院时 2 周后对照组(n=35)观察组(n=35)t 值P 值26.24±2.31 26.37±2.12 0.213>0.05 11.32±0.11 8.05±0.12 8.756<0.05 16.33±1.12 16.45±1.10 0.144>0.05 11.13±1.74 6.61±0.93 15.344<0.05
表4 两组干预前后神经功能缺损评分比较[(),分]
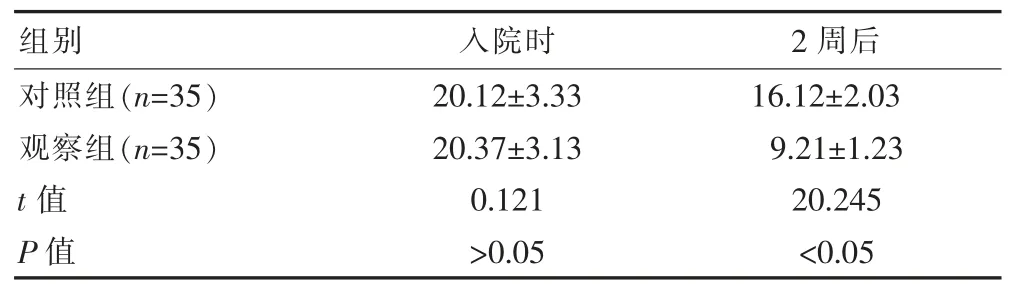
表4 两组干预前后神经功能缺损评分比较[(),分]
组别 入院时 2 周后对照组(n=35)观察组(n=35)t 值P 值20.12±3.33 20.37±3.13 0.121>0.05 16.12±2.03 9.21±1.23 20.245<0.05
2.3 两组患者总有效率比较
观察组患者总有效率高于对照组,差异有统计学意义(χ2=5.285,P<0.05)。 见表 5。

表5 两组患者总有效率比较
2.4 两组患者并发症发生率比较
观察组患者二重感染和消化道出血等并发症发生率少于对照组,差异有统计学意义(χ2=4.629,P<0.05)。见表6。

表6 两组患者并发症发生率比较
3 讨论
重型颅脑损伤病理生理是一个急性应激反应过程,在很短的时间内体内发生了太多的变化,其中应激性饥饿又称低蛋白血症营养不良,是机体对饥饿和炎症的综合反应[5]。 低蛋白血症和水肿是应激性饥饿的最典型症状[6]。 随后的炎症反应,体液流失增加,分解性激素如肾上腺素、胰高血糖素和糖皮质激素的分泌增加,导致脂肪和蛋白质分解,糖异生和胰岛素抵抗,身体进一步出现高血糖、代谢性酸中毒、高渗酮症和电解质紊乱。 另外,重症颅脑损伤患者术后常出现意识障碍,导致患者无法正常进食,其分解代谢速度加快,导致营养不良[7-8]。此外,高颅内压会导致咳嗽反射能力和吸入性下降, 导致患者无法有效排出分泌物,营养不良也会导致患者免疫能力下降,导致患者发生肺部感染[9]。因此,重症颅脑损伤患者术后应给予营养支持,促进其营养摄入,从而改善营养不良症状,提高免疫力, 减少肺部感染等并发症的发生。
近年来, 随着临床对早期营养支持的重新认识,有相关研究表明[10-11],早期营养支持能满足患者正常生理需要, 预防和减少肠道细菌和内毒素的移位,减少或阻断肠源性感染。颅脑损伤后早期营养支持不仅可以改善机体的代谢状态,而且可以激活肠神经内分泌轴,促进肠道激素的合成和释放,维护肠黏膜细胞结构和功能的完整性,从而保护脑损伤患者的免疫功能,降低感染率,改善预后,同时还能减轻压力,在一定程度上减轻机体的高代谢,纠正前期的氮负平衡[12]。该研究的结果显示,观察组总有效率(94.29%)高于对照组(74.29%)(P<0.05)。 文志学[13]研究显示,对重症颅脑损伤患者进行早期肠内营养支持治疗的效果达到95%,高于对照组75%,与该次研究结果相似。 另外张建荣等[14]研究表明早期肠内营养支持对ICU 重症颅脑损伤观察组患者血清CRP 水平及预后影响均优于对照组(P<0.05),与该次结果也相似,说明早期实施早期营养支持在重症颅脑损失中疗效显著,且能有效减少重型颅脑损伤患者的并发症,提升治疗效果。
分析其作用[15],一方面,早期营养可以减轻颅脑损伤后的高代谢反应,营养物质通过门静脉系统吸收并输送到肝组织,减少内脏蛋白的过量消耗,符合正常生理代谢的要求, 有利于肝脏调节蛋白质合成代谢。另一方面,早期营养可以促进消化道功能的恢复,提高消化道黏膜的血流水平,减轻水肿,从而维护消化道黏膜细胞结构和功能的完整性,增强消化道的机械、化学和生物屏障,改善患者的免疫状态,能中和胃酸,预防应激性溃疡。最后,早期营养可通过降低消化道黏膜通透性、延缓肠绒毛萎缩、刺激胃肠激素分泌、促进胃肠蠕动来减少并发症的发生。
综上所述,早期营养支持对重症颅脑损伤患者效果确切, 可更好改善患者的营养状况和神经功能,控制机体炎症水平,减少并发症的发生,缩短住院的时间,值得推广和应用。
