MRI与CT诊断及鉴别脊柱结核与脊柱肿瘤的价值观察
2021-07-27广东省阳江市中医医院影像介入科广东阳江529500
广东省阳江市中医医院影像介入科(广东 阳江 529500)
李立新* 阮锦荣 孙 莉
脊柱病变以脊柱结核以及脊柱肿瘤较为常见,均会引起椎体骨质损伤、塌陷、脊柱后凸畸形以及病理性骨折等,病情严重时可导致脊髓或神经受压,最终瘫痪,一旦人体脊髓神经受到损伤,将很难恢复其功能[1-3]。临床上对于脊柱肿瘤与结核具体治疗方案、患者预后存在非常大的差异,故对两者进行准确诊断与鉴别具有重要意义。虽然穿刺活检法为脊柱结核以及脊柱肿瘤手术治疗前诊断金标准,但因为有创、存在较高损伤脊髓或神经风险等,导致其推广应用受到了限制[4-5]。现阶段,临床主要通过影像学检查技术进行脊柱结核与肿瘤的鉴别,其中以计算机X线断层扫描(computed tomography,CT)、磁共振成像(magnetic resonance imaging,MRI)检查较为普遍。本文旨在探究MRI、CT对脊柱结核与脊柱肿瘤的诊断及鉴别价值,以期为临床诊治提供一定指导依据。
1 资料与方法
1.1 一般资料选取本院2015年1月至2020年1月期间收治的60例脊柱结核与脊柱肿瘤患者。纳入标准:经病理检查确诊为脊柱肿瘤或者脊柱结核;接受CT与MRI检查,两种检查间隔时间短于5d;影像检查及病理资料完整;认知正常,可配合诊治。排除标准:对造影剂过敏者;合并精神类疾病,无法配合影像检查;影像检查资料不全者。其中男38例,女22例;年龄18~62岁,平均年龄(38.62±5.08)岁;病程0.4~3.0年,平均病程(1.05±0.16)年。
1.2 方法MRI检查:采用飞利浦1.5T磁共振系统(Achieva SE 1.5T),采用体线圈,予以T1加权成像(T1weighted imaging,T1WI)[重复时间(repetition time,TR)400~600ms,回波时间(echo time,TE)15~30ms]、T2加权成像(T2weighted imaging,T2WI)(TR与TE分别为2500~3500ms、95ms),选择矢状位、冠状位以及横断位三种扫描方位。其中,矢状位与冠状位控制扫描厚度3mm,并将轴位扫描厚度控制为3.5mm,矩阵256×256,层间距与视野分别为1mm、20cm×33cm。部分患者平扫后进行增强扫描,静脉注射对比剂钆喷酸葡胺,控制剂量0.1mmol/kg,选择序列T1WI,予以轴、冠状以及矢状位扫描。
CT检查:采用飞利浦16排CT(Brilliance 16),设置扫描参数:管电压与管电流分别为120kV、200mA,有效层厚5.00mm以及螺距1~1.25,重建层厚为1.5mm,先予平扫,部分病例平扫后行增强扫描,主要扫描病变椎体及其相邻椎体。
由2名主治职称以上经验丰富的放射医师共同完成影像资料分析,若意见不一,需深入探讨,直至形成统一的诊断结论。
1.3 观察指标以病理检查为“金标准”,比较MRI、CT及两者联合对脊柱结核与脊柱肿瘤的诊断灵敏度、特异度、准确性。
1.4 统计学方法采取SPSS 19.0软件进行研究数据处理,计数资料以(%)表示,使用χ2检验,P<0.05为差异有统计学意义;通过Kappa检验法进行一致性分析,其中Kappa值0.41~0.60说明中等一致性,Kappa值范围为0.61~0.80说明高度一致性,超过0.80说明几乎完全一致。
2 结果
2.1 CT检查与病理结果对照病理检查显示脊柱肿瘤36例,脊柱结核24例;CT诊断灵敏度72.22%(26/36),特异度87.50%(21/24),准确性78.33%(47/60),Kappa值0.570。

表1 CT检查与病理结果对照(例)
2.2 MRI检查与病理结果对照MRI诊断灵敏77.78%(28/36),特异度83.33%(20/24),准确性80.00%(48/60),Kappa值0.595,见表2。

表2 MRI检查与病理结果对照(例)
2.3 两者联合与病理结果对照两者联合诊断灵敏度97.22%(35/36),特异度91.67%(22/24),准确性95.00%(57/60),Kappa值0.895,见表3。

表3 两者联合与病理结果对照(例)
2.4 CT、MRI及两者联合诊断比较CT与MRI联合诊断灵敏度与准确性显著高于CT、MRI诊断(P<0.05),见表4。
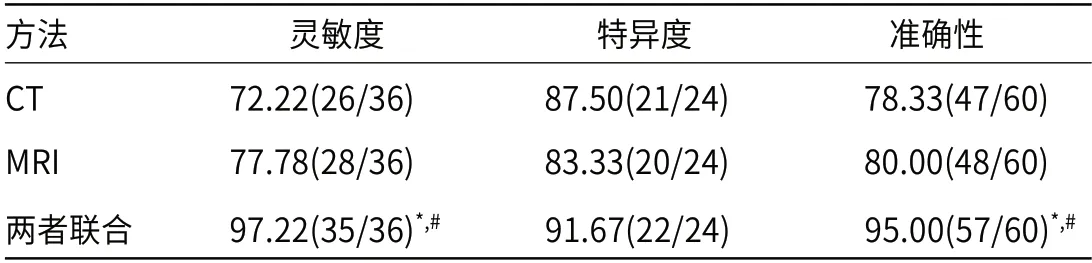
表4 CT、MRI及两者联合诊断比较[%(n)]
2.5 典型病例图像分析见图1~图2。

图1 性别男,32岁,脊柱结核。图1A:为横轴面CT,平扫发现L1椎体存在大面积不规则骨质破坏 并且伴死骨;图1B:为斜冠状面重组图,发现右侧腰大肌脓肿,并且边缘伴钙化影(图中箭头所示)。图2 性别女,25岁,脊柱结核。图2A:为MRI检查矢状面T2WI,发现T9-10椎体广泛破坏,呈现高信号影(图中箭头所示),椎间隙变窄;图2B:为冠状面T2WI,发现T8-11椎旁有梭形脓肿(图中箭头所示)。
3 讨论
脊柱结核、肿瘤患者均会产生消瘦、疼痛以及乏力等症状,两者临床表现非常相似,具有较高鉴别诊断难度,导致其临床误诊事件并不少见[6-7]。现阶段,影像学检查属于两者鉴别最常用手段。MRI能够较好鉴别脊柱部位良恶性病变,当出现溶骨性病变时,自旋回波序列T1WI会呈现低信号,快速自旋回波T2WI呈现等信号或者呈高信号,短时间反转恢复序列呈现高信号;如果是成骨性病变,均显示低信号;如果是混合型病变,则根据成分比例差异具体表现不同[8-10]。MRI由于其无创性与分辨率高,能够多层面、多方位并且多参数成像,可清晰显示脊髓、神经根、硬膜、椎间盘组织与相应椎旁软组织等具体解剖结构情况,已成为临床诊断脊柱肿瘤、结核病变最常用的一种影像学检查方式。但MRI也有一定缺点,包括检查时间长、无法明确细微钙化灶以及骨性结构显示效果欠佳等[11-12]。此外,MRI不适用于存在金属植入物、伴随精神疾病(如具有幽闭恐惧症等)者。本研究结果显示,MRI诊断灵敏度、特异度与准确性分别为77.78%、83.33%、80.00%,Kappa值0.595,提示MRI可用于脊柱结核与肿瘤的鉴别,与郎宁等[13]的研究观点一致,说明MRI具有较高应用价值。CT检查技术密度分辨率好,其在显示脊椎细微骨质改变方面具有突出优势,可以清晰呈现骨质破坏、钙化程度、增生、硬化、骨性椎管受累与周围软组织脓肿发生情况等,其采取先进后处理技术,包括多平面重建(multi-planner reformation,MPR)、三维重建技术等,能够清晰呈现椎间隙异常,同时能够任意角度进行图像重建,在诊断脊柱结核病变上有突出优势。有报道称,CT能够显示人体内很多密度差异非常小的结构,没有组织结构重叠,能够清晰显示椎体以及附件解剖或者其病理结构,特别是对于一些死骨或者钙化灶显示效果优于MRI[14]。亦有研究认为,MRI检查对椎体骨炎病变、椎体破坏情况与骨内小脓肿敏感程度较CT更高,主要由于MRI对人体组织内蛋白质以及水含量改变较为敏感,能够清晰呈现受累椎体部位与椎旁软组织信号所发生的改变[15]。但CT亦存在诊断不足,比如CT原始图像无法呈现椎间隙异常、呈现软组织病变情况的能力不佳等[16]。本研究中,CT诊断灵敏度72.22%,特异度87.50%,准确性78.33%,Kappa值0.570,表明CT在诊断脊椎结核、肿瘤上与病理结果具有一致性,诊断价值高。本研究结果显示,两者联合诊断灵敏度与准确性显著高于CT、MRI诊断,但CT、MRI单独应用诊断准确性无显著差异,表明CT与MRI均有各自诊断优势,对脊椎结核与肿瘤的鉴别价值相当,将两者联合可有效提高诊断准确性。
综上,在脊柱结核、肿瘤临床诊断中MRI与CT各具优势,均有较高鉴别价值,两者联合可以全面呈现脊柱病变影像学特征,能有效提高诊断灵敏度与准确性,具有重要应用价值。
