MRI在肝泡型包虫病患者微波消融术后疗效评估中的应用分析
2021-07-27青海红十字医院放射影像介入科青海西宁810000
青海红十字医院放射影像介入科(青海 西宁 810000)
刘 刚* 甘郑宁 薛长菊 何 慧 解晓婷
肝泡型包虫病是由多房棘球蚴引起的一种疾病,对人们的健康有较大的威胁性[1]。被棘球绦虫的幼虫虫卵污染的食物被人们不小心食用,就会从门静脉系统进入到患者的肝脏中,所以发病率较高的组织为肝脏,发病大多是肝脏原发病灶经过血行转移或者淋巴转移形成的,例如:脑包虫、肺包虫等[2]。肝泡型包虫病在临床中属于较为特殊的一项疾病,虽然是良性,但是在生物学中属于恶性,呈现隐匿性浸润性生长,对周围肝组织侵蚀是使用小囊泡的方式进行,所以也被称之为“第二癌”或者“虫癌”[3]。对肝泡型包虫病治疗的方法有很多种,其中最为成熟的是根治性肝切除术,效果被较多学者所肯定,但是切除的概率较低,并且病灶的位置、数目、大小和胆管或者大血管的关系比较密切,所以并不可行[4]。使用药物治疗不仅副作用大,并且价格高,周期长,所以一直缺乏有效的治疗。在本研究中,使用的是微波消融术治疗,效果比较理想,并使用MRI对病灶以及周围情况进行观察,发现效果良好,现报道如下。
1 资料与方法
1.1 一般资料选取2017年5月至2019年5月我院收治的肝泡型包虫病患者140例,选择同期35例病毒性肝炎肝硬化患者作为对照组,回顾性研究病例资料。纳入标准:通过影像学诊断和临床资料确诊为肝泡型包虫病患者;所有的患者均需要在手术前和手术后使用MRI检查;接受一次微波消融术治疗,不需要多次治疗和其他治疗;无其他肝脏疾病;无凝血功能异常;所有患者均知晓本次研究,并签署同意书;属于囊肿型。排除标准:患有精神类疾病,不能依从医嘱;中途退出本次研究;患有凝血障碍同时合并肺、肾、心功能异常。选择同期35例病毒性肝炎肝硬化患者作为对照组,男20例,女15例,年龄19~71岁,平均年龄(44.6±2.6)岁;肝泡型包虫病组140例,男76例,女64例,年龄17~69岁,平均年龄(42.5±2.4)岁。资料具有可比性(P>0.05)。本研究经过本单位医学伦理委员会批准,免除受试者知情同意。
1.2 方法微波消融术治疗方法:通过影像学资料对病灶和周围的联系进行评估,之后实施针对性的手术方案,确定进针的数量、治疗的路径、进针的方式。手术前预测可能出现的并发症,制定对应的预防措施。目标范围是整个病灶并且超出病灶边缘的0.6~1cm。保持空腹6h之后,两名或者两名以上的医师辅佐患者进行微波消融术,仪器的型号是KY-2000,频率为2451MHz,输出功率为6~100W。
MRI检查和对图像的处理方式:手术前、手术后的3个月、6个月、1年均对患者实施MRI的检查,仪器为超导型磁共振成像仪,型号为Philips 1.5T,扫描技术为呼吸门控技术。序列:DWI序列、T2WI-SPAIR、T1WI。参数:矩阵128×128,层厚6mm,TE 37.4~71.2ms,FOV 173~350mm,间距2mm,TR 2741ms。将产生的图像全部传送到处理工作站,对同一个层面的病灶进行测量最大径,3次后选取平均值。传入处理工作站之后,生成伪彩图对正常肝组织、病灶实性部分、病灶边缘带进行观察,着重点放在正常肝组织、实性部分、病灶边缘带,面积为3.5~5mm2,同一个区域测量3次后选取平均值。对于病灶中实性部分进行测量时需要将液化钙化和坏死的位置避开。
1.3 观察指标(1)比较肝泡型包虫病组术前、术后病灶边缘和对照组ADC值。(2)比较肝泡型包虫病患者手术前后病灶最大直径变化。
1.4 统计学方法数据应用SPSS 18.0进行分析,其中计数进行χ2(%)检验,计量进行t检测、()检验,P<0.05提示有显著差异。
2 结果
2.1 肝泡型包虫病组术前、术后病灶边缘和对照组ADC值对比肝泡型包虫病组术前,术后3个月、6个月 ADC值低于对照组(t=6.125、7.194、4.591,P=0.00),术后1年ADC值与对照组无明显差异(t=1.491,P=0.528),见表1。
表1 肝泡型包虫病组术前、术后病灶边缘和对照组ADC值对比()

表1 肝泡型包虫病组术前、术后病灶边缘和对照组ADC值对比()
2.2 肝泡型包虫病患者手术前后病灶最大直径变化对比实性部分ADC值中术后3个月、6个月、1年低于手术前(F=11.444,P=0.000)。术前和术后3个月之间病灶最大直径无明显变化(t=1.592,P=0.792),术后6个月、1年病灶最大直径低于手术前(t=6.141、5.992,P=0.000),见表2。
表2 肝泡型包虫病患者手术前后病灶最大直径变化对比()
2.3 典型病例图像分析典型病例图像分析结果见图1。
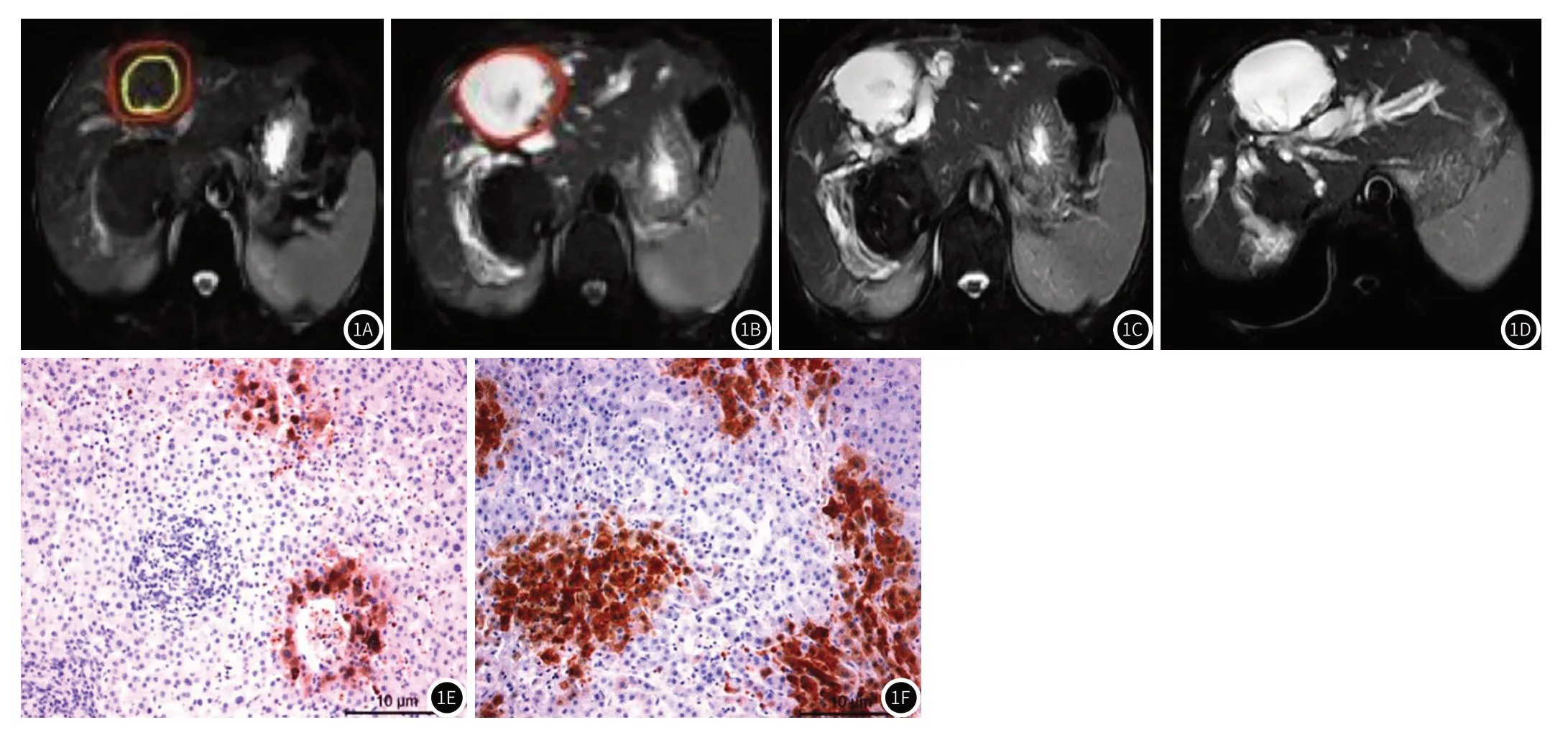
图1 患者男性,45岁 肝右叶泡型包虫。图1A:肝右叶类圆形T2WI稍高信号实性病灶,边缘可见低信号环,黄色区域为病灶实际边界;图1B:尖刀破皮,超声引导下将微波针穿刺到病变边缘部1~1.5cm处(图1A黄、红色交界区)不同部位进行多组消融,每组持续1~3min,微波消融治疗术后3个月后复查磁共振,病灶T2WI呈囊性高信号,信号均匀,红线勾勒区为病灶边界,病灶最大直径与术前对比无明显改变;图1C:微波消融治疗术后6个月后复查磁共振,病灶仍呈T2WI囊性高信号,信号均匀,病灶最大直径与术后3个月复查图像对比缩小;图1D:微波消融治疗术后12个月复查磁共振,病灶仍呈T2WI囊性高信号,信号均匀,病灶最大直径与术后6个月复查图像对比继续缩小;图1E:为肝泡型包虫病病灶近端HE染色结果;图1F:为肝泡型包虫病病灶远端HE染色结果。
3 讨论
肝泡型包虫病主要流行在游牧地区,属于人畜共同发生的寄生虫疾病,发病的概率为6%,虽然发病概率较低,但是对患者的危害较大[5]。和其他寄生虫疾病生长方式具有不同之处,但是与恶性肿瘤相似,生长速度比较缓慢,同时病程较长,呈现浸润性生长,发病时临床症状并不明显,被发现时已经处于晚期[6]。随着流行病的重视程度提高,部分医院为群众做免费体检,促使就诊率有明显的增高。对于中晚期的患者来说,治疗方式主要是外科手术切除,药物治疗作为辅助。对于早期的肝泡型包虫病患者会使用药物进行治疗,但是部分患者的效果不明显,服用药物时间较长,经济负担较重,同时还会出现较多的副作用[7]。目前临床中并没有微创、高效、安全的治疗方法对患者进行治疗[8]。在近几年中介入治疗具有适应症广、高效性、安全性,得到较多医生和患者的青睐,在实体肿瘤介入治疗中成果比较满意,为患者提供更多的新型治疗方法[9]。治疗后使用影像学对微波消融术治疗肝泡型包虫病有关键作用,有效地评价其疗效,在介入治疗中较为明显[10]。因为介入治疗和常规手术治疗有区别性,手术后肝脏有占位存在,所以需要使用影像学技术对病灶复发情况、血运改变、大小变化等进行评估[11]。
为了更好地了解肝泡型包虫病,实施小鼠作为模型进行实验:试验前挑取腹腔明显膨隆种鼠1只并颈椎脱臼处死,密封装入纱布袋中并全部浸入液氮罐液相中[12]。1周后取出,迅速置入37℃水浴融化,触其感到柔软时,无菌操作剖取腹腔内澄清透亮泡球蚴包囊,剥离周围组织后剪碎,用匀浆器磨匀[13]。加入800μ/mL青霉素及500μ/mL链霉素混合稀释,使最终形成25%泡球蚴组织混悬液,最后加入地塞米松3滴[14]。每只小鼠右下腹碘伏擦洗消毒后腹腔注射0.5mL,共接种20只。鼠称重后眼球采血,取血清,-20℃冷冻保存备用[15]。将已采集血清的小鼠剖检,取腹腔内所有包囊称取湿重,每只小鼠取囊液0.5mL,迅速置入-20℃冰箱保存备用[16]。同时随机取包囊,分别送检作病理组织切片及电镜观察。使用的主要试剂有碱性磷酸酶测定试剂盒、考马斯亮兰蛋白测定试剂盒、钙测定试剂盒(均购自南京建成生物工程研究所);优级新生牛血清(购白兰州民海生物工程有限公司);HRP标记羊抗鼠抗体、96孔酶标反应板(购自华美生物工程公司);其他试剂均为分析纯[17]。
在近几年中,新型介入疗法发展较快的是微波消融术,这种手术方法具有以下优点:患者痛苦小、消融范围大、重复操作性强、升温快、适用范围广、受碳化及血流影响小、消融时间短,受到更多的医生和患者认可[18]。微波消融术在治疗肝癌患者中被广泛使用,并且最终的效果被众多患者认可,外科手术切除治疗的效果和小肝癌治疗效果相同[19]。微波消融术还可以应用到较多肿瘤中:前列腺癌、乳腺癌、肺癌、胰腺癌等。作为新型治疗肿瘤局部的技术,这项治疗方法在国外内都被广泛使用,并且领域不断的扩大,发展迅速,成为一项有潜力的治疗方案。
在治疗肝泡型包虫病中,一般会使用切除的方法,但是因为部分患者的病灶体积小,不愿意接受这种方式治疗,药物治疗带来的效果并不理想,所以急需合理的手术方法[20]。微波消融术在治疗患者中效果理想,同时技术成熟,所以被广泛的使用。有学者认为可以对病灶直径低于5cm的患者实施微波消融术治疗,但是因为病灶组成部分、生长方式、血运情况有差异。微波消融术是依靠旋转偶极分子产生热量,快速升温的方式促使细胞凝固坏死,更好的将肿瘤细胞杀死,所以病灶热传导情况以及受热均匀程度都会影响治疗结果,但是病灶中会有较多的钙化,促使受热并不均匀,不能将活性病灶杀死[21]。目前使用微波消融术治疗肝泡型包虫病的方法并没有普及,所以临床中的报告较少,在本研究中通过使用MRI对病灶进行平扫,了解微波消融术对患者产生的效果以及影像学的表现。
MRI具有无辐射、无创伤的优势,同时对组织有较高的分辨率,有效地通过扩散加权成像、动态增强、T2WI、T1WI的方式确定患者的疾病,并制定针对性的治疗方法,目前常规的影像学方法对手术后的病灶很难进行鉴别,但是MRI技术可以对肝泡型包虫病患者进行一定的早期诊断,在使用微波消融术治疗后可以了解病灶改善情况,对患者和医生来说有重要的临床意义,组织敏感度和分辨能力可以超过91%[22]。
MRI在肝泡型包虫病中的表现是T2WI,并没有较大的特异性,在临床中动态增强扫描以及DW序列都对疾病有一个鉴别诊断。实施动态增强扫描病灶的变现、直径等有一定的相关性,信号曲线也会呈现升高状,所以可以较好地对肝泡型包虫病鉴别,对于直径不同的肝泡型包虫病产生的图像也会不同,所以可以依靠此图像充分地了解患者的病灶,判断是早期还是中晚期,之后再制定合理的治疗方法。由此,也可以认为MRI在微波消融术治疗肝泡型包虫病中有重要的意义,能够及时挽救患者的生命。
弥散加权成像物质基础和组织内部的热量变化形成的微观水分子运动有关,ADC分支反映不同组织的扩散特征,通过对组织内部分子扩散的受限程度,对代谢活性变化和组织性质进行分析。微波消融术后消融区域的病灶以及周围水分子运动状态和含量变化较为明显,弥散加权成像可以清楚地将以上变化显示出来。消融彻底的组织完全坏死时,弥散加权成像呈现低信号,说明坏死肿瘤细胞的细胞膜受到破坏,水分子运动不会受到限制,最终ADC值会不断增高,在复发肿瘤和残存肿瘤中信号较高,因为复发或者残存的肿瘤组织细胞的细胞膜完整,没有被破坏,水分子的运动受限,ADC值有所降低,正常的液化坏死或者肝组织等结构较为疏松,水分子扩散比较自由,ADC值会比较高,所以弥散加权成像值使用在肝泡型包虫及其他病变活性的评估中效果更好。实性部分ADC值中术后3个月、6个月、1年低于手术前(P<0.05),说明水分子扩散自由,病灶实性部分结构比较疏松,液化坏死有所增多,属于微波消融治疗显效的征象。本研究中术前和术后3个月之间病灶最大直径无明显变化(P>0.05),术后6个月、1年病灶最大直径低于手术前(P<0.05);肝泡型包虫病组术前,术后3个月、6个月ADC值低于对照组(P<0.05),术后1年ADC值和对照组无明显差异(P>0.05)。测量ADC值的前提是对感兴趣区域进行选定,如果肝泡型包虫病钙化成分或者合并出血较多,对了解相关区域有一定的困难性,对于最终的结果也有影响,所以若遇到钙化较多或者出血较多的患者,或者选定感兴趣区域较为困难的患病应该将其排除。但是MRI的检测结果更加具有意义,可以充分地对肝泡型包虫病患者微波消融术治疗疗效进行评估,可以作为重要的一项诊断方式。
微波消融术在治疗肝癌中技术较为成熟,在手术后应该使用较多影像学检查方法进行疗效评估。但是微波消融术在治疗肝泡型包虫病是近几年才发展的技术,手术后随访并没有出现较为明确的指南规范,对于手术疗效的评估以及手术后影像学变化报道较少。在本研究中,MRI腹部疾病常规检查方式对于肝泡型包虫病患者微波消融术后的疗效进行影像学评估,为之后微波消融术治疗肝泡型包虫病的治疗以及手术后随访提供更多的参考价值。
综上所述,肝泡型包虫病患者微波消融术治疗疗效评估中,应用MRI可以充分地了解病灶,同时还可以有效改善ADC值,临床上应当进一步推广应用。