64排颅脑CT血管造影对蛛网膜下腔出血患者责任病灶的诊断价值
2021-07-27皖北煤电集团总医院影像科安徽宿州234000
皖北煤电集团总医院影像科(安徽 宿州 234000)
李 宁*
蛛网膜下腔出血分为原发性和继发性,原发性蛛网膜下腔出血较常见,指脑底部或表面的病变血管破裂,血液流入蛛网膜下腔的临床综合征,多见于脑动脉瘤破裂[1]。蛛网膜下腔出血主要表现为剧烈头痛、恶心、呕吐及脑膜刺激征,若治疗不及时或治疗方案不适宜可引发再出血、脑血管痉挛、脑积水等严重并发症,导致不良临床结果[2]。相关报道显示[3],蛛网膜下腔出血导致死亡的患者占脑出血死亡患者人数的1/5。可知蛛网膜下腔出血严重威胁患者生命健康。因此,采取有效方法早期诊断蛛网膜下腔出血,可为临床治疗提供重要的指导。过去临床将数字血管造影(digital subtraction angiography,DSA)作为诊断蛛网膜下腔出血的“金标准”,但临床实践发现,该方法花费时间较长易耽误治疗,检查过程中会增加再出血风险[4]。随着CT影响技术发展,CT血管造影(CT angiography,CTA)用于诊断蛛网膜下腔出血具有快速、无创、经济等优势,但其诊断价值尚无准确定论。因此本研究回顾性分析我院2017年至2019年收治的蛛网膜下腔出血患者64排颅脑CT血管造影结果,探讨其诊断价值。
1 资料与方法
1.1 一般资料经医学伦理委员会批准,回顾性分析我院2017年1月至2019年7月收治的65例蛛网膜下腔出血患者临床病案资料。诊断标准:参照《蛛网膜下腔出血诊治指南》[5]。纳入标准:年龄≥18岁;经数字减影血管造影或手术确诊蛛网膜下腔出血;发病时间≤3d。排除标准:合并严重心、肝、肾功能障碍;合并严重免疫系统、血液系统、恶性肿瘤疾病;非首次蛛网膜下腔出血者;合并其他如脑卒中、颅内静脉血栓形成等导致的脑出血;对造影剂过敏患者。所有患者中男21例,女44例;年龄42~86岁,平均年龄(64.3±5.2)岁。65例患者均经64排颅脑CT血管造影,其中51例患者经数字减影血管造影,14例患者因病情过重,经64排颅脑CT血管造影后直接手术治疗。所有患者或其家属均签署知情同意书。
1.2 方法64排颅脑CT血管造影:CT机是德国SIEMENS SOMATOM Definition AS+,高压注射枪是美国 MEDRAD公司生产的Stellant型CT注射系统。具体步骤为:(1)头颈扫描:开启螺旋扫描模式,扫描范围为颈2~颅顶,第一组平扫扫描参数设置为:管电流370~640mAs,管电压100kV。第二组增强扫描参数设置为:管电流645~655mAs,管电压120kV,螺距均0.956∶1,层厚均0.625mm,球管转速0.4s/r。扫描时间30s。采用18G套管针在患者右肘静脉穿刺,以4mL/s的速度注射碘海醇,先注射20mL碘海醇+20mL生理盐水,在颈4至5椎间隙水平达峰时间进行扫描,计算颈脑血管的扫描延迟时间,用4mL/s的速度注射碘海醇[剂量=(达峰时间-6s)×流速]+50mL生理盐水后开始扫描。扫描完后经主机系统SUB软件作自动减影处理,原始数据和系统处理的减影数据传到SIEMENS Syngo MultiModality Workplace工作站;(2)图像后处理:包括最大密度投影、容积再现、曲面重建以及多平面重建等。利用相应处理技术旋转、切割、测量图像,显示病变,结合原始图像分析。
数字减影血管造影:51例患者经数字减影血管造影检查,采用德国SIEMENS Artiszee血管造影机,经改良Sedingler技术从股动脉穿刺展开双侧颈动脉和椎动脉造影,造影剂为碘帕醇,进行正、斜、侧位投照,必要时多角度旋转,直到显影满意。23例患者病情过重,经64排颅脑CT血管造影后直接进行手术治疗。
诊断方法:由我院放射科2名资深医师,先各自独立对影像结果做诊断,后将诊断结果作比较,两位资深医师意见一致则为最终诊断结果,意见不一时由两位医师探讨后做出最终判断。
1.3 评价指标责任病灶诊断符合率:比较CTA检查和DSA检查/手术结果中病理类型、分布位置以及诊断情况。病灶诊断符合率=与DSA检查/手术结果一致的CTA检查结果例数/DSA检查/手术结果例数×100%。出血诊断符合率[6]:参照改良版蛛网膜下腔出血的Fisher分级,比较CTA检查和DSA检查/手术结果中所有患者出血分级情况:0级:未见出血或者仅有脑室内、脑实质内出血;Ⅰ级:仅见基地池出血;Ⅱ级:仅见周边脑池或者侧裂池出血;Ⅲ级:广泛蛛网膜下腔出血伴随脑实质内血肿;Ⅳ级:基底池和周边的脑池、侧裂池较厚积血。出血诊断准确率=与DSA检查/手术结果一致的CTA检查结果例数/DSA检查/手术结果例数×100%。诊断价值:DSA检查/手术结果为最终标准,灵敏度=真阳性/(真阳性+假阴性)×100%。动脉瘤测量数据:统计、计算并比较CTA检查和DSA检查/手术结果中动脉瘤和瘤口直径大小。临床结局情况:回顾性分析所有患者临床结局。
1.4 统计学方法采用SPSS 19.0软件统计分析,计量资料以()形式表示,组间比较采用独立样本t检验,计数资料比较采用χ2检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 CTA诊断价值CTA结果中真阳性54例,假阴性11例,诊断敏感度为86.15%,见表1。
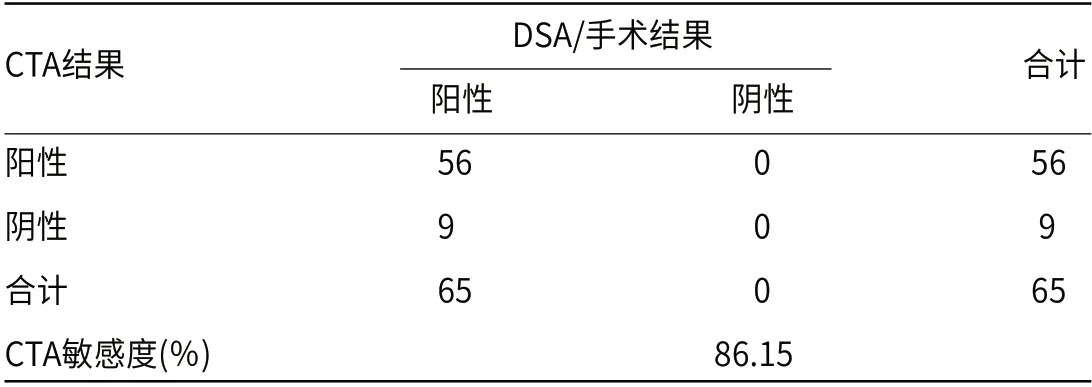
表1 CTA诊断价值(例)
2.2 CTA检查中责任病灶诊断符合率CTA动脉瘤诊断符合42例,诊断符合率为87.50%,动静脉畸形诊断符合9例,诊断符合率为81.81%,静脉窦血栓诊断符合5例,诊断符合率为83.33%,见表2。
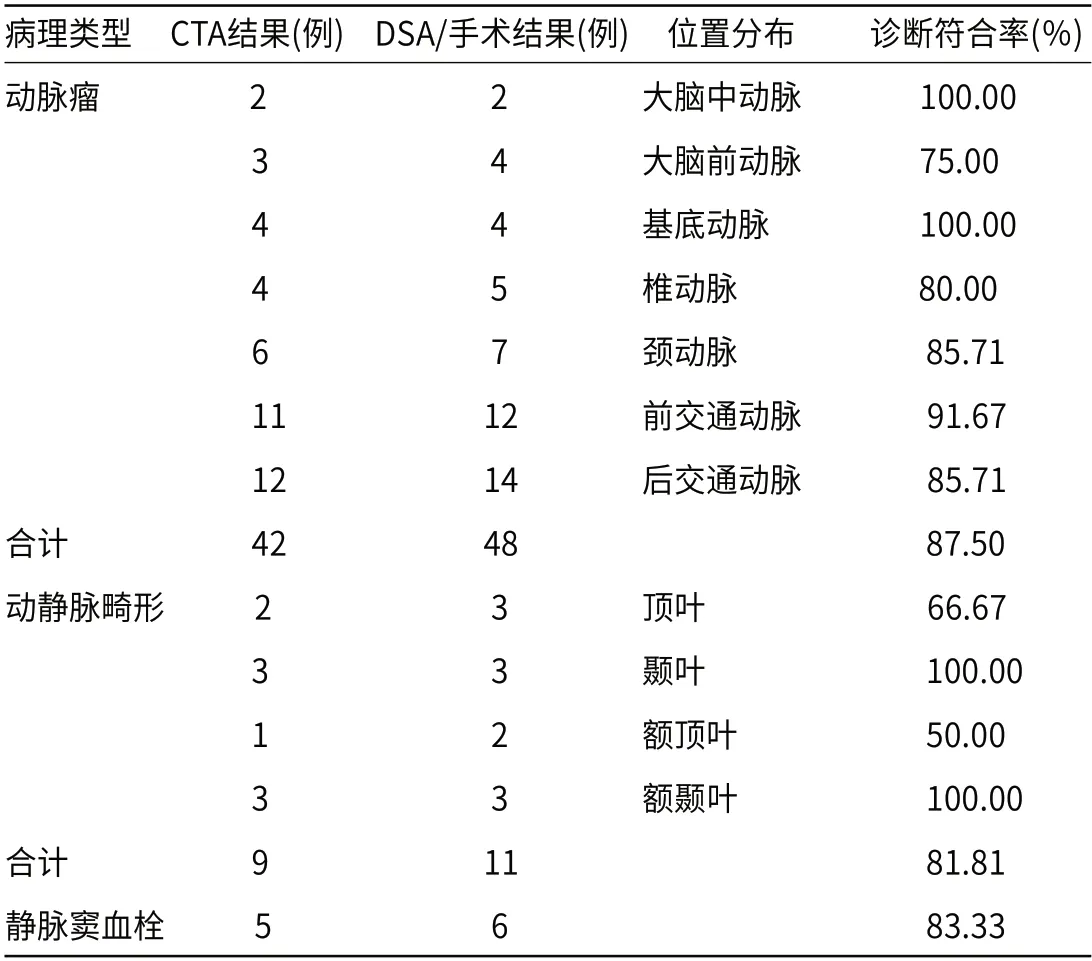
表2 CTA检查中责任病灶诊断符合率
2.3 CTA检查出血诊断准确率CTA检查中0级、Ⅰ级、Ⅱ级、Ⅲ级、Ⅳ级出血诊断准确率分别为100%、0、93.75%、90.91%、90.48%,出血诊断总准确率为92.31%,见表3。
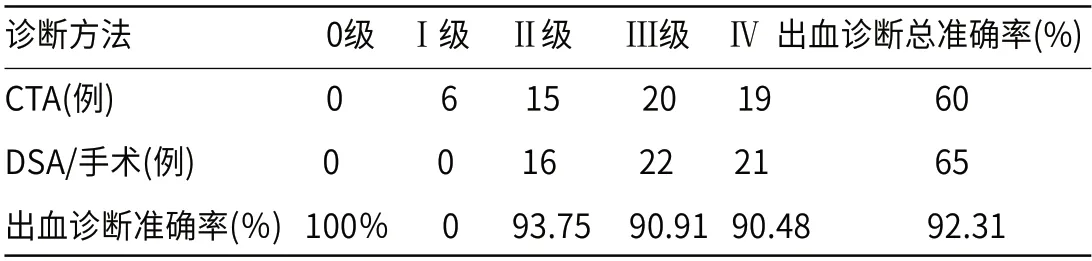
表3 CTA检查出血诊断准确率
2.4 动脉瘤和瘤口直径大小比较动脉瘤直径大小和动脉瘤口直径大小在CTA诊断与DSA/手术结果诊断中比较无明显差异(P>0.05),见表4。
表4 动脉瘤和瘤口直径大小比较(,mm)
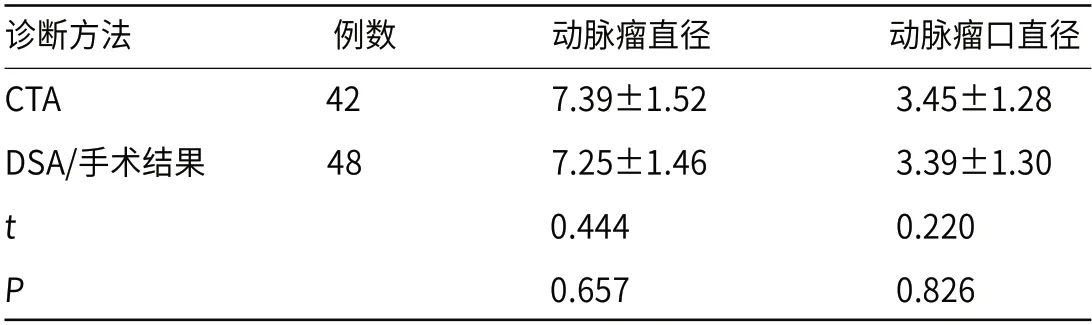
表4 动脉瘤和瘤口直径大小比较(,mm)
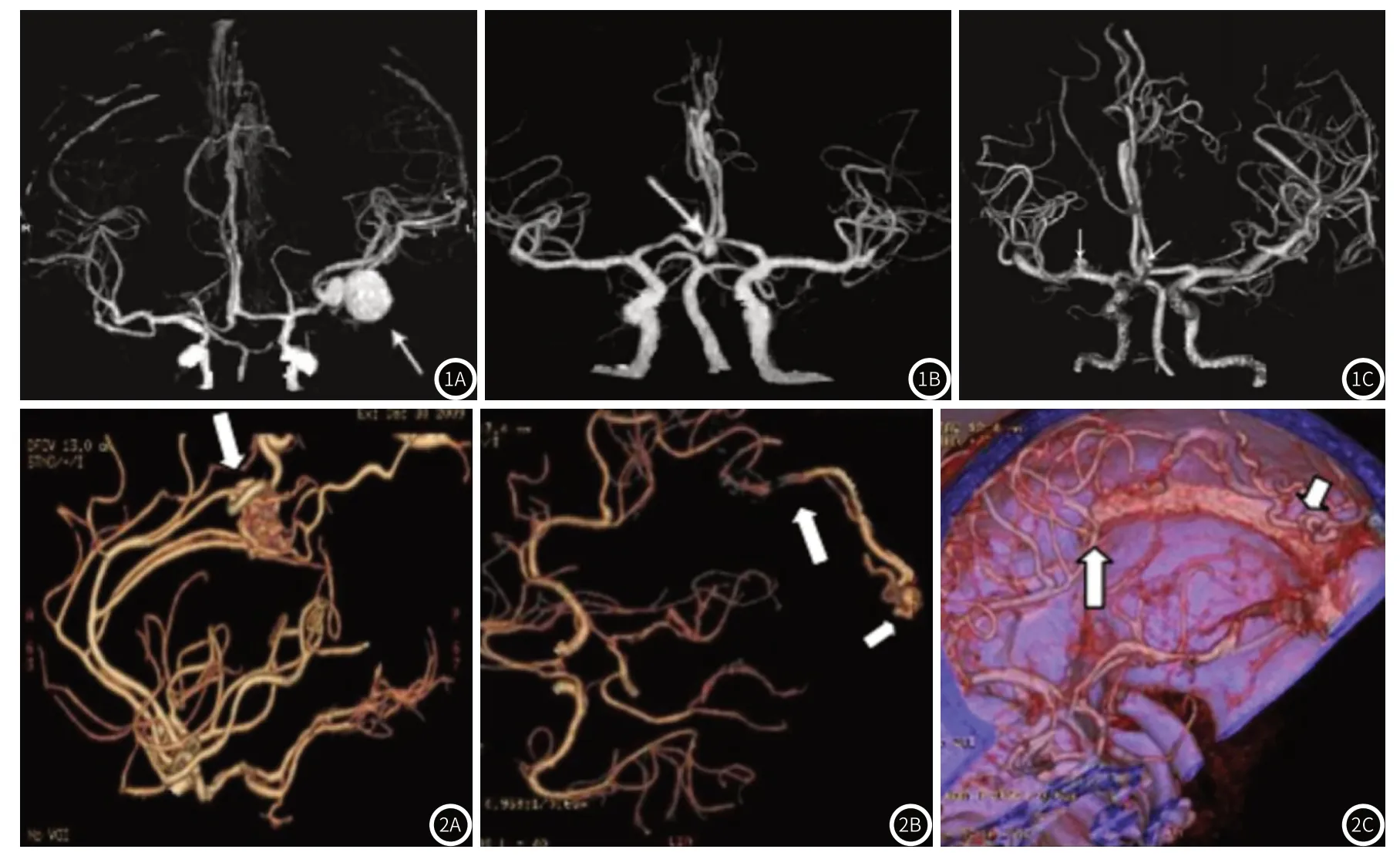
图1 为动脉瘤CT图。图2 为动静脉畸形CT图。
2.5 所有患者临床结局65例患者中,35例经CTA检查后行动脉瘤夹闭术,未发生严重不良事件或并发症,均好转出院;15例经CTA确诊后行介入治疗,1例并发大面积脑梗死导致死亡,其余均预后良好;11例患者因病情危重,家属选择保守治疗,病情加重自行出院;4例患者转院治疗。
3 讨论
自发性蛛网膜下腔出血发病机制大多不是单一因素造成,可能是多种因素综合引起发病。比较公认的微动脉瘤学说认为,自发性蛛网膜下腔出血常发生于脑血管病变基础上,动脉瘤破裂是最常见病因,占70%~85%[7]。脑血管破裂后在颅内形成血肿,周围组织在30min后呈现海绵样变性,6h左右破裂血管附近脑实质由近到远出现坏死层、出血层、水肿、海绵样变性等。蛛网膜下腔出血除占位性伤害外,还会引起脑组织血液循环受阻,代谢紊乱,血-脑屏障受损以及刺激血液释放各种具生物活性的物质损害脑组织。出血后颅内环境稳定被破坏,形成的脑水肿增高颅内压,影响脑血流量和凝血纤溶功能。临床主要表现为头部剧烈疼痛,并伴随频繁呕吐、幻觉、昏迷、抽搐的现象。临床研究显示,蛛网膜下腔出血患者病因、病情、血压、神经系统体征等决定病程和预后,动脉瘤破裂引发出血预后较差,动静脉畸形导致的出血预后较优[8]。相关报道显示,早期明确蛛网膜下腔出血原因并制定科学适宜的治疗方案,能有效改善蛛网膜下腔出血患者的预后,因此对蛛网膜下腔出血早期诊断的意义重大[9]。
过去DSA一直被作为诊断蛛网膜下腔出血的“金标准”,其具有图像真实、清晰,能动态监测血流变化并直接开展血管内治疗的优势。但临床实践发现,DSA是有创性检查,禁忌症较多、耗时长、费用高,需出血超过5h才可进行,检查过程中颅内血管空间无法充分展示,造影过程极可能加重或导致脑血管痉挛,增加并发症发生风险[10]。临床上另一种无创性检查核磁共振血管成像无需造影剂,但检查时间长,机器噪音大,易导致再出血的发生。随着临床CT造影成像技术逐渐成熟,越来越多被用于诊断蛛网膜下腔出血。CTA是经外周静脉对患者告诉注入碘海醇,在靶血管内充盈达到高峰期时用螺旋CT快速扫描,获取多层连续图像,后通过VR、MIP等方法对图像进行立体三维重建,经处理的图像可多角度清晰地观察脑血管形态结构。本研究中对蛛网膜下腔出血患者采用64排颅脑CTA,探讨其诊断价值。
国外报道显示,CTA对蛛网膜下腔出血诊断敏感度为91%[11]。本研究中,CTA诊断结果显示敏感度为86.15%,略低于文献报道,分析认为与本研究纳入研究样本量较少有关。64排颅脑CTA具有很高的时间、空间分辨率,扫描覆盖范围较大,可完整呈现颅底动脉环,较明确提示脑血管异常状态、动脉瘤存在与否、责任病灶位置、和临近血管关系[12]。本研究结果显示,动脉瘤诊断符合率为87.50%,动静脉畸形诊断符合率为81.81%,静脉窦血栓诊断符合率为83.33%。经分析发现,误诊、漏诊主要原因与动脉瘤与颅底骨关系过密、动脉瘤直径过小低于2mm、病变血管过于纤细以及图像重组或去颅骨骨质时剪切过度等有关[13]。这与报道指出CTA具有对细小血管、小动脉瘤的空间分辨率不足的局限性结论一致[14]。CTA通过观察脑血管显影、血管径宽度、血管数量,能判断脑血管痉挛程度以及对脑实质造成的影响,可以清晰显示5级以上分支血管。本研究发现,出血诊断总准确率较高为92.31%,提示64排颅脑CTA能较准确显示蛛网膜下腔出血患者出血程度,有助于判断病情,指导临床治疗。国外学者研究发现[15],CTA对4mm以下颅内动脉瘤诊断敏感度为92.5%,4mm以上动脉瘤诊断敏感度为100%。本研究结果显示,动脉瘤直径大小和动脉瘤口直径大小在CTA诊断与DSA/手术结果诊断中比较无明显差异(P>0.05)。分析认为直径过小动脉瘤被漏诊,直径较大未漏诊动脉瘤的CTA诊断其直径大小误差较小,较为准确。本文患者中35例经CTA确诊动脉瘤蛛网膜下腔出血患者行动脉瘤夹闭术治疗,15例行介入手术预后均较好,由此可知CTA用于早期诊断蛛网膜下腔出血,能有效辅助临床治疗,改善预后。
综上所述,64排颅脑CT血管造影用于蛛网膜下腔出血患者责任病灶诊断,敏感度较高,能较准确提示责任病灶病理类型、分布位置、肿瘤大小、出血程度,为临床制定治疗方案提供科学指导,改善预后,可作为蛛网膜下腔出血病因诊断的首选检查。