多b值DWI联合MRI常规扫描对直肠癌检查图像质量的影响
2021-07-20刘玉霞谢瑞峰胡延涛
刘玉霞 谢瑞峰 胡延涛
直肠癌发病早期症状较轻微,疾病发展至中晚期可出现明显排便习惯异常,包括腹泻、便秘、脓血便等,患者就诊时间较晚,多需接受以手术为主的综合治疗[1]。但因患者肿瘤分期不同,所需治疗方案不同,因此术前为患者实施有效的影像学检查,明确患者直肠癌特征,对指导治疗意义重大[2]。目前直肠癌可用检查方法较多,穿刺活检是鉴别诊断良恶性的“金标准”,但造成创伤大,部分患者在检查后排便习惯异常情况可能加重,不宜作为术前诊断工具[3]。影像学检查具有无创优势,被广泛应用于癌症患者术前检查,但受图像质量影响,可出现误诊[4]。研究指出,核磁共振成像(magnetic resonance imaging,MRI)检查具有多层面成像、组织分辨率高等优势,适用于肿瘤早期筛查[5]。但MRI常规扫描所获取的图像质量较差,不利于确诊。磁共振扩散加权成像(diffusion weighted imaging,DWI)作为MRI检查的新模式,可进一步获取高质量图像,明确病灶组织结构特点,并通过ADC值评估病灶特征[6-7]。但不同的多弥散加权系数(b)值下实施DWI成像检查的质量不一。基于此,本研究选取直肠癌患者进行研究,进一步探讨多b值DWI联合MRI常规扫描在直肠癌患者诊疗中的应用价值。具示如下。
1 资料与方法
1.1 一般资料
回顾分析医院2018年1月至2020年1月收治的96例直肠癌患者资料,年龄51~67岁,平均(58.43±5.37)岁;男性57例,女性39例;病程2~4年,平均(2.78±0.67)年;肿瘤分期[8]:T2期26例,T3期53例,T4期17例;肿瘤分化程度:低分化12例,中分化55例,高分化29例。本研究符合伦理学相关规定。
1.2 入选标准
纳入标准:①符合《中国结直肠癌诊疗规范(2015版)》[9]中直肠癌诊断标准;②患者有排便习惯及大便性状改变;③均为初次发病;④临床资料齐全。排除标准:①合并其他类型肿瘤的患者;②合并体内金属植入物的患者;③合并颅内动脉瘤的患者;④合并幽闭恐惧症的患者;⑤合并癫痫的患者。
1.3 方法
1.3.1 仪器与检查前准备 所有患者均接受多b值DWI、MRI常规扫描,仪器选用美国GE公司3.0T超导型磁共振成像系统及相控阵表面线圈。检查前患者需禁食8 h,指导患者服用肠道清洁药物,于检查前30 min喝温开水,检查时患者膀胱应处于充盈状态。
1.3.2 MRI常规扫描 各序列扫描参数如下:①多次激发快速自旋回波序列(fast spin echo,FSE)T1加权成像(T1 weighted image,T1WI)轴位扫描参数:回波时间(Time of Echo,TE)10~20 ms,重复时间(Time of Repetition,TR)600~1 000 ms,相位分辨率85,读出分辨率304,相位视野(Field of View,FOV)200,读出FOV200,层厚3.5 mm,层间距0.35 mm,翻转角150°,层数25,平均次数1.4。②多次激发FSE T2加权成像(T2 weighted image,T2WI)轴位平扫参数,TE 80~150 ms,TR 2000~4000 ms,相位分辨率100,读出分辨率320,相位FOV 200,读出FOV 200,层厚3.5 mm,层间距0.35 mm,翻转角110°,层数25,平均次数1.5。③多次激发FSE T2WI矢状位平扫,TE 100~200 ms,TR 300~5000 ms,相位分辨率100,读出分辨率304,相位FOV 220,读出FOV 220,层厚3 mm,层间距0.3 mm,翻转角110°,层数20,平均次数2。④多次激发FSE T2WI脂肪抑制序列(spectral presaturation attenuated inversion recovery,SPAIR)轴位平扫参数,TE 90~160 ms,TR 4000~5000 ms,相位分辨率100,读出分辨率320,相位FOV 200,读出FOV 200,层厚3.5 mm,层间距0.35 mm,翻转角110°,层数25,平均次数1.6。
1.3.3 DWI扫描 采用自由呼吸单次激发自旋回波平面回波序列扫描,b值分别取50、800、1 500 s/mm2,激励次数(number of excitations,NEX)分别取4、6、12,扫描时长分别为1分8秒、2分5秒及4分5秒。其他扫描参数为TE 60~80 ms,TR 3 000~4 200 ms,相位分辨率100,读出分辨率112,相位FOV 220,读出FOV 260,层厚3.5 mm,层间距0.35 mm,翻转角90°。
1.3.4 图像处理 所得图像上传至Function4.4及Omi-Kinetics软件进行处理,表观扩散系数(apparent disffusion coefficient,ADC)感兴趣区设置为b=50、800、1 500 s/mm2,重建原始图像,获得ADC图,手动选取感兴趣区(region of interest,ROI),面积为80~200 mm2。计算ADC值。由2位以上高年资影像科医生单独诊断。
1.4 评价指标
①评估MRI常规扫描、多b值DWI检查直肠癌的图像质量,将图像伪影、组织内本底增加、图像移位各计为0~3分,0、1、2、3分分别计为无、轻、中、重,总分为0~9分,分值越低,提示图像质量越好。②以手术后病理检查结果为金标准,评估MRI常规扫描、b=800 s/mm2时DWI检查对患者肿瘤分期的诊断价值。T1期:黏膜下层及黏膜层增厚,未累及固有肌层;T2:癌组织侵及固有肌层,未穿透肠管周围脂肪,与肠管周围脂肪交界面完整且光滑;T3期:癌组织穿透固有肌层,侵入肠管周围脂肪,有点条状、结节状改变,与肠管周围脂肪交界面模糊或消失;T4:癌组织累及邻近器官。③比较低、中、高分化病灶在多b值下对应的ADC值。
1.5 统计学方法
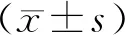
2 结果
2.1 MRI常规扫描、多b值DWI检查直肠癌的图像质量评分
b=800 s/mm2时DWI图像质量评分最低,后由低到高依次为b=50 s/mm2、1500 s/mm2DWI、MRI常规扫描,不同检查方法间图像质量评分比较,差异均有统计学意义(P<0.05)。见表1。

表1 MRI常规扫描、多b值DWI检查直肠癌的图像质量评分分)
2.2 MRI常规扫描、b=800 s/mm2时DWI检查对患者肿瘤分期的诊断价值
手术后病理检查结果显示,96例直肠癌患者中,有26例T2期,53例T3期,17例T4期。MRI常规扫描与手术病理结果的一致性一般,Kappa=0.681;b=800 s/mm2时DWI检查及其联合MRI常规扫描检查与手术后病理检查结果的一致性好,Kappa分别为0.748、0.840。见表2。
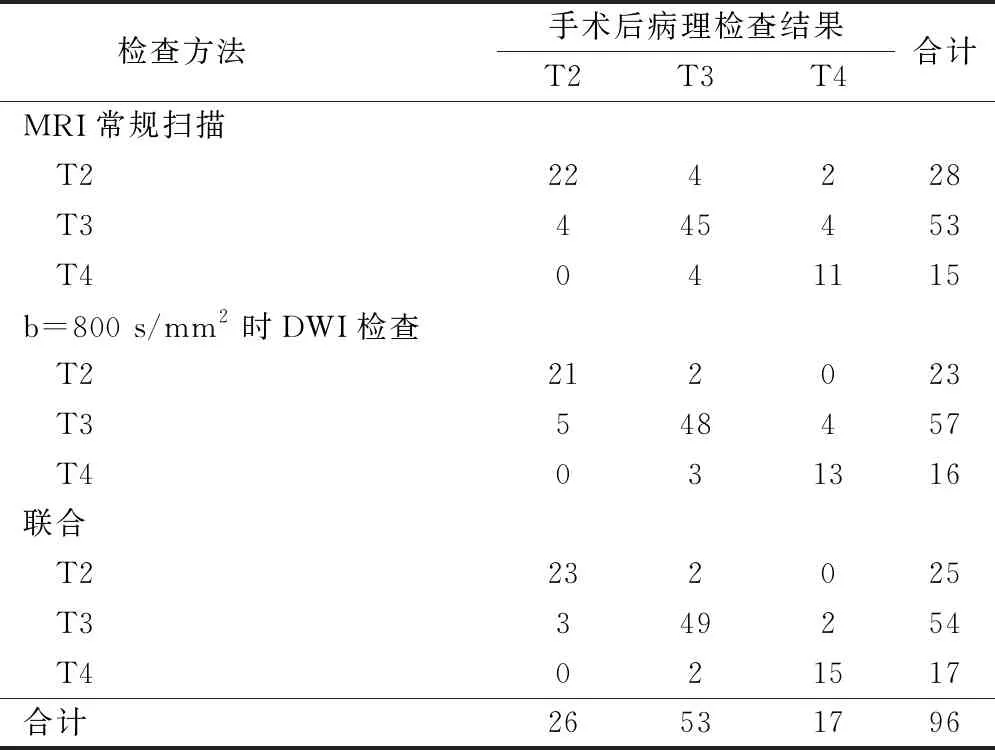
表2 MRI常规扫描、b=800 s/mm2时DWI检查对患者肿瘤分期的诊断价值/例
2.3 低、中、高分化病灶在多b值下对应的ADC值
在多b值下,高分化组ADC值最高,后由高到低依次为中分化组、低分化组,不同分化程度肿瘤对应的ADC值比较,差异均有统计学意义(P<0.05)。见表3。

表3 低、中、高分化病灶在多b值下对应的ADC值
3 讨论
直肠癌治疗原则为选取有效手术方法,评估是否能保留肛门,实施术后放疗、化疗,降低复发率[10]。为合理规划患者上述治疗方案,实施术前检查尤为必要。MRI是影像学常用方法,但常规MRI难以反馈病灶内部特征,应用价值有限[11]。结合MRI新模式检查,为患者提供完整、准确的影像解剖,对进一步评估患者病情有重要意义。
董阿敏等[12]研究指出,DWI作为MRI新模式,可间接反映组织结构中微观分子水平,在一定程度上提供细胞病理方面信息,反馈细胞完整性,对肿瘤诊断有重要价值。基于此,本研究进一步将多b值DWI联合MRI常规扫描应用于直肠癌诊断中。结果显示,b=800 s/mm2时DWI图像质量评分最低,后由低到高依次为b=50 s/mm2、1 500 s/mm2DWI、MRI常规扫描,提示DWI检查的图像质量优于MRI常规扫描,其中b=800 s/mm2时DWI检查的图像质量较好。主要原因在于,直肠在盆腔中的位置固定,有较多脂肪组织围绕肠管周围,患者在检查过程中无需屏气,行DWI联合常规MRI检查时,化学位移伪影对成像的影响较小,故而图像质量较高[13]。但在多b值下,图像质量受影响。b值反馈扩散梯度场强度和持续时间,b值升高时,图像质量及信噪比可随之升高,但b值升高到一定程度后,图像质量及信噪比则呈现降低趋势[14]。选择b值过小时,信噪比高,但检查时图像易受微灌注影响,组织对比度差,图像质量受影响[15];选择b值过大时,DWI扩散权重强,空间分辨率较低,信噪比低,受点状噪声信号影响,图像完整性及连续性较差,还易出现图像磁敏感伪影[16]。因此b=800 s/mm2时,图像质量较好。
本研究结果还显示,手术后病理检查结果显示,96例直肠癌患者中,有26例T2期,53例T3期,17例T4期;MRI常规扫描与手术病理结果的一致性一般,b=800 s/mm2时DWI检查、DWI联合MRI常规扫描检查与手术后病理检查结果的一致性好,提示b=800 s/mm2时DWI检查联合MRI常规扫描对肿瘤分期有较高诊断价值。主要原因在于,MRI常规扫描可显示直肠壁固有肌层、浆膜层、黏膜下层及黏膜层,固有肌层、浆膜层表现为低信号,黏膜下层表现为高信号,黏膜层表现为波浪状、均匀低信号影[17]。因各层可表现出不同信号,MRI常规扫描可在一定程度上反馈直肠癌进展程度,对评估患者分期有一定价值。而行DWI检查的图像质量较好,可更为清晰地显示肿瘤边界,受图像伪影、组织内本底增加、图像移位的影响较小,有助于判断肿瘤组织的浸润情况,利于确定肿瘤分期[18]。但DWI对直肠癌分期仍有一定误诊,可能与癌组织侵犯周边组织时,存在肠管周围纤维化及炎症反应,导致肿瘤组织边缘在图像上有异常信号表现,可误诊为癌组织侵入肌层或组织有关[19]。在多b值下,高分化组ADC值最高,后由高到低依次为中分化组及低分化组,不同分化程度肿瘤对应的ADC值比较有差异,提示多b值DWI联合MRI常规扫描还有助于进一步评估患者肿瘤分化程度。主要原因在于,ADC可定量反馈生物组织中分子的扩散性能,ADC值高可反馈分子在生物组织中随机运动多,受限少,DWI信号衰弱重;而ADC值低可反馈分子在生物组织中随机运动少,受限多,DWI信号衰弱轻[20]。由于不同分化程度直肠癌组织内分子含量及运动状态均不同,因此可通过ADC值鉴别不同分化程度的直肠癌[21]。因本研究选用检查方法较少,选取的b值较少,结论尚有局限性,还应在后续增加多b值探讨,进一步证实多b值DWI联合MRI常规扫描在直肠癌诊断中的应用价值。
综上所述,b=800 s/mm2时DWI检查的图像质量较好,联合MRI常规扫描对肿瘤分期有较高诊断价值,多b值DWI联合MRI常规扫描还有助于进一步评估患者肿瘤分化程度。
