非结核分枝杆菌肺病与耐多药肺结核的胸部CT征象对照分析
2021-07-14李朝俊孙诚鸿金文宇
李朝俊, 孙诚鸿, 金文宇
(1.本溪市中医院 放射科, 辽宁 本溪 117000;2.本溪市第六人民医院 放射科, 辽宁 本溪 117000)
非结核分枝杆菌(NTM)是指人、牛结核分枝杆菌(以下简称“结核杆菌”)与麻风分枝杆菌以外的其他分枝杆菌[1]。NTM主要导致肺部感染,由于NTM引起的肺病与肺结核的典型症状极为相似,痰涂片难以准确区分[2];而且NTM肺病的耐药表现与耐多药肺结核(MDR-TB)相同,因此容易被误诊为MDR-TB而错误给予化疗,不良反应大且治疗时间长,治疗效果不佳[3-4]。目前关于NTM肺病与MDR-TB的影像学特征比较的研究较多,但还较少研究深入考察两者病变累及主要部位的差异。本研究对这两种疾病的CT影像学资料进行回顾性对照分析,总结两者不同的影像学特征。以及不同类型病变累及的主要部位,以期减少NTM肺病的误诊误治,报道如下。
1 资料与方法
1.1病例选择 选取2019年6月~2020年6月期间我院收治的NTM患者41例为NTM组,选取同期收治的MDR-TB患者38例为MDR-TB组。纳入标准:(1)分别符合NTM肺病或MDR-TB诊断标准[5-6];(2)年龄>18岁;(3)生命体征稳定,检查、治疗依从性良好;(4)自愿参加研究。排除标准:(1)妊娠期患者;(2)合并精神障碍性疾病;(3)吗啡类或乙醇等物质依赖者。NTM肺病诊断标准[5]:痰、支气管镜检查毛刷物或肺穿刺标本经NTM菌种鉴定阳性,结合临床症状及影像学检查作出诊断;MDR-TB诊断标准[6]:(1)结核杆菌鉴定阳性;(2)同时对两种(异烟肼与利福平)及以上药物耐药。
1.2方法 采用TOSHIBA公司Asteion4型多层CT机,进行从肺尖至肺底的全层螺旋扫描。由3名长期从事呼吸系统疾病影像学诊断的副主任医师共同负责阅片,分析两组胸部CT影像特征(空洞、支气管扩张、肺不张、肺毁损、肺体积缩小等)以及病变分布特点。肺不张是指肺组织不含气或含气量显著减少,以致肺组织萎陷。肺体积缩小是指肺组织由于含气量减少而体积缩小,但尚未完全萎陷。

2 结 果
2.1两组一般资料比较 NTM组年龄、合并肺基础疾病比例高于MDR-TB组,病程短于MDR-TB组(P<0.05),两组其他一般资料指标差异无统计学意义(P>0.05),见表1。
2.2两组CT影像学特征比较 NTM组病变特征更多表现为薄壁空洞,检出率高于MDR-TB组(P<0.05);而其厚壁空洞、肺实变、肺不张、肺毁损、肺内钙化、肺门纵隔淋巴结钙化、肺体积缩小、胸膜增厚、胸腔积液检出率均低于MDR-TB组(P<0.05),两组病变累及肺叶情况以及单发空洞、多发空洞检出率无明显差异;NTM组支气管扩张检出率略高于MDR-TB组,但差异无统计学意义(P>0.05),见表2。

(续表2)
2.3两组病变累及部位比较 NTM组病变累及左肺上叶舌段、右肺中叶的比例高于MDR-TB组(P<0.05),见表3。
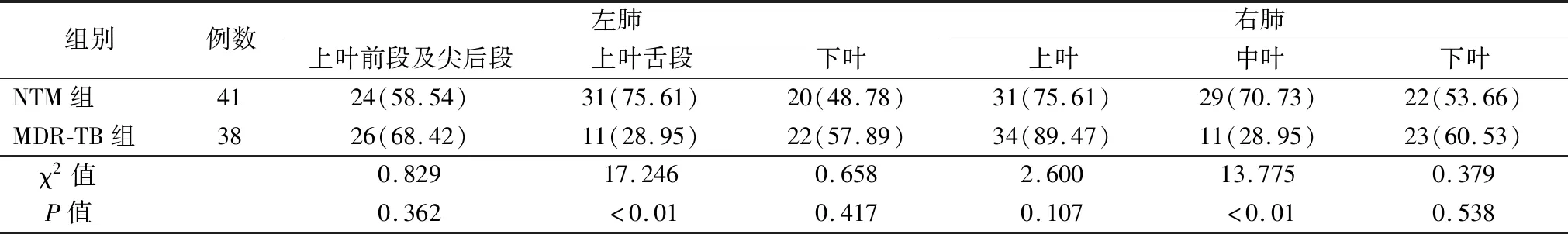
表3 两组病变累及部位比较[例(%)]
2.4两组空洞累及部位比较 NTM组空洞累及左肺上叶舌段、右肺中叶的比例高于MDR-TB组(P<0.05),见表4。
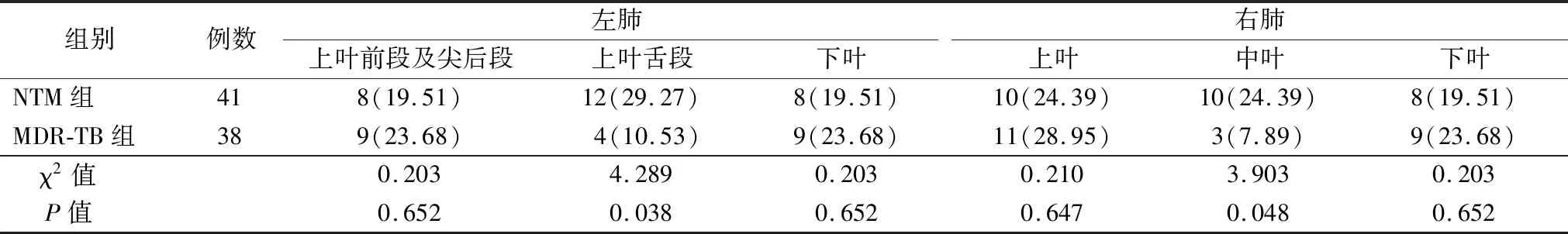
表4 两组空洞累及部位比较[例(%)]
2.5两组支气管扩张累及部位比较 NTM组支气管扩张累及左肺上叶舌段、右肺中叶的比例高于MDR-TB组(P<0.05),见表5。
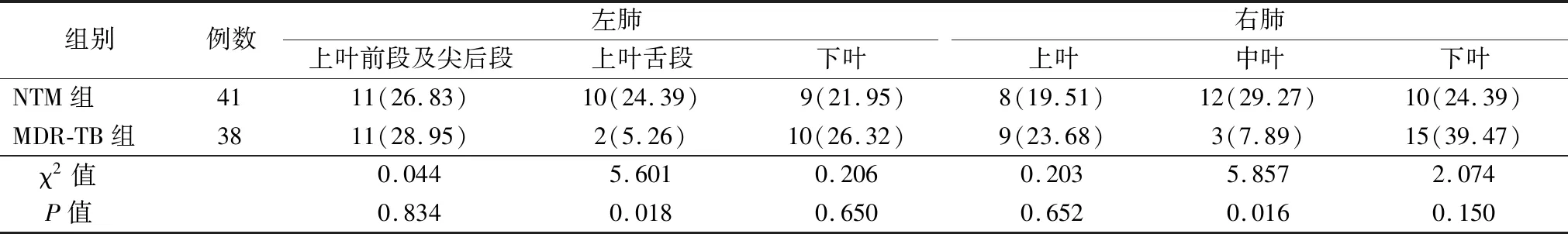
表5 两组支气管扩张累及部位比较[例(%)]
2.5两组结节累及部位比较 两组结节累及部位无明显差异(P>0.05),见表6。

表6 两组结节累及部位比较[例(%)]
3 讨 论
NTM与结核杆菌无论在菌体成分还是抗原方面均极其相似,因此两者引起的肺部感染在临床症状、病理变化上具有很多共性[7]。本研究结果显示,NTM肺病患者年龄、合并肺基础疾病比例高于MDR-TB患者,病程短于MDR-TB患者,可能是由于NTM毒力明显低于结核杆菌,可被视为一种机会致病菌,因此主要侵犯老年、存在慢性呼吸系统疾病人群[8]。自身免疫功能低下也可是NTM感染的风险因素之一[9]。
已有研究报道,NTM肺病CT影像特征主要是薄壁空洞,同时伴有肺叶肺段卫星病灶;而出现厚壁空洞[10],同时明显存在各项慢性感染病理变化(如钙化、肺实变、肺体积缩小以及胸膜增厚等)则是MDR-TB的重要特征[11]。有研究认为,NTM肺病影像特征与患者感染的具体菌种有关,鸟胞内复合体分枝杆菌(MAC)以及堪萨斯分枝杆菌造成的肺部病变主要以薄壁空洞为突出特征[12],超过30%的MAC 肺病存在单发或多发空洞[13],分布部位主要为肺上叶尖后段,可单侧或双侧出现病变,周围较少出现致密浸润等病理变化,而是表现为多发小叶中心性结节,以及支气管周围部位出现微结节以及树芽征[14]。MAC、脓肿分枝杆菌侵袭主要导致结节型、支气管扩张型病变,即双侧肺叶均出现中心性结节,并出现支气管扩张,可累及小支气管,导致其管壁增厚,且病变最为严重的部位包括右肺中叶及左肺舌段等[15]。
本研究结果显示,两组影像学特征比较,NTM肺病患者薄壁空洞、小叶中心性结节两项病变的检出率明显高于MDR-TB患者,而厚壁空洞、肺毁损、肺不张、肺内钙化等多种类型的病变多见于MDR-TB患者,这与上述研究结论基本一致[10-14],分析其原因可能为:①NTM感染引起的病理变化主要为肉芽肿性病变,主要发生于支气管,也可出现于细支气管与大气道,侵犯气道肌层,导致气道狭窄甚至完全阻塞,促使支气管腔内压力明显升高,从而引起支气管扩张及出现薄壁空洞[16],多发生于左肺舌叶以及右肺中叶等部位,而支气管、细支气管周围较少发生实质性浸润灶,主要为类上皮细胞以及淋巴细胞聚集而引起的微结节,大部分直径均在5mm以下,在CT影像中显示为聚集成簇状的小叶中心性结节[17]。相比而言,MDR-TB 菌株毒性更强,引起的肺组织病理变化更加严重,病灶的活动性特征显著,突出表现为反复的浸润、播散,其病灶内组织广泛坏死、液化排空,影像学形态表现为厚壁空洞,而且其腺泡结节病灶更为突出,是支气管播散的典型征象[18]。②大部分MDR-TB病程较长,病情持续进展,某个局部病灶得到控制而新的病灶又在另一部位出现,导致病灶范围不断扩展,形成难以闭合的空洞,肺组织广泛受损,因此肺实变、肺毁损等征象更为多见[19]。而NTM肺病仅在大气道受累时可能出现肺实变、肺不张,但发生风险较小。③结核杆菌容易侵蚀脏层胸膜,可导致胸膜炎,造成胸腔积液。在病情严重的情况下,胸膜被侵蚀穿透,引起整个胸膜腔感染,导致结核性脓胸,进而形成胸膜粘连、钙化;NTM肺病较少出现胸腔渗液等严重症状,这与穆晶等[20]的研究结论一致。④MDR-TB对肺组织破坏严重,造成肺部广泛病变,大部分患者累及全部肺叶。本研究中两组病变累及肺叶情况无明显差异,可能与NTM肺病患者大部分为老年患者,且合并肺部基础疾病的比例(71.05%)较高有关。
综上所述,NTM肺病与MDR-TB各具有一定的特异性,可为两者的鉴别诊断提供参考。临床中对于具有上述特异性影像学征象的患者,建议立即给予菌种鉴定及药敏试验,以准确鉴别两种疾病并实施针对性治疗方案。
