枕大神经减压联合选择性颞浅动脉结扎术治疗药物难治性偏头痛临床研究
2021-06-30杜秀玉翟晓东刘志杨静
杜秀玉 翟晓东 刘志 杨静
偏头痛为神经科常见疾病,主要表现为单侧头部中至重度疼痛,同时伴恶心、呕吐、畏光、畏声等症状,全球范围内患病率约为10%;药物治疗是其首选治疗方案,其中对乙酰氨基酚、非甾体抗炎药、曲坦类药物、止吐药、麦角生物碱,以及复合镇痛药等已被证明治疗偏头痛有效[1]。然而,仍有部分患者对上述药物治疗收效甚微,称之为难治性偏头痛,严重影响学习、工作及日常生活。药物难治性偏头痛以女性患者居多,男女患病比例约为1︰2,其中1/3以上的患者未曾接受过正规治疗[2],虽然肌肉注射A型肉毒毒素可以缓解症状,但是疗效难以持久。因此,近年越来越多的医疗中心尝试通过外科手术方式治疗偏头痛,包括颞浅动脉切除术、颈交感神经切除术、鼻中隔相关手术、眉间肌切除术、枕大神经切断术、椎间孔扩大术和联合手术等,不仅疗效良好且优势逐渐凸显[2⁃4]。河北北方学院附属第一医院神经外科近年采用枕大神经减压联合选择性颞浅动脉结扎共治疗19例药物难治性偏头痛患者,效果良好,结果报告如下。
对象与方法
一、诊断标准
参考《中国偏头痛诊断治疗指南》,同时参照2004年推出的国际头痛疾病分类第2版(ICHD⁃Ⅱ)分类标准进行分类[3]。
1.无先兆偏头痛 (1)头痛发作持续4~72 h,未曾接受过治疗或治疗无效。(2)至少存在以下2项头痛特征:单侧性、搏动性、中或重度疼痛、日常活动如走路或爬楼梯可使症状加重或头痛时避免此类活动。(3)头痛过程中至少有以下1项伴随症状如恶心和(或)呕吐、畏光和畏声。(4)不能归因于其他疾病。(5)符合以上4项临床特点且至少有5次头痛发作史。
2.伴典型先兆偏头痛 (1)至少存在以下1项先兆表现且不伴运动乏力症状:完全可逆的视觉症状[阳性表现(如闪光、亮点、亮线)和(或)阴性表现(如视野缺损)]、完全可逆的感觉异常[阳性表现(如针刺感)和(或)阴性表现(如麻木)]或完全可逆的语言功能障碍。(2)至少表现有以下2项先兆症状:同向视觉症状和(或)单侧感觉症状;至少有1个先兆症状的逐渐发展过程≥5 min;和(或)不同先兆症状接连发生,过程≥5 min;每个先兆症状持续时间均为5~60 min。(3)与先兆症状同时或于先兆症状发生60 min内出现头痛,且头痛发作特点符合无先兆偏头痛诊断标准的前4项。(4)不能归因于其他疾病。(5)符合前4项先兆偏头痛发作特征且头痛发作频次至少2次。
二、病例选择
1.纳入与排除标准 (1)诊断与分类符合无先兆偏头痛或者伴典型先兆偏头痛的标准。(2)年龄>18岁。(3)病程>1年。(4)排除合并颅脑创伤、脑卒中、颅内占位性病变、精神疾病、鼻窦炎、蛛网膜下腔出血、既往颅脑手术等病史,以及其他继发性偏头痛病例。(5)本研究经河北北方学院附属第一医院医学道德伦理委员会审核批准(文件批号:M2019166),患者及其家属对研究项目知情同意,并签署知情同意书。
2.一般资料 选择2018年1月至2019年6月经我院神经外科诊断与治疗的药物难治性偏头痛患者19例,女性15例,男性4例;年龄42~63岁,平均(50.37±6.27)岁;病程7~30年,平均为(15.53±7.37)年;服药种类3~7种,平均(4.82±1.63)种;发作频率9~30次/月,平均(18.89±6.79)次/月;左侧头痛7例、右侧12例。其中,表现为一侧头痛者为13例,自一侧起始波及对侧者6例;伴典型先兆偏头痛者11例,无先兆偏头痛者8例;疼痛部位为额枕部(9例)、颞枕部(6例)或额颞枕(4例)。
三、治疗方法
1.术前准备 所有患者入院后除常规血液和心肺功能检查外,术前均行MRI和MRA检查,以排除颅内器质性病变及血管发育异常。
2.手术方法 患者侧卧位,颞枕部剃头,予以安阳九州药业有限责任公司生产的利多卡因注射液(5 ml∶0.10 g,批号:H41023058)局部麻醉。(1)根据前部头痛触发点特征选择颞浅动脉主干或分支进行结扎(图1),疼痛诱发点位于颞浅动脉根部或额颞弥漫性疼痛者结扎颞浅动脉主干、位于前颞部或额部者结扎颞浅动脉前分支、位于后颞部者结扎后分支。(2)于疼痛诱发点血管搏动处做1 cm直切口,切开皮肤,皮下钝性分离并显露颞浅动脉或其分支,游离后结扎。(3)以枕部中线旁2 cm、枕外隆突下3.50 cm为中心,或枕部疼痛触发点做平行中线纵切口(图2),长度3~4 cm,切开皮肤、皮下组织,显微镜下分离寻找枕大神经出筋膜处,并向近端及远端游离,发现卡压处予以松解,解除压迫,必要时可采取电凝切断责任血管(图3,4)。
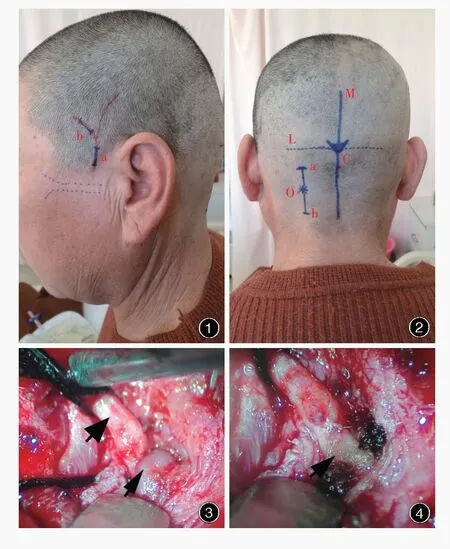
图1 颞浅动脉结扎术切口,红色线段为颞浅动脉体表投影(a为颞浅动脉主干结扎切口;b为颞浅动脉前支结扎切口) 图2 枕大神经减压切口(M线为中线;C点为枕外隆突体表投影;L线为横窦体表投影;O点为切口中心;ab线为切口) 图3枕大神经减压联合选择性颞浅动脉结扎术术中显露枕大神经(粗箭头所示)及责任血管(细箭头所示) 图4 责任血管电凝切断后可见明显的枕大神经压迹(箭头所示)Figure 1 The incision of superficial temporal artery ligation,surface projection of superficial temporal artery was shown in the red line.Ligation of main trunk of superficial temporal artery was shown at incision(a),the ligation of anterior branch was shown at incision(b). Figur e 2 The incision of the greater occipital nerve decompression was shown in the figure.Line M was the midline,point C was the surface projection of the external occipital protuberance,line L was the surface projection of the transverse sinus,point O was the center of the incision,and line ab was the incision. Figur e 3 The greater occipital nerve(thick arrow indicates)and responsible vessel(thin arrow indicates) were exposed during the operation. Figure 4 The impression of greater occipital nerve(arrow indicates)could be seen after electrocoagulation of the responsible vessel.
3.疗效评价 于术后次日行视觉模拟评分(VAS)和偏头痛严重程度评价。(1)视觉模拟评分:为疼痛程度评价量表,以0表示无痛、10代表最痛,患者根据自身疼痛程度从0~10中挑选一个数字代表其疼痛程度。0为术后完全无痛,疗效为优;1~3为仅轻度疼痛,疗效良好;4~6为术后仍有中度头痛,疗效较差;≥7为术后头痛症状无改善,疼痛程度为剧痛,无效。(2)偏头痛残疾程度评价问卷(MIDAS):评价偏头痛相关残疾程度及偏头痛严重程度,其评分为过去3个月因头痛致病休、工作/学习效率下降一半以上、放弃家务劳动、家务劳动效率减少一半以上,以及放弃家庭/社会活动的时间(天)总和,最高总分值为89~92。其中,Ⅰ级(0~5),轻微残疾;Ⅱ级(6~10),轻度残疾;Ⅲ级(11~20),中度残疾;Ⅳ级(≥21),重度残疾。
四、统计分析方法
本研究采用SPSS 21.0统计软件进行数据处理与分析。呈正态分布的计量资料采用均数±标准差(x±s)表示;计数资料以相对数构成比(%)或率(%)例表示,治疗前后患者疼痛程度的比较采用Wilcoxon符合秩和检验。以P≤0.05为差异具有统计学意义。
结 果
本组19例患者术中行颞浅动脉主干结扎术者有9例、前分支结扎者7例、后分支结扎者3例;术后所有患者恶心、呕吐、畏声、畏光症状消失,11例伴先兆症状者有8例先兆症状消失,余3例视觉先兆症状仍然存在,但程度明显减轻且疼痛无复发;术后次日疼痛程度评价显示,VAS评分优良(优17例、良2例),MIDAS分级均为Ⅰ级,手术前后疼痛程度比较,差异具有统计学意义(P=0.000,表1)。本组患者住院时间2~4 d,平均(3.00±0.67)d;术后随访3~17个月,平均(10.53±4.71)个月,无手术切口感染或缺血性坏死病例,电话随访手术满意率达
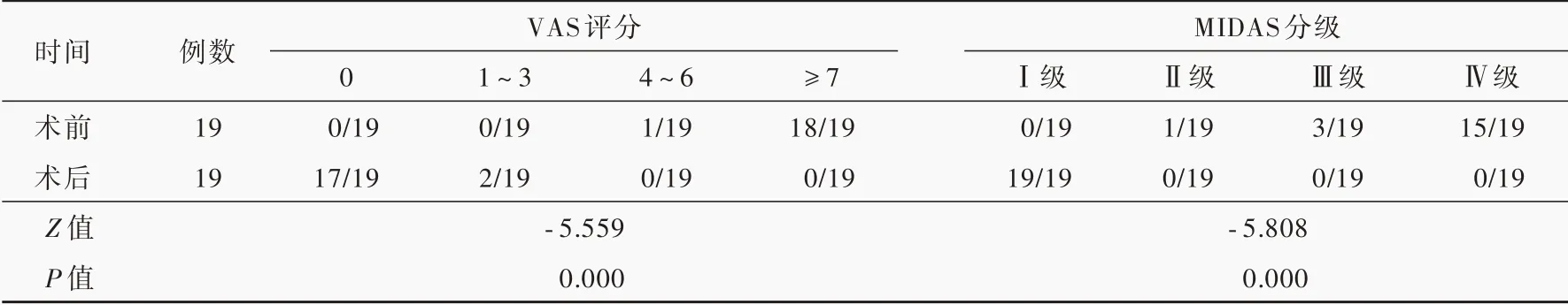
表1 19例患者手术前后疼痛程度的比较(例)Table 1. Comparison of the degree of pain pre⁃and post⁃operation in the 19 patients(case)
100%。
典型病例
患者 女性,53岁。因左侧额颞枕部发作性头痛30余年,于2018年5月16日入院。患者入院前30余年无明显诱因经常出现左侧额颞枕部发作性疼痛,发作频率20~30次/月,每次发作前均伴有双眼闪光视觉先兆,同时伴有恶心、呕吐,行走或上楼时症状明显加重。曾口服乙酰氨基酚、非甾体抗炎药、曲坦类药物、麦角生物碱,以及复合镇痛药等,早期治疗有效,随着病情进展对任何药物治疗均无效,严重影响日常生活及工作。入院后体格检查意识清楚;双侧瞳孔等大、等圆,直径约2.50 mm,对光反射灵敏,粗测视力、视野正常;其他脑神经检查也未见异常;四肢活动良好,肌力5级,肌张力正常。入院后疼痛程度评价:VAS评分为8、MIDAS分级为Ⅳ级,临床诊断:伴典型先兆偏头痛。2018年5月17日于局部麻醉下行左侧颞浅动脉结扎及枕大神经减压术,术后1小时自觉头部“沉重感”明显减轻,术后次日VAS评分为0、MIDAS分级为Ⅰ级,可正常进食,精神状态明显好转,住院3天出院。术后共随访12个月,疼痛及先兆症状无复发,生活工作均恢复正常。
讨 论
颅外周围神经卡压是诱发偏头痛的主要原因,有研究显示,采用周围神经(眶上神经、滑车上神经、耳颞神经、枕大神经)减压、切断或血管切断等方式,缓解偏头痛并彻底消除疼痛触发点的手术疗效明显优于传统治疗方式[4⁃5]。
颞浅动脉与耳颞神经的解剖关系是结扎颞浅动脉治疗偏头痛的基础,耳颞神经穿过颞下颌关节后部向上经颧弓后方,自耳前部向上走行,大多存在两个及以上分支,走行于耳前上方的颞部,位于颞浅动脉的外侧,耳颞神经与颞浅动脉紧密毗邻[6]。本组19例患者均施行以疼痛触发点为依据的选择性颞浅动脉结扎术(颞浅动脉主干结扎9例、前分支结扎7例、后分支结扎3例),手术疗效良好,且避免了颞浅动脉主干结扎的盲目性。Guyuron等[7]于颞浅动脉结扎术前通过多普勒超声对疼痛触发点周围血管进行预探查,以验证有责任血管存在的判断,其结果与术中所见责任血管高度一致。结合既往研究,笔者认为,颞浅动脉分支是诱发偏头痛的真正责任血管。
笔者对本组病例枕大神经减压位置的选择上,主要以枕大神经分布区压痛点为中心或以枕部中线旁2 cm、枕外隆突下3.50 cm为中心,做纵切口寻找枕大神经并实施减压,术中发现枕大神经卡压部位大多位于该神经出筋膜相邻区域,而非卡压在颈后部肌肉中。关于枕大神经的解剖位置,Israel等[8]的研究结果显示,枕大神经出半棘肌处位于中线旁开16 mm、枕外隆突下36 mm、皮下20 mm,与此同时还受患者体型的影响,与本研究结果基本相似。在枕大神经减压过程中,笔者发现本组19例患者中13例有明确的责任血管压迫,其中7例伴有明显压迹,主要来自枕动脉分支,4例为脂肪瘤压迫,2例为神经与周围筋膜及脂肪组织粘连。Singh等[9]曾报告1例伴枕部脂肪瘤的偏头痛患者,切除脂肪瘤后显露枕大神经,术后偏头痛随即消失。本组19例患者枕大神经减压后均完整保留且手术效果良好,避免传统枕大神经切除手术带来的枕部感觉缺失[10]。枕部外周神经减压包括枕大神经、枕小神经及第三枕神经[11],其中枕大神经减压较为常见。
笔者在以往临床工作中发现部分先天性脑血管发育异常患者,经MRA检查可发现其颞浅动脉与颅内沟通并参与颅内供血。因此,对于拟行颞浅动脉结扎术的患者术前需详细询问病史,可通过头部MRA或CTA了解颞浅动脉与颅内血管之间的关系,避免结扎后引起灾难性后果。既往有头部外伤史或额颞部开颅手术切口的患者,应考虑局部头皮血液供应情况。
综上所述,枕大神经减压联合选择性颞浅动脉结扎治疗药物难治性偏头痛的临床效果显著,但仍需增加样本量、延长随访时间观察大样本量的远期效果。
利益冲突 无
