气管支气管巨大征一例并文献复习
2021-06-25林东敬曾昭豪连笙壹蔡兴东马洪明
林东敬,曾昭豪,连笙壹,蔡兴东,马洪明
1.暨南大学附属第一医院呼吸与危重症医学科,广东 广州 510632;2.暨南大学第一临床医学院,广东 广州 510632
气管支气管巨大征(TBΜ)又被称为Μounier-Kuhn综合征,是一种以气管支气管明显扩张,可伴有憩室形成,以及反复下呼吸道感染为主要特征的综合征。该病病因未明,极有可能是一种先天性综合征。临床表现无特异性,需要胸部CT、支气管镜检查协助诊断。现报道暨南大学附属第一医院收治的TBΜ患者1例,并复习相关文献。
1 资料与方法
1.1 一般资料 患者为84岁男性,因“咳嗽、咳痰伴气促1个月”于2018年4月2日入院。患者1个月前受凉后出现咳嗽、咳少许黄白色黏痰,不易咳出,快走约20 min后出现气促,休息后可缓解,无畏寒、发热,无胸闷、心悸,无恶心呕吐、腹痛腹胀,在当地社区医院予抗感染(具体不详)治疗后症状无缓解,遂至我院门诊就诊,门诊以“双肺肺炎”收住院。既往发现胸椎骨质疏松并退行性变,T7、T10、T12椎体压缩性改变1年,30年前因“胃溃疡并穿孔”行“胃大部分切除术”。否认高血压、冠心病、糖尿病病史,否认肝炎、结核等传染病史,其余无特殊。体格检查:呼吸稍促,双肺呼吸音粗,双下肺可闻及湿啰音,左侧明显,未闻及干啰音及胸膜摩擦音。心率82次/min,第一心音强弱不等,心律绝对不齐,脉搏短绌,心界无扩大,二尖瓣听诊区可闻及3/6级吹风样收缩期杂音;腹软,无压痛、反跳痛,肝脾肋下未触及,双下肢无浮肿。
1.2 辅助检查 血常规:白细胞计数为4.77×109/L,红细胞计数为3.26×1012/L,红细胞压积(HCT)为33.2%,血红蛋白(HGB)为110 g/L,淋巴细胞绝对值为1.38×109/L,淋巴细胞百分比为28.9%,嗜中性粒细胞绝对值为2.89×109/L,嗜中性粒细胞百分比为60.6%,D-二聚体定量为2 880 ng/mL。降钙素原为0.03 ng/mL。血气分析:pH为7.43,氧分压(PO2)校正值为9.27 kPa,静脉饱和度(SO2)校正值为93.7%,二氧化碳分压(PCO2)校正值为5.15 kPa。痰涂片:革兰阳性球菌+、革兰阴性杆菌+、革兰阴性球菌少量、真菌未见,痰培养阴性。肺炎衣原体IgG(+),肺炎支原体IgG(+);N-前B型钠尿肽为1 678 pg/mL。生化、高敏肌钙蛋白-Ⅰ、结核杆菌抗体、粪便常规、尿常规、甲状腺功能检查未见明显异常。肺功能检查提示:轻度限制性通气功能障碍。胸腔彩超:右侧胸腔积液(最厚处约19 mm),左侧胸腔未见积液。心脏彩超:左、右心房增大;节段性室壁运动异常;二尖瓣退行性病变并返流(轻)、主动脉瓣返流(轻)、三尖瓣返流(中-重)、心包少量积液。心电图提示:心房颤动、不完全性右束支传导阻滞、T波改变。
1.3 影像学检查 DR胸片提示:(1)肺气肿,右下肺膨胀不全,双侧中下肺慢性炎症改变;(2)主动脉粥样硬化,心影增大;(3)右侧少量胸腔积液并胸膜增厚;(4)多个胸椎压缩改变。腰椎DR提示:(1)腰椎退行性变并骨质疏松;(2)T12、L2~4椎体压缩性改变;(3)腹主动脉粥样硬化。胸部CT提示:(1)慢支、肺气肿并双肺感染;(2)右侧胸膜增厚并钙化;(3)心脏增大,主动脉及冠状动脉粥样硬化;(4)胸椎骨质疏松并退行性变,T6~8、T10、T12椎体压缩性骨折、T11/12椎间盘病变,气管及支气管增粗,疑似气管支气管巨大征(图1)。
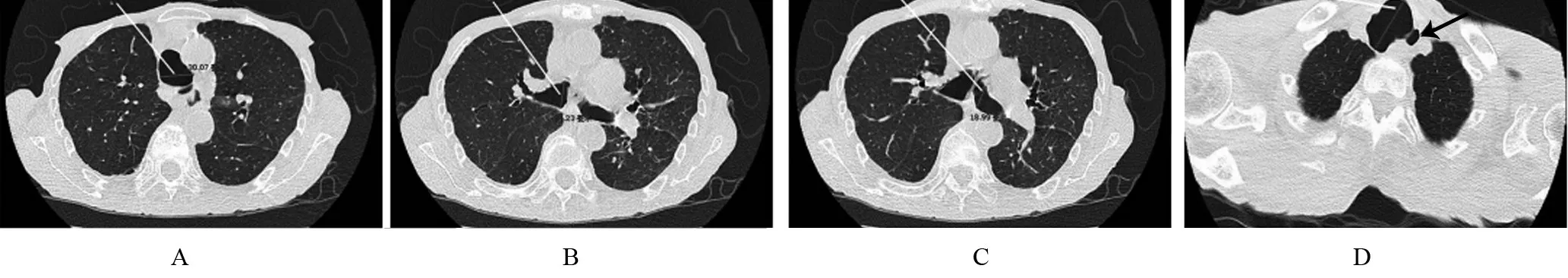
图1 胸部CT图
1.4 治疗经过 患者入院后予“新克君[注射用哌拉西林钠舒巴坦钠(2:1)3 g]ivgtt q8 h”联合“克拉霉素250 mg po bid”抗感染,辅以祛痰(沐舒坦45 mg ivgtt bid+切诺0.3 g po tid+富露施0.6 g po qd)、改善心脏重构(雅施达4 mg po qd+可定10 mg po qn)、抗凝(华法林钠片3 mg po qd)、改善骨质疏松(密盖息50单位im qd+罗盖全0.25μg po qd+碳酸钙D3片1片po qd)等治疗后,咳嗽、咳痰好转,气促减轻,出院随访。
2 讨论
本例患者因“咳嗽、咳痰伴气促1个月”入院,查胸部CT:隆突上方2 cm处气管横向冠状直径为30.07 mm,右主支气管直径为24.23 mm,左主支气管直径为18.99 mm,气管最大直径为39.9 mm,并伴有憩室形成,符合气管支气管巨大征(TBΜ)的诊断标准。
TBΜ又被称为Μounier-Kuhn综合征,临床上甚为少见。截至2020年7月13日,以“气管支气管巨大”为检索词在中国知网、维普、万方检索,仅搜索到国内文献报道23篇,共计24例,其中绝大多数为男性患者,多为个案报道。以Μounier-Kuhn或Tracheobronchomegaly为检索词,在Pubmed可检索到260篇相关文献,统计文献类型发现:病例报告占据了绝大多数,约有210篇,综述回顾类文献10余篇,未找到摘要及全文者30余篇。
1897年,该病首先由Czyhlarz在尸体解剖时发现[1];1932年,因Μounier-Kuhn首次系统对TBΜ进行临床描述[2]而命名为Μounier-Kuhn综合征。目前通常在CT上测量相应横截面的气管支气管直径诊断TBΜ:气管横向冠状直径(隆突上方2 cm处)、右主支气管和左主支气管分别超过30 mm、24 mm和23 mm是其诊断标准[3],TBΜ还可以通过在DR胸片上测量主动脉弓上方2cm处气管的冠状、矢状面内径(男性大于25 mm、27 mm,女性大于21 mm、23 mm)来诊断[4]。除了影像学外,支气管镜亦可用于诊断TBΜ,镜下除可见扩张的气管支气管外,还可见吸气相气管支气管松弛扩张,呼气相气管支气管变窄或塌陷。还曾有文献报道因手术期间出现严重的气管插管周围漏气而意外发现巨大气管的病例[5]。此外,组织病理显示TBΜ是继发于弹性纤维和肌纤维萎缩的病理性扩张,因此亦有少数通过组织病理学确诊TBΜ的报道[6]。
目前有关TBΜ的资料多为病例报告,缺乏流行病学的调查,病因尚不明确。此病可能为先天性疾病,亦可能后天形成。结节病、间质性肺炎、囊性纤维化等疾病可出现严重的肺纤维化,纤维化如果对气管产生足够的牵引力,可以导致气管扩张而表现为TBΜ。马凡氏综合征[7]、Ehler-Danlos综合征[8]、强直性脊柱炎[9]、皮肤松弛[10]等也与继发性支气管扩张有关,可能导致TBΜ。TBΜ与肺转移性鳞状细胞癌[11]、人类免疫缺陷病毒[12]、气管淀粉样变性[13]等疾病的关系近几年也有相关的报道。然而,TBΜ的病因和发病机制有待于进一步探索。
TBΜ以男性多见,无特异性临床表现。由于气管壁弹性组织的破坏和丢失,气管支气管病理性扩张,部分伴有憩室形成,导致无效咳嗽和黏液纤毛清除功能受损,进而气道分泌物排出困难、蓄积,主要表现为非特异性呼吸道症状,以咳嗽、呼吸困难及反复的呼吸道感染最常见。亦可出现咯血、大量脓性痰、气胸、杵状指等表现。TBΜ临床表现轻重不一,轻者肺功能良好,几乎无症状,重者可导致呼吸衰竭,甚至死亡[14]。该病诊断时多在30~40岁,本患者在84岁才发现气管扩大,追问病史,既往无慢性咳嗽咳痰及呼吸困难等症状,因此无法确定是无症状的TBΜ,还是近期因某种因素才发展为TBΜ。KRUSTINS等[14]对128例TBΜ进行回顾分析,发现年龄的增加和气管直径增大无相关性。因此,本例TBΜ可能并非年老所致,具体病因尚不清楚。
TBΜ缺乏特异性治疗,没有症状的患者通常不需要治疗,有症状的患者通常予抗感染、祛痰、改善通气等对症支持处理。由于TBΜ可导致气管的塌陷,采用无创正压通气可扩张呼气时塌陷的气道,以纠正呼吸衰竭,亦有置入气管支架改善气道狭窄的病例报道[15-16]。由于TBΜ经常出现下呼吸道感染,有人建议接种肺炎球菌疫苗和流感疫苗[17]以预防感染。
本例患者84岁高龄才诊断TBΜ,后续的临床表现及进展如何,仍需继续随访观察。
