不同方式治疗踝关节骨折合并下胫腓联合不稳疗效观察
2021-06-21田振峰毕伟东任红哲
雷 芳,田振峰,曹 冉,毕伟东,任红哲,齐 欣
(石家庄市人民医院,河北 石家庄 050036)
踝关节的稳定性由踝穴形态与下胫腓联合共同组成,因此踝关节骨折术中修复下胫腓联合与复位骨折同样重要。如该骨折治疗不当可导致创伤性关节炎、关节退变及疼痛而影响患肢功能。目前对于踝关节骨折合并下胫腓联合不稳,临床上常见的治疗方法为切开复位胫腓骨远端骨折内固定及下胫腓螺钉固定修复下胫腓联合分离,此方法固定可靠,但并不符合正常下胫腓联合存在微动的生物力学特点,存在术后踝关节无法早期负重、加剧关节退变及螺钉断裂风险。带袢钛板固定更符合踝关节生理要求,但能否够提供足够的固定强度仍存在质疑。本研究将踝关节骨折按AO原则进行固定,采用带袢钢板或下胫腓螺钉固定下胫腓联合分离并比较术后临床效果,旨在评价带袢钛板修复下胫腓联合不稳的有效性,为临床提供一种更加符合踝关节生物力学且疗效可靠的修复方法,现报道如下。
1 资料与方法
1.1一般资料 选择2017年3月—2019年9月石家庄市人民医院收治的踝关节骨折合并下胫腓联合不稳患者共50例,均为闭合性踝关节骨折且踝关节正位片示下胫腓间隙(TFCS)大于5 mm,重叠距离(TFOL)小于10 mm,或术中Hook试验阳性诊断为下胫腓联合损伤患者;损伤至手术时间小于2周。排除既往有陈旧性踝关节骨折、脱位及韧带损伤患者;病理性骨折者;年龄小于16或大于65岁患者;存在严重骨质疏松患者;不能按要求康复及随访患者。按Lauge-Hansen分型:旋后外旋Ⅳ度(SER4)16例,旋前外展Ⅲ度(PAB3)12例,旋前外旋Ⅳ度(PER4)22例。根据术中下胫腓联合损伤固定的方式不同分为带袢钛板组26例和下胫腓螺钉组24例,2组患者性别、年龄、损伤原因、分型分度及损伤至手术时间比较差异均无统计学意义(P均>0.05),见表1。所有患者均告知手术、内固定方式及风险,取得知情同意,按要求康复训练并按时随访。
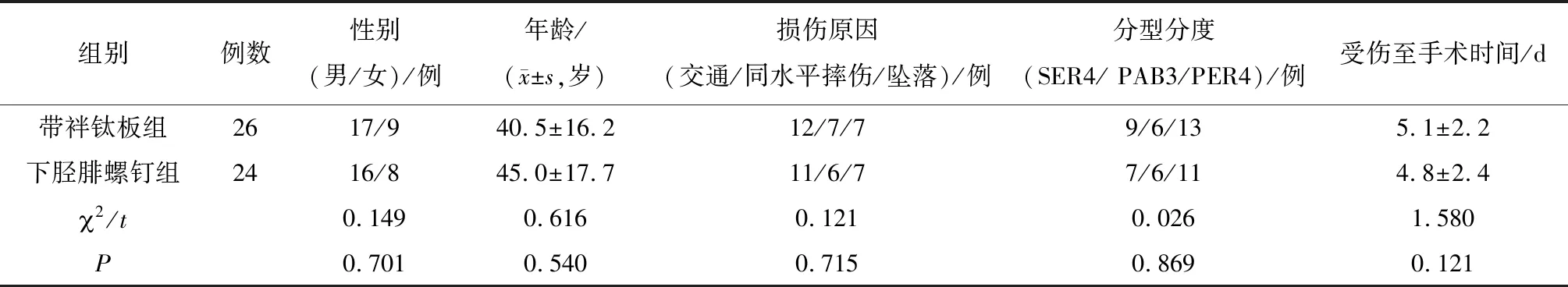
表1 2组踝关节骨折合并下胫腓联合不稳患者术前一般资料比较
1.2手术步骤 两种术式均可在持续硬膜外阻滞或全身麻醉下进行,体位需根据骨折部位取仰卧位、俯卧或漂浮体位,并应用气囊止血带止血。按照腓骨骨折采用腓骨外侧或后外侧入路,采用锁定钢板及螺钉固定,如有后踝骨折移位可采用腓骨后外侧入路,固定腓骨后应用空心螺钉加压固定。内踝骨折采用踝关节内侧入路,一般采用空心螺钉加压固定。特殊情况如腓骨侧粉碎为术中寻求解剖标志亦可从内踝开始固定,最后固定腓骨,三角韧带损伤行骨锚固定修复。踝关节骨折固定完成后需C臂透视骨折复位情况,检查下胫腓联合不稳情况,如观察下胫腓联合分离或Hook试验阳性后分别采用两种固定方式固定。带袢钛板组:踝关节需背伸5°避免过度复位,利用点式复位钳适度加压临时固定,C臂再次透视证实下胫腓联合分离复位良好,导针置入点位置在胫骨远端关节面上方2~3 cm腓骨侧方中线,如腓骨外侧有锁定钢板可经螺钉孔置入,方向从后外到内上,与骨间韧带方向相同,平行踝关节面,再次透视检查下胫腓联合复位情况及导针位置,位置良好利用4.5 mm空心钻经导针钻孔至胫骨内侧皮质,移除导针及钻头,用牵引导丝把带袢钛板通过钻孔骨道固定于胫骨内侧面,收紧腓骨侧钛板,剪除多余尾线,移除点式复位钳,再次行Hook试验证实下胫腓联合修复良好(见图1),下胫腓联合不稳定消除,被动屈伸踝关节查看踝关节活动度正常,常规闭合创面并弹力绷带加压包扎。下胫腓螺钉组:复位方法与螺钉固定位置与角度同带袢钛板组,一般采用4.5 mm全螺纹皮质骨螺钉一枚进行三层皮质骨固定(见图2),以提供踝关节稳定同时减少螺钉断裂风险。
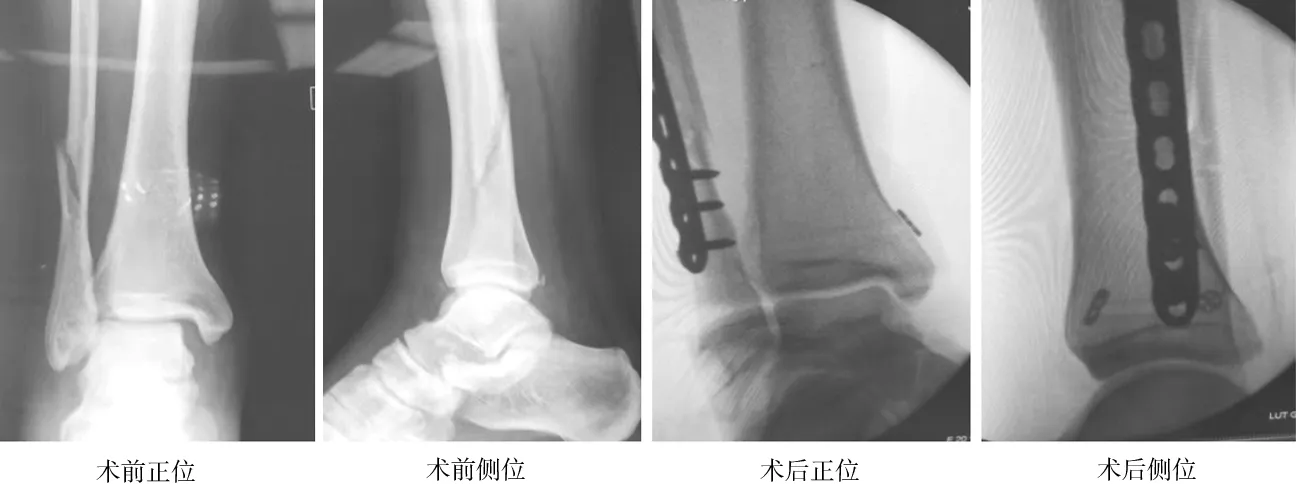
图1 右踝关节骨折伴下胫腓联合损伤术前X射线片示腓骨高位骨折,下胫腓分离;带袢钛板固定术中示骨折复位良好,踝穴间隙正常
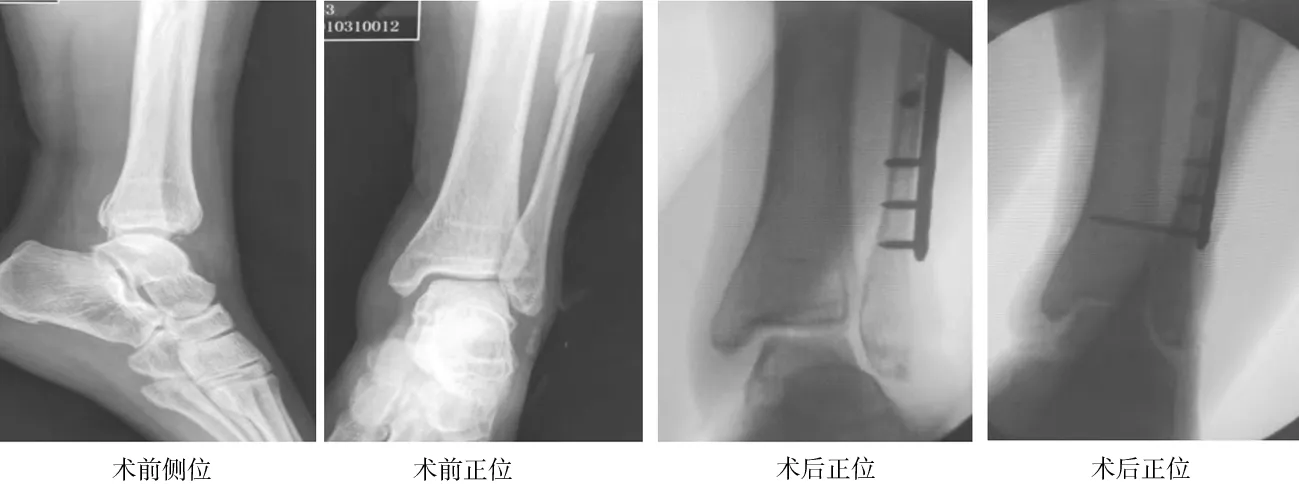
图2 左踝关节骨折伴下胫腓联合损伤术前X射线片示腓骨高位骨折,下胫腓分离;术中复位腓骨骨折后仍显示下胫腓分离,下胫腓螺钉固定后踝穴间隙正常
1.3术后康复训练方法 所有病例术后需抬高患肢并鼓励踝关节的主被动屈伸功能锻炼,可从术后第1天依据患者疼痛耐受情况进行,可口服非甾体药物止痛治疗。根据踝关节骨折愈合的情况逐步恢复部分负重,下胫腓螺钉组患者于术后第8~12周去除下胫腓螺钉后逐步恢复至日常正常活动。
1.4随访及踝关节功能评价 术后随访时间为12~18(13.84±1.76)个月,根据踝关节正侧位及踝穴位X射线片,必要时行踝关节CT判断骨折愈合情况、内固定位置有无松动及断裂及有无创伤性关节炎表现。末次随访测量TFCS、TFOL,测量踝关节屈伸活动度,采用AOFAS踝-后足评分系统评价每位患者的踝关节功能恢复情况,记录2组并发症发生情况。AOFAS评分总分为100分,其中疼痛评分40分,功能部分50分,对线评价10分,评分越高提示功能越好。
2 结 果
2.12组患者住院与手术情况比较 带袢钛板固定组与下胫腓螺钉固定组的手术时间、术中出血量及住院时间比较差异均无统计学意义(P均>0.05),见表2。
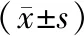
表2 2组踝关节骨折合并下胫腓联合不稳患者手术情况比较
2.22组X射线片及CT检查结果及踝关节功能比较 随访患者X射线片或踝关节CT无骨折再次移位、创伤性关节炎表现。带袢钛板组和下胫腓螺钉组踝关节骨折愈合时间分别为(14.6±2.3)周和(13.9±2.6)周,2组比较差异无统计学意义(P>0.05)。2组患者末次随访踝关节正位X射线片测量TFCS及TFOL比较差异均无统计学意义(P均>0.05),带袢钛板组患者踝关节屈伸活动度及AOFAS评分均明显高于下胫腓螺钉组(P均<0.05)。见表3。
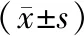
表3 2组踝关节骨折合并下胫腓联合不稳患者末次随访情况比较
2.32组术后并发症发生情况 下胫腓螺钉组1例患者于术后2个月出现螺钉断裂,于术后1年取出所有内固定及断钉,踝关节功能及患者主观感受无影响。带袢钛板组无并发症发生。
3 讨 论
踝关节骨折常由直接暴力引起,但更常见的是间接扭转暴力所致。踝关节骨折常导致踝穴解剖结构及踝关节稳定性丧失。同所有的关节内骨折一样,治疗的目的是恢复关节正常的解剖结构,为早期活动提供充分稳定性[1]。踝关节的稳定性由骨的完整性和韧带结构共同组成,正常的踝关节在背伸或跖屈时,距骨与踝穴内各关节面都有稳定的接合[2],踝关节骨折常合并下胫腓联合损伤,有报道其比例约为10%[3]。此损伤严重破坏了踝关节的稳定性,产生远端胫腓骨的分离,导致距骨的异常活动及骨折的对位不良,加重了关节软骨的退变,可导致创伤性关节炎[4-6],出现关节活动受限及慢性疼痛而影响患者日常和社会活动。因此通过良好的骨折复位固定、三角韧带和下胫腓联合不稳的修复可恢复距骨与踝穴的良好匹配,减少术后并发症的发生。目前修复下胫腓联合不稳的方法有下胫腓螺钉、纽扣钢板线缆系统、骨锚缝合修复韧带及韧带重建等其他方法,不同研究报道了其良好的固定效果并对某些方法进行了对比研究[7-9],目前下胫腓韧带的弹性固定方式成为了争论的焦点。支持者认为下胫腓联合的弹性固定更符合踝关节的生物力学,实现了踝关节“刚性”与“弹性”的平衡,减轻了踝关节的退变过程[10-11]。怀疑者认为弹性固定大多重建了骨间韧带的功能,不能很好实现下胫腓联合稳定,尤其是控制腓骨的旋转,可造成固定的失败[12-13]。
在临床工作中,下胫腓螺钉固定治疗下胫腓联合损伤已经得到广泛应用[14],稳定性好,疗效尚满意。本研究中24例患者应用下胫腓螺钉治疗下胫腓联合损伤亦取得良好疗效,末次随访AOFAS 踝关节评分为(80.60±12.11)分,无下胫腓再次分离失败病例,但是因螺钉为刚性固定,虽然不会限制踝关节屈伸平面的运动,但会限制距骨在踝穴中的其他运动,引发关节僵硬,过早负重可出现螺钉断裂,增加患者负担,如过早取出有复位失败的可能[15],本研究1例患者发生此情况,分析原因与患者过早进行完全负重有关,术后对于过早要求完全负重患者可辅助支具以避免出现该情况。此外螺钉质地坚硬,随踝关节负重可出现切割骨质、松动及异位骨化,本研究未发现,可能与本研究已除外重度骨质疏松患者有关,或者病例数量少,抽样误差所导致。
国内外许多学者对踝关节生物力学的研究促进了临床医生对下胫腓韧带损伤的弹性固定装置的应用。踝关节的运动除矢状面进行外,在垂直和纵向旋转轴也存在一定微动,踝关节在背屈时,腓骨需外旋外移,这种移动对于踝关节的正常功能而言是必需的。带袢钛板固定下胫腓联合更加符合正常踝关节生物力学要求[16],同时减少螺钉断裂的担忧,可更早地进行踝关节负重,可减少踝关节僵硬的发生,改善踝关节活动度。本研究末次随访测量2组患者的TFCS及TFOL无显著差异,证实其固定效果与下胫腓螺钉相同,说明对于踝关节骨折存在下胫腓联合不稳的患者带袢钛板也能提供较高的固定强度。本研究中带袢钛板组末次随访AOFAS踝关节评分高于下胫腓螺钉组,证明了带袢钛板治疗方案对患者踝关节功能及生活质量的影响较小。2组患者手术时间、术中出血量及住院时间比较差异无统计学意义,证明带袢钛板与螺钉固定方法难易程度相当,且术后并发症少,是一种修复下胫腓联合损伤的新方法。
踝关节骨折合并下胫腓联合不稳是踝关节比较严重的损伤,处理不当可导致严重后果。本研究应用带袢钛板与下胫腓螺钉内固定治疗下胫腓联合不稳的踝关节骨折取得良好效果,总结经验如下:第一,准确判断下胫腓联合不稳是治疗此种损伤的前提。术前根据X射线片判断骨折的Lauge-Hansen分型,测量下胫腓间隙及重叠距离做出初步诊断,骨折类型复杂者CT检查为手术提供指导,未把MRI作为常规检查。术中Hook试验是降低漏诊率的有效方式,并能判断骨折固定及三角韧带的修复是否已达到下胫腓的稳定。第二,术中骨折的精确复位是下胫腓韧带损伤修复的基础,有报道如不能有效地恢复腓骨的长度及位置可导致下胫腓联合损伤修复的失败[17-18]。此外定期复查发现术后并发症及康复训练也是必不可少的。本研究病例数量及随访时间有限,增加其他固定方式的对比研究将是我们进一步的研究方向。
利益冲突:所有作者均声明不存在利益冲突。
