经腹超声+经会阴超声诊断前置胎盘准确率分析
2021-06-14单晓宇
单晓宇
(甘肃省金昌市人民医院超声科 甘肃 金昌 737100)
近年来,随着生活质量的不断提升与优化,人民群众对于医疗工作的关注程度不断提升,从而有效推动了我国医疗领域的全面发展,为我国人民群众的健康奠定了坚实的基础与保障[1]。在妇科临床过程中,作为常见疾病之一,前置胎盘对于女性健康的影响相对较大。对于孕妇而言,由于受到该问题的影响,其身体健康与生命安全可受到严重的威胁。据不完全统计,在危险性前置胎盘孕妇临床过程中,若阴道出血量过大,则可导致孕妇出现失血性休克问题,继而对其健康造成了极为不利的影响[2]。在传统妇产科检查工作中,医疗人员主要采用经腹超声的方式对孕妇进行检查,然而,大量临床数据显示,单一经腹超声检查在临床检查中的准确率仍存在一定的不足有待提升[3]。与此同时,在检查过程中,由于受到多种因素的影响与限制,医疗人员往往难以有效依据孕妇检查结果对其前置胎盘情况进行有效评估,继而不利于孕妇健康的合理保障。针对这一问题,近年来,随着超声技术的不断成熟,有研究人员表示,为了进一步实现前置胎盘临床诊断准确率的提升,医疗人员在检查过程中可以在经腹超声的基础上采用经会阴超声进行联合诊断[4]。本次研究针对这一临床诊断构想的应用价值进行了深入的分析与探索,现将相关内容整理汇报如下,以期为后续研究提供参考。
1 资料与方法
1.1 一般资料
在2020年1月—12月期间入院进行诊疗的前置胎盘产妇中选取60例作为研究对象,选用数字列表法将其分为两组进行临床诊察,其中,对照组孕妇年龄22~34岁,平均年龄(28.22±1.98)岁;孕周29~38周,平均(35.25±0.61)周;在孕产经验方面,初产妇11例,经产妇19例;研究组孕妇年龄26~33岁,平均年龄(27.94±1.87)岁;孕周29~36周,平均(35.09±0.58)周;在孕产经验方面,初产妇12例,经产妇18例;在基本资料方面,P>0.05,证实两组产妇组间数据差异无统计意义。
1.2 方法
1.2.1对照组 采用进行经腹超声检查(transabdominal sonography, TAS),相关超声设备由美国GE公司生产,型号为VOLUSON730,具体检查如下:在进行检查前,检查人员应引导孕妇进行饮水,从而保障其膀胱处于充盈状态。在检查过程中,相关检验人员应将设备参数设置在3.5 MHz,以此状态对产妇宫腔进行合理检查。在检查过程中,检查人员应积极做好对于孕妇胎盘下缘与宫颈内口之间距离的合理测量,以便有效实现孕妇前置胎盘问题的合理诊断,为孕妇妊娠安全的有效保障提供帮助。
1.2.2研究组 给予经腹超声与经会阴超声(transperineal sonography, TPS)进行联合诊断。相关设备和经腹超声检查内容同对照组。在经腹超声检查工作结束后,检验工作人员应引导孕妇对膀胱进行排空并取截石位进行相关检查。在经会阴超声检查开始前,检验人员应使用保护膜对超声设备探头进行合理覆盖,与此同时,其应指导孕妇对会阴部进行充分暴露并以矢状位将探头置入孕妇两侧大阴唇之间进行平扫检查。在此过程中,检查人员应对孕妇胎盘下缘与宫颈之间的位置关系进行合理测量,在进行检查的过程中,相关检验人员应将探头在孕妇尿道与阴道口之间进行缓慢移动,以便实现对于孕妇子宫壁与宫颈内口情况的合理展示。此外,检验人员应重点观察胎盘后方血管、胎盘内暗区情况以及子宫肌层厚度。为了确保检验结果的准确性,在检查过程中,医护人员应积极结合经腹超声检查结果进行合理论断。
1.3 观察指标
在本次研究中,将产妇前置胎盘诊断结果的准确率作为主要评价指标。
1.4 统计学方法
研究者选取SPSS 21.0软件对数据进行分析,其中,计量资料使用(± s)表示,行t检验,计数资料使用%表示,行χ2检验,针对数据差异,以P<0.05,表示其在统计学中具有意义。
2 结果
在诊断结果方面,研究组29例患者诊断结果符合实际情况,诊断符合率为96.67%,其中,1例患者误诊,误诊率为3.33%;对照组21例患者诊断结果符合实际情况,诊断符合率为70.00%,其中,6例患者误诊,误诊率为20.00%,3例患者漏诊,漏诊率为10.00%,在诊断准确性方面,研究组高于对照组,差异具有统计学价值(χ2=7.680,P=0.006),见表1。
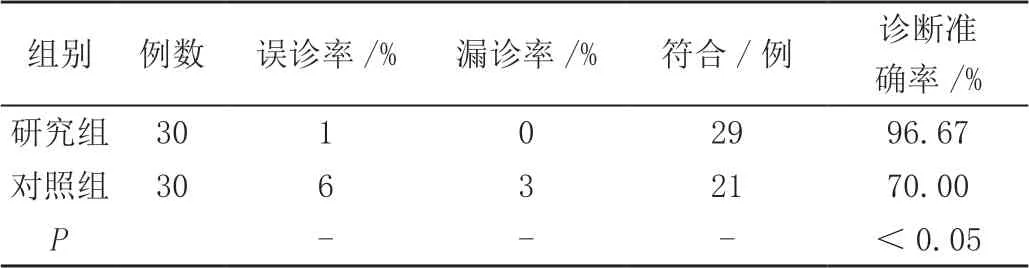
表1 患儿治疗效果
3 讨论
现阶段,医疗人员针对前置胎盘的致病机制仍处于探索过程中,其中,部分研究表明,多次妊娠、人工流产、子宫内膜受损、受精卵在运动过程中受到阻碍以及子宫内膜炎等妇科疾病等因素均有可能导致女性出现前置胎盘问题,进而对其健康构成严重影响与威胁。从前置胎盘的类型上看,现阶段,依据产妇前置胎盘与子宫颈内口之间的关系可以将其分为完全性前置胎盘、部分性前置胎盘以及边缘性前置胎盘等三种主要类型。其中,完全性前置胎盘主要指胎盘组织对孕妇宫颈内口进行完全覆盖;部分性前置胎盘主要指胎盘组织对孕妇宫颈内口进行部分的覆盖;边缘性前置胎盘主要指胎盘在孕妇子宫下段附着且达到子宫颈内口边缘的问题[5]。在临床过程中,由于受到该病的影响,多数产妇在妊娠晚期可出现阴道不规则出血的问题,医疗人员指出,导致该问题的主要因素在于随着胎儿的不断增大,孕妇子宫可出现增大的趋势,然而,附着于子宫下段的胎盘无法进行延伸,继而导致错位问题,从而引发出血。另一方面,从新生儿的角度来看,前置胎盘问题可导致新生儿在妊娠过程中出现血氧供给不足的问题,继而诱发新生儿宫内窒息,对其生命安全造成了巨大的威胁[6]。在妇产科临床过程中,为了进一步实现对于前置胎盘问题的及时应对,研究人员表示,医疗人员应在孕妇怀孕期间积极做好产前检查工作的开展,从而有效结合相关临床检查结果对孕妇是否患有前置胎盘问题进行及时诊断,以便确保孕妇前置胎盘问题的及时发现与治疗,从而为孕妇与新生儿妊娠结局的合理优化奠定坚实的基础与保障。相关研究表明,在临床过程中,通过经腹超声检查工作的开展落实,医疗人员可以对孕妇胎盘情况进行合理的观察,对于后续诊疗工作的开展具有一定的指导意义[7]。然而,经过长期分析后,部分医疗人员指出,单纯依靠经腹超声检查的诊断效果仍存在一定的不足有待提升。为了有效应对这一问题,近年来,大批医护工作人员结合前置胎盘特征对孕妇临床诊断模式进行了探究。实践表明,在经腹超声诊断的基础上,通过经会阴超声诊断的应用,医疗检验人员可以进一步实现对于孕妇前置胎盘情况的合理判断,对于后续诊疗工作的顺利开展具有良好的指导意义[8]。
本次研究表明,与单纯经腹超声检查相比,通过经腹超声与经会阴超声联合检查的开展与落实,医疗人员可以进一步实现前置胎盘孕妇诊断准确率的显著提升,对于前置胎盘孕妇诊断综合水平的提升具有良好的促进意义。
综上,在前置胎盘诊断过程中,为了进一步实现孕妇健康的合理保障,医疗工作者应在临床检验工作中积极做好经腹超声与经会阴超声联合检查工作的合理开展与落实,从而为孕妇健康的进一步维系奠定坚实的基础与保障。
