腹部及浅表探头联合应用诊断急性阑尾炎对降低诊断失误率的效果分析
2021-06-14丁娟娟
丁娟娟
(常州市新北区西夏墅镇卫生院功能科 江苏 常州 213000)
急性阑尾炎属于临床常见病,同时其也是临床最常见的一种急腹症。临床统计,急性阑尾炎占外科住院患者的10~15%,占普外科急诊患者首位[1]。急性阑尾炎主要由感染、阑尾梗阻等原因起病,具有病情急、进展快等特点,如没有得到及时有治疗,会对患者生命产生威胁。因此,尽早诊治对提升治疗效果、改善患者预后具有积极作用。目前,急性阑尾炎临床采用影像学检查方式诊断,即多采用超声、CT检查。超声具有简单、无辐射、费用低等优点,与CT相比,超声应用性较高[2]。超声检查诊断急性阑尾炎时,主要采用腹部探头、浅表探头两种,以上两种检查各有优势。实践表明,在急性阑尾炎诊断时,腹部及浅表探头联合应用,可以相互弥补缺点,提升诊断准确性。本文探究了腹部及浅表探头联合应用诊断急性阑尾炎对降低诊断失误率的效果分析,报道如下。
1 资料与方法
1.1 一般资料
2018年1月—2020年3月,抽取本院收治的55例疑似急性阑尾炎患者开展本次研究,所有患者均行腹部探头、浅表探头、腹部及浅表探头联合检查,以手术病理诊断结果作为金标准。55例疑似患者中,男性、女性分别30例、25例,年龄12~71岁,平均年龄(42.53±10.85)岁。
纳入标准:有程度不一的的呕吐、恶心、腹痛、腹胀等表现者;均知情,并签署了同意书者。
排除标准:精神疾病者;不愿参与研究者;有沟通障碍者。
1.2 方法
应用彩色超声诊断仪(飞利浦,DU8-M9)对本次参与者进行检查诊断,特别疼痛部位、大网膜包裹处,做重点扫查。首先设置不同超声探头频率,腹部探头频率2~5 MHz,浅表探头频率6~13 MHz。扫描检查方法:
患者保持仰卧体位,先进行腹部探头检查,在检查时,逐步增加压力,于盲区与右中下腹部,缓慢移动,找到阑尾位置。也能在升结肠、右侧腹纵横切盲肠的末段,寻找到阑尾位置。对疼痛区作重点扫查,以多种方法,对阑尾的管径、大小、管壁、管腔、走向等进行观察,了解阑尾周围是否有大网膜包裹、肠间隙溶液出现。之后用浅表探头,观察阑尾的其他变化情况,记录并收集相关图像,对血流信号进行分析。对于腹壁较厚的患者,在扫描时需要适当的加压,以此减轻干扰。
1.3 观察指标
以手术病理诊断结果作为金标准,对比三种检查诊断检出率、准确率、特异度及敏感度、临床表现。
正常阑尾表现:管腔内部通畅,以闭合状态为主,张力不高,且没有内容物,但会出现少量的液体、气体或是粪渣等,通过加压探头,可以观察到阑尾横断面变扁,阑尾能滑动,且内径低于7 mm[3]。
急性阑尾炎诊断标准:阑尾腔出现粪石影,或是出现闭塞情况;阑尾出现肿大,且阑尾区出现压痛感;阑尾区出现囊实性包块,且周围无积液;阑尾管腔有扩张征象,并出现同心圆特征,阑尾壁有增厚表现[4]。
1.4 统计学处理
2 结果
2.1 手术病理诊断结果
手术病理检查确诊为急性阑尾炎者48例,其中包括急性化脓性阑尾炎、急性单纯性阑尾炎、阑尾周围脓肿、坏疽性阑尾炎分别10例、20例、12例、6例。
2.2 腹部探头、浅表探头、腹部及浅表探头联合检查结果分析
腹部探头检出32例,确诊30例为急性阑尾炎者(急性化脓性阑尾炎、急性单纯性阑尾炎、阑尾周围脓肿、坏疽性阑尾炎分别4例、15例、6例、5例);浅表探头检出34例,确诊31例为急性阑尾炎者(急性化脓性阑尾炎、急性单纯性阑尾炎、阑尾周围脓肿、坏疽性阑尾炎分别4例、15例、6例、6例);腹部及浅表探头联合检查检出47例,确诊46例为急性阑尾炎者(急性化脓性阑尾炎、急性单纯性阑尾炎、阑尾周围脓肿、坏疽性阑尾炎分别9例、20例、11例、6例)。
2.3 腹部探头、浅表探头、腹部及浅表探头联合检查检出率、诊断准确率、特异度、灵敏度对比
检出率与诊断准确度、特异度相比,腹部及浅表探头联合检查均高于单独检查(P<0.05),见表1~表4。
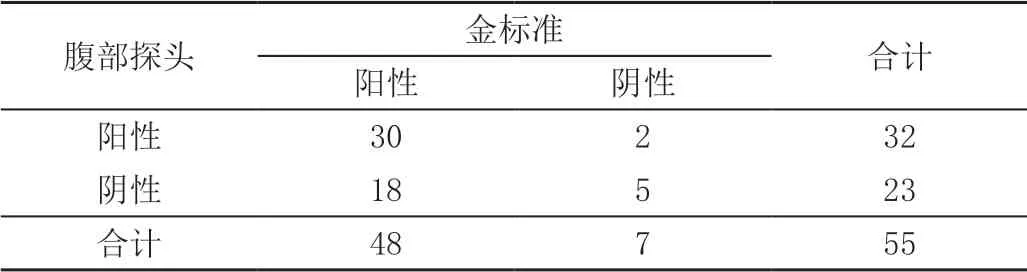
表1 腹部探头(例)
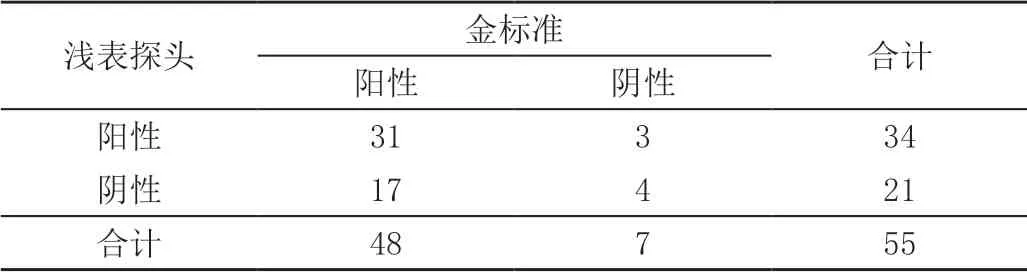
表2 浅表探头(例)

表3 腹部及浅表探头联合检查(例)

表4 检出率、诊断准确率、特异度对比[n(%)]
2.4 腹部及浅表探头联合检查临床表现
急性化脓性阑尾炎:阑尾出现肿胀,外径:8~16 mm,壁厚:3~7 mm,浆膜出现增厚表现,横切面有靶环与同心圆征,纵切面有鼠尾征。肿胀的阑尾腔有液性暗区,回声密集。阑尾粪石强回声,伴有石影,阑尾近区出现弧形液性暗区,临近肠道有激惹征象,伴有肠系膜淋巴结肿大,血流信号丰富,且为环绕状。
急性单纯性阑尾炎:阑尾出现轻度肿胀,外径:8~13 mm,壁厚:2~5 mm,黏膜层有增厚,结构清晰,腔内没有积液,激惹征出现于肠管;横切面有靶环与同心圆征,长轴切面的阑尾接近正常,盲端为末端,直径略大,阑尾壁回声低,稍变厚,出现双影像,近区没有异常回声,探头加压形态不变,超声提示血流信号较少。
阑尾周围脓肿:阑尾模糊,右下腹出现混合团块,边缘模糊,回声复杂,与邻近的肠袢粘连,有强回声气体,少数有管状回声。
坏疽性阑尾炎:阑尾肿长,外径:11~18 mm,形态异常,壁厚、粗,边界不清,浆膜有中断。阑尾腔压力上升,长轴切面变粗,肿胀,张力较强,出现腊肠状,横切面形态不一,探头加压形态没有变化。阑尾腔出现液体,加压时液体、气不流动。
3 讨论
急性阑尾炎是常见的急腹症,如不及时诊治,会严重影响预后效果。临床在急性阑尾炎诊断时,以明显症状,如右下腹痛、麦氏点痛等,联合实验室检查结果进行诊断。而对于部分患者来讲,如小儿、老人,因临床体征不明显,阑尾变异常,会出现误诊、漏诊[5]。随着医疗水平的进步,CT、超声被广泛应用于急性阑尾炎诊断中,特别是超声检查,其具有较高的实效性,且简单、方便、没有机体损伤等,在急性阑尾炎诊断中,应用较广泛。
在急性阑尾炎诊断中,腹部探头具有较强的穿透力,检查范围较广且深,可以显示出阑尾的全长,了解病变范围,但其分辨率较低,如只采用腹部探头检查阑尾病变,只能观察到阑尾病变的大概形态、内部情况等,无法显示出阑尾壁层的结构,特别是对前腹膜、阑尾浆膜,难以区分,也无法准确了解阑尾壁的回声结构,对于炎症较轻、发病时间短的患者,无法清晰地显示出来[6]。浅表探头实效性较高,可以了解阑尾管壁的结构与内部情况,可以分辨周围肠管现象,明确坏死脱落组织与粪石的差别,对阑尾病变周围积液的渗出,可以通过低回声暗带进行观察;且浅表探头可以观察到显著的黏膜层与细小的病变。但浅表探声因穿透力较低,无法清晰地显示出远处的病变情况,特别是对于腹部脂肪多、异位阑尾的诊断,局限性较大,故需要加压探头,减轻干扰。将腹部探头与浅表探头联合诊断急性阑尾炎,可以针对不同的病变情况,进行全面观察与诊断,进一步提升诊断准确性。
