小剂量去甲肾上腺素在老年全髋关节置换术中的应用价值
2021-06-13刘华跃孟晓文单希胜
刘华跃,孟晓文,单希胜
(苏州大学附属第一医院麻醉科,江苏 苏州 215006)
髋部骨折是老年患者常见的外伤性疾病,高龄患者比例较大,年龄>70岁的患者可高达75%,该类患者常合并有多种基础疾病,约70%的该类患者ASA分级为Ⅲ-Ⅳ级[1]。手术治疗是髋部骨折患者首选的治疗方法,早期手术治疗可以降低并发症和死亡率,改善患者的预后[2]。人工髋关节置换术是外科手术治疗常用的方法,但该类手术创伤大,且老年患者围术期自身调节能力差,术中血流动力学波动剧烈,同时又合并有其他基础疾病,因此围术期不良事件的发生率显著增加[3]。
去甲肾上腺素激动α受体,对β1受体激动作用很弱,更加符合全麻后生理变化需求,全髋置换术中使用小剂量去甲肾上腺素泵注可以通过收缩外周血管维持血管张力,维持血压平稳,降低术中低血压发生的几率,而围术期低血压发生可以直接影响预后[4-5]。因此,本研究回顾性分析我院70 岁以上老年患者行髋关节置换术术中持续泵入小剂量去甲肾上腺素的应用效果,旨在提高麻醉医师对该药物术中应用的关注。
1 资料和方法
1.1 研究对象 回顾性分析2016年7月—2020年7月在苏州大学附属第一医院麻醉手术科行髋关节置换手术的70 岁以上的老年患者(70~80 岁是行该类手术最常见的年龄段,且多合并有心脑血管疾病等合并症,但对术后生活质量要求高)。纳入标准:年龄≥70 岁以上的老年患者,ASA分级Ⅱ-Ⅲ级,术前血红蛋白(Hb)≥110 g/L,行单侧全髋关节置换术。排除标准:凝血功能障碍,肾功能不全,外周血管疾病不能动脉置管者。本研究经我院伦理委员会审查通过,伦理号(2020)伦研批第215号,所有患者均知情同意。
1.2 研究方法 所有患者入室后均监测血压、心率、脉氧等基础生命体征,开放外周静脉,桡动脉穿刺置管行有创血压实时监测。所有患者均采用全身麻醉,麻醉诱导均使用依托咪酯或丙泊酚、舒芬太尼和顺式阿曲库胺,麻醉维持使用七氟醚和顺式阿曲库胺,根据术中情况追加舒芬太尼。术中机械通气,术中呼气末二氧化碳维持在35~45 mmHg。术中液体维持使用乳酸林格氏液或者羟乙基淀粉。根据术中是否持续泵注去甲肾上腺素分为去甲肾上腺素组(NE组)和常规组(G组)。我院术中使用去甲肾上腺素为低浓度小剂量持续泵注,配置去甲肾上腺素的浓度为10 μg/mL,泵注剂量为0.01~0.05 μg/(kg•min),均在麻醉诱导后持续泵入至手术结束。GN组根据术中血压情况调节去甲肾上腺素的浓度,G组术中出现低血压等情况单次静注去氧肾上腺素或者麻黄素处理。随访麻醉记录单,术中有创血压每5 min记录一个点,根据比较术中发生低血压时麻醉记录单记录点的个数,进而比较两组患者生命体征的平稳程度。本研究随访了患者术中麻醉记录单中收缩压(SBP)<100 mmHg、SBP<90 mmHg、平均动脉压(MAP)<65 mmHg的次数。本研究术后不良事件定义为围术期发生肺部感染、尿路感染、心功能不全、脑卒中。
1.3 统计学分析 应用SPSS 16.0软件,对计量数据进行正态分布及方差齐性检验,正态分布计量资料以(±s)表示,偏态计量资料以中位数(四分位数间距)表示,计数资料以频数或百分比表示。两组均数比较根据实际情况采用Student'st检验或Mann-Whitneyu检验,计数资料采用χ2检验,对非正态分布数据采用非参数检验。
2 结果
2.1 患者的一般资料 共纳入278 例年龄≥70 岁在我院行单侧全髋关节置换术的患者,所有患者资料均完整。其中共有42 例患者术后送入ICU支持,236例患者术后完全复苏后送入病房,术中持续泵注去甲肾上腺素的患者(NE组)共有131 例,其中转入ICU的患者22 例,术中未持续泵注去甲肾上腺素的患者(G组)共有147 例,其中转入ICU的患者20 例。术后发生不良事件共14 例,其中包括肺部感染8 例,尿路感染2 例,心功能不全3 例,脑卒中1 例。两组患者年龄、性别、ASA分级、术前Hb、高血压、糖尿病、冠心病、陈旧性脑梗塞、心房纤颤、近期是否服用阿司匹林、术前乳酸(Lac)、术前血肌酐(SCr)差异均无统计学意义(P>0.05)。(表1)

表1 两组患者的一般资料
2.2 两组术中临床指标比较 NE组术中发生SBP<100 mmHg、SBP<90 mmHg、MAP<65 mmHg的次数明显小于G组,差异有统计学意义(P<0.001)。NE组术中补液量及输血量明显小于G组,差异有统计学意义(P<0.05)。两组术中尿量、手术时间、拔管时间以及术后Lac水平比较差异无统计学意义(P>0.05)。(表2)
表2 两组术中临床指标分析(±s)

表2 两组术中临床指标分析(±s)
项目 NE组(n=131) G组(n=147) 检验值 P SBP<100 mmHg(次) 3.99±1.52 5.46±2.43 5.937 <0.001 SBP<90 mmHg(次) 3.19±1.37 4.30±1.95 5.422 <0.001 MAP<65 mmHg(次) 2.29±1.31 2.97±1.30 4.341 <0.001术中补液量(mL) 1 464.1±204.9 1 682.2±231.5 8.275 <0.001术中输血量(mL) 363.4±166.8 429.5±154.5 3.430 0.001术中尿量(mL/h) 112.0±31.7 109.5±30.4 0.682 0.496手术时间(min) 141.4±13.3 139.9±13.4 0.901 0.368拔管时间(min) 20.2±6.3 21.1±6.1 1.095 0.274手术结束时Lac(mmol/L) 1.10±0.38 1.17±0.38 1.513 0.131
2.3 两组术后临床指标比较 NE组围术期总输血量、住院时间均低于G组,差异有统计学意义(P<0.05)。两组术后入ICU比例、术后第一天Hb、术后第一天SCr、术后第一天伤口引流量差异均无统计学意义(P>0.05)。两组术后不良事件发生率比较差异无统计学意义(P>0.05)。(表3)
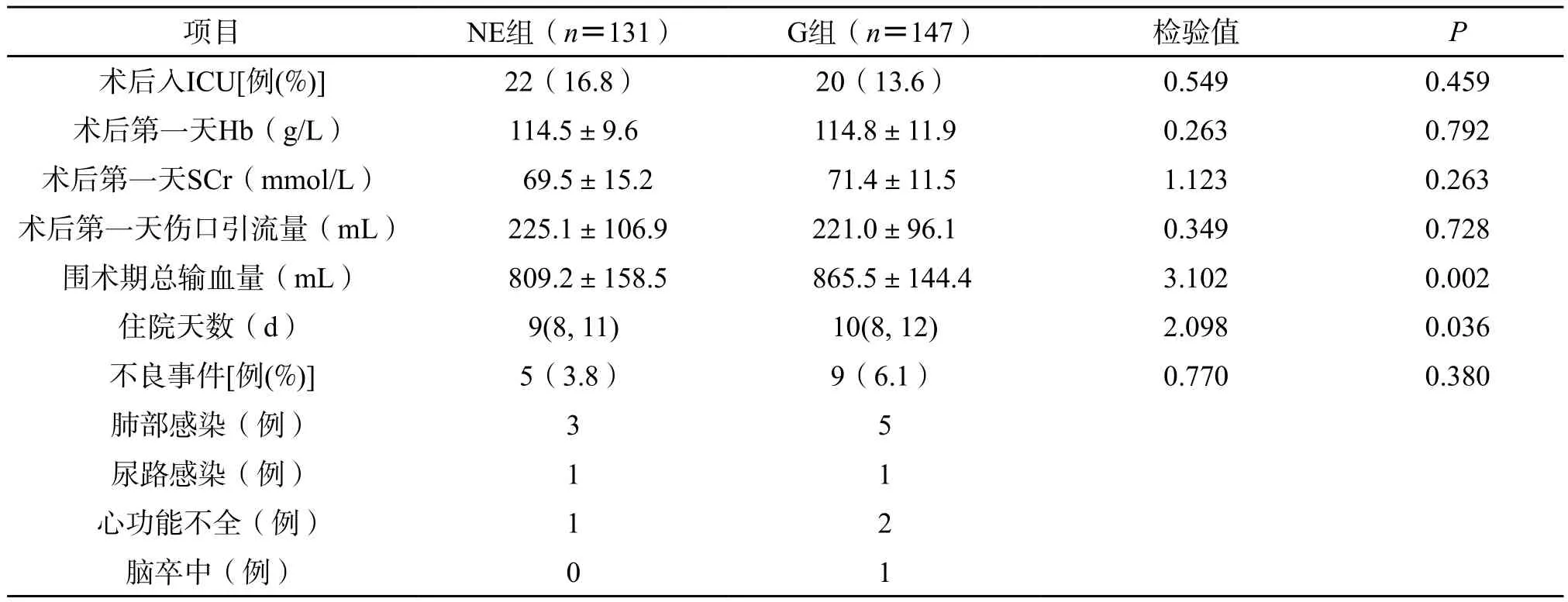
表3 两组术后临床指标分析
3 讨论
髋部骨折患者多合并有心脑血管疾病或糖尿病等基础性疾病,且老年患者生理储备差,致使该类患者在麻醉过程中血压波动较大。另外,目前髋部骨折患者更加强调早期手术治疗,这也可能使该类患者在基础疾病检查和治疗方面准备不充分,更易造成术中血流动力学不平稳,因此围术期不良事件发生率明显增高[6-7]。
有研究[8-9]报道,非心脏手术术中MAP低于55 mmHg可明显增加术后发生心脏不良事件和肾功能不全的可能,且可能增加术后30 d死亡率。如何使术中血压维持平稳对改善患者预后至关重要。有研究[10]显示,全麻后外周血中去甲肾上腺素含量降低,术中使用去甲肾上腺素更加符合全麻后的生理变化,且更有利于增加心排量和改善灌注,降低低血压的发生。有研究[11]显示,外周静脉小剂量使用去甲肾上腺素并不会引起围术期发生皮肤苍白、静脉炎、皮肤坏死等相应并发症增高。本科室在全髋置换术中使用小剂量低浓度去甲肾上腺素持续泵注经验丰富,且无一例发生皮肤苍白或坏死。本研究中,术中使用小剂量去甲肾上腺素泵注,可以使SBP<100 mmHg、SBP<90 mmHg、MAP<65 mmHg的次数明显降低,术中几乎不存在MAP低于60 mmHg的情况,使术中血压更加平稳,更有利于术中器官的灌注。本研究中NE组术后Lac水平有较G组降低的趋势,但两组之间差异无统计学意义(P>0.05),可能与手术时间短、Lac水平变化不明显有关。
有研究[12]显示,术中持续泵注去甲肾上腺素联合限制性补液措施可以减少术中失血和术中输血的需求。髋关节置换手术创伤大,手术过程中扩髓、髋臼分离等操作可能造成术中出血,术中持续泵注去甲肾上腺素可以使术中血管收缩,术中维持血压所需要的补液量减少,中心静脉压及外周静脉充盈降低,都可以降低出血量及减少术中输血的需求。本研究随访中,NE组术中补液量明显低于G组,说明在麻醉中NE组适当使用了限制补液的措施,NE组术中输血量明显低于G组,和相关文献相符合。同时,在本研究中,术后第一天两组Hb水平差异无统计学意义(P>0.05),但术中输血量和围术期总输血量NE组低于G组(P<0.05),更加说明术中持续小剂量泵注去甲肾上腺素对降低术中出血的意义。
有研究[13]显示,术中持续泵注去甲肾上腺素联合限制性补液措施可以减少全膀胱切除术住院天数和术后功能恢复。在本研究中,两组患者术后不良事件发生率差异无统计学意义(P>0.05),可能与本研究样本量仍偏小有关。同时本研究为了保持两组患者的同质性,在纳入标准中筛除了ASA分级Ⅳ级以及术前贫血的患者。但本研究NE组术后住院天数低于G组,差异有统计学意义(P<0.05),提示术中持续小剂量去甲肾上腺素泵注可以促进患者早期恢复。
本研究仍存在不足,如仅为单中心人群研究,需要进一步扩大样本量,研究结果仍需要前瞻性随机对照研究验证。总之,老年全髋关节置换术中小剂量泵注去甲肾上腺素可以使血压更加平稳,改善灌注,可以减少术中及围术期输血量,降低住院天数。
