阿尔茨海默病对绝经后妇女骨密度影响的Meta分析
2021-06-09郑力熊光润李敏陈书科郑永强张伟强朱音
郑力 熊光润 李敏 陈书科 郑永强 张伟强 朱音
(1宜昌市第二人民医院 三峡大学第二人民医院神经内科,湖北 宜昌 443000;2云南省中医医院骨科;3上海中医药大学附属龙华医院骨伤治疗科)
阿尔茨海默病(AD)是一种起病隐匿并呈现进行性进展的中枢神经系统退变性疾病,临床上以记忆障碍、失语、失用、失认、行为功能异常及人格改变等智力、功能全面衰退为主要表现的综合征〔1〕。病理上表现为脑体积减小和重量减轻,是诱发老年痴呆和导致老年残障的最主要因素之一〔2〕。与老年性骨质疏松(OP)、跌倒、OP性骨折等发生具有显著相关性〔3〕。研究认为AD诱发的中枢神经损伤是骨密度(BMD)降低的独立危险因素〔4〕。同时也有部分学者认为OP与BMD降低主要与老年性骨质退变有关,即BMD降低发生在AD之前,而AD在其中的作用尚不明确〔5〕。尤其对于绝经期AD患者来说,绝经后BMD迅速降低是否与AD病变具有一定的相关性?如有相关,那么AD诱发的BMD降低是否存在部位差异?目前对于以上问题尚无明确的结论。因此有必要以现有研究为基础对AD患者BMD的特点进行一系统评价,在明确AD与BMD降低是否相关的同时探究AD患者BMD降低的特点。
1 资料与方法
1.1文献纳入和排除标准 纳入标准:①有关AD与BMD降低的对照研究或临床流行病学调查,文献中AD的诊断均采用并符合简易精神状态检查表(MMSE)中AD的相关认识〔6〕;②文献中AD及对照人群包含女性,年龄≥50岁,且均为绝经后女性;③结果中包含双能X线吸收(DXA)检测的腰椎(L2~4)及股骨颈(FN)BMD结果;④文献数据真实;⑤语言为英文或中文。排除标准:①纳入人群中患有恶性骨肿瘤、甲状腺功能亢进症、甲状腺功能减退症、系统性硬化症等影响骨代谢的患者;②纳入人群中的诊断包括脊柱、下肢畸形等先天疾病,既往严重抑郁、忧虑等严重心理精神疾病;③其他经课题组讨论不宜纳入的情况。
1.2文献检索策略 计算机网络检索PubMed、Embase、Web of science外文数据库及CNKI、VIP、WanFang、Chinese Biomedical等中文数据库,检索截止时间为2019年1月15日,语种限定为英文和中文。英文检索词:Alzheimer′s disease、Dementia、Amentia,Bone mineral density、Bone mass、BMD与postmenopause Women、old women、senior women等组合;中文检索词:阿尔茨海默病、痴呆、智力低下,骨密度、骨量、BMD与绝经期妇女、老年女性等组合。同时,查阅并检索相关纳入文献的参考文献,保证检索文献的全面和准确性。由两位研究员独立进行检索,并得出相同结果。如有分歧,则通过课题小组讨论解决。
1.3资料提取 由2名研究员对文献资料进行提取,具体包括文题、第一作者、发表年份、地区、研究类型、研究对象的基线特征、病史、诊断方法、干预手段、BMD测量手段、BMD具体部位、BMD具体参数、安全性评价及其他观察指标等。纳入文献的特点例如样本、病程等通过列表分析;符合纳入标准但存在偏倚的单个研究,通过讨论方式决定是否纳入结果进行讨论;通过RevMan5.3 软件采用风险比(RR),均数差(MD)作为综合结局指标;采用I2评价纳入文献的异质性〔6〕,采用Funnel锥形图作为检验纳入文献的偏倚指标;采用分组分析AD患者与非AD人群在L2~4、FN部位BMD的差异性。
1.4统计学方法 采用RevMan5.3 软件进行Q检验,采用固定效应模型进行Meta 分析,否则采用随机效应模型进行Meta 分析〔7〕。
2 结 果
2.1文献检索流程及结果 按照纳入排除标准后,最终纳入9篇文献〔4,8~15〕,按照Meta分析一般要求〔16〕,对同一作者人群发表的多个文献应当谨慎选择纳入,但是两位作者的四篇文章研究对象、实验方法、随访时间均不相同,经论证后予纳入,见图1。

图1 文献识别与选择流程
2.2纳入文献特点及质量评价 9篇文献全部采用临床随机病例对照试验(RCT),研究对象均包括绝经后妇女(年龄≥50岁),AD病史0.5~7.0年,纳入研究的基本特征见表1。文献均有纳入及排除标准,均为RCT,无分配隐藏,无盲法评估,均有排除病例,有利益冲突层课题资助声明,除文献〔12〕有样本计算外,其余8篇〔4,8~11,13~15〕均无样本计算,故文献质量评分仅文献〔12〕为5分,其余均为4分。

表1 纳入文献特点
2.3AD对绝经后妇女腰椎(L2~4)BMD的影响 9篇文献中1篇〔12〕为观察性研究,纳入的研究对象均为OP患者,采用了口服VD类药物治疗OP,并在治疗后对相关部位BMD进行检测。采用随机效应模型合并效应量MD进行分析,该组各研究之间异质性不明显(P=0.94,I2=0%);结果显示与对照组相比AD人群腰椎BMD显著降低(MD=0.04〔95%CI(0.03~0.05),P<0.000 01〕,见图2。
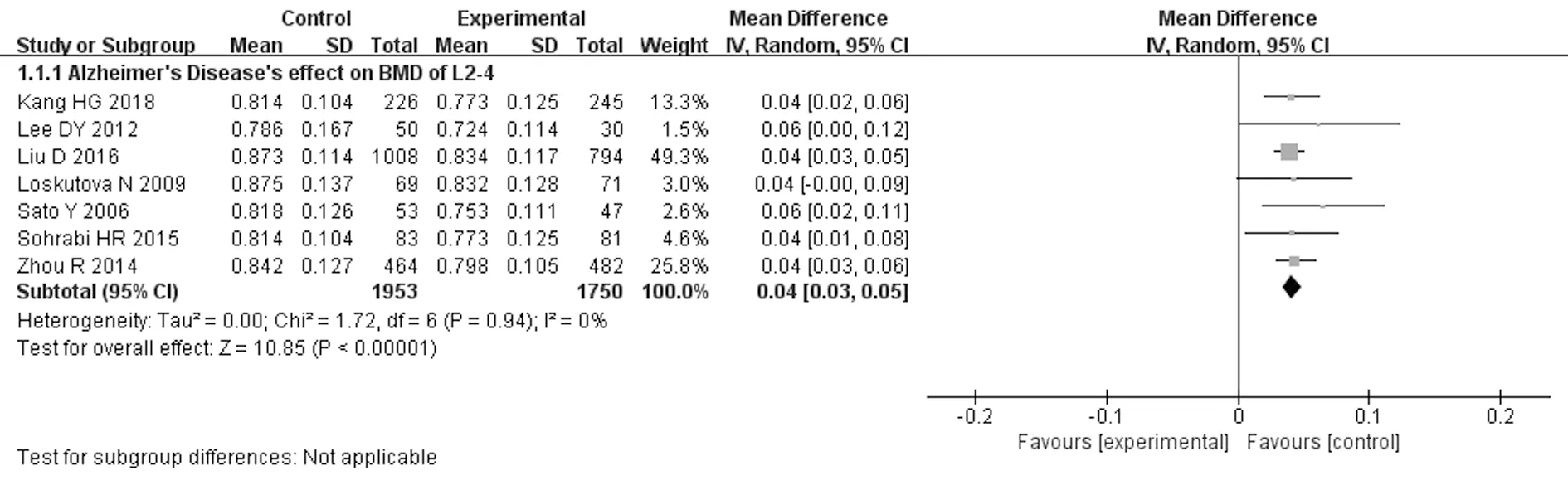
图2 AD对绝经后妇女腰椎(L2~4)BMD的影响
2.4AD对绝经后妇女FN BMD的影响 采用随机效应模型合并效应量MD进行分析,该组各研究之间异质性明显(P<0.000 01,I2=94%);结果显示与对照组相比AD人群腰椎BMD显著降低〔MD=0.09,95%CI(0.06~0.12),P<0.000 01〕,见图3。

图3 AD对绝经后妇女FN BMD的影响
2.5AD对绝经后妇女腰椎(L2~4)和FN的影响差异 采用随机效应模型合并效应量MD进行分析,该组各研究之间异质性明显(P<0.000 01,I2=94%);结果显示与腰椎(L2~4)BMD相比AD患者FN BMD降低更为显著(P<0.006),见图4。

图4 AD对绝经后妇女腰椎(L2~4)和FN BMD的影响差异
2.6Funnel锥形图分析 据统计临床RCT研究中约有40%的阴性结果被隐藏〔17〕,即研究者更倾向于发表阳性结果,因此应用Funnel锥形图对纳入的文献进行发表偏倚分析,结果显示本研究纳入的文献存在明显发表偏倚,尤其对于涉及AD对FN BMD影响的文献来说偏移更为显著,见图5。

图5 Funnel锥形图分析纳入文献的发表异质性
3 讨 论
既往研究认为AD患者BMD降低的因素可能主要与患者缺乏体育活动、消化功能降低、缺乏日晒等因素有关〔18〕。BMD代谢与下丘脑-垂体系统密切相关,Loskutova等〔11〕发现与正常人群相比,AD患者下丘脑体积显著萎缩,尤其是下丘脑灰质部分萎缩更为显著。下丘脑-系统一般包括下丘脑-腺垂体和下丘脑神经垂体两部分,腺垂体分泌的激素包括甲状腺激素(PTH)、生长激素(GH)、促卵泡激素、催乳素等激素〔19〕。老年人促卵泡激素、催乳素等性激素分泌显著降低,因此影响AD患者BMD的激素可能以GH和促甲状腺激素(TSH)为主,生长激素通过类似胰岛素样生长因子(IGF)-1机制促进骨质沉积,和增加骨量〔20〕。而TSH则可以与成骨细胞表面的TSH受体结合促进骨钙素的释放,从而加速成骨〔21〕。临床发现AD患者神经垂体病变或神经元凋亡严重程度与BMD呈正相关,由于无法排除腺垂体在其中的影响,因此下丘脑-神经垂体与BMD降低的相关机制和确切联系目前并不明确〔4,22〕。下丘脑主要与觉醒、睡眠系统有关,因此也有部分学者认为睡眠质量或时间降低导致GH分泌减少可能是神经垂体与腺垂体影响AD患者BMD的共同通路〔23〕另外可能与海马体中枢受损导致的味觉饮食、习惯行为破坏有关〔24〕。对于长期罹患AD病变或严重AD病变的患者来说,调节骨代谢Wnt-β catenin等信号通路的异常可能在促使BMD降低的过程中发挥着基础性的作用,同时这也可能是AD患者口服VD制剂疗效较差的原因之一〔25〕。绝经前BMD峰值相比绝经后妇女BMD可能下降达50%以上〔26〕,因此对于绝经期AD女性来说,神经垂体、腺垂体紊乱是促进腰椎(L2~4)、FN BMD降低的重要原因。
FN周围附着的肌肉数量显著高于腰椎,肌肉力量与附着部位骨骼BMD水平呈现正相关〔27〕。肌肉活动时可以对骨骼表面施加一定的压力,促进成骨细胞分化和骨小梁生成〔28〕。Martineau等〔29〕认为与股骨颈相比腰椎与年龄改变的相关程度更高,严重依赖年龄激素等水平的改变,而股骨颈BMD主要与运动有关。与绝经期女性相比,AD绝经期女性患者自主活动显著降低,长期运动缺乏而对股骨颈BMD刺激的减少可能对于AD患者股骨颈BMD与腰椎BMD的差异具有重要意义。研究发现〔30〕松质骨中血管密度及GH,TSH等激素受体密度较高,因此受到内分泌波动的影响更大。Looker等〔31〕研究发现与腰椎BMD相比绝经期女性股骨颈BMD水平显著较低。从该Meta分析结果来看,也支持这一结论。综上,激素水平降低及运动量的减少可能是导致腰椎与股骨颈BMD显著差异的因素。
本研究的意义在于:①明确了AD是导致绝经期妇女BMD显著下降的危险因素之一;②绝经期AD妇女BMD降低具有部位差异性,股骨颈BMD下降更为显著。
