多学科协作疼痛管理模式对腹腔镜胃减容手术患者术后急性疼痛及早期康复的影响
2021-06-08李芹黄春霞陈红李肖肖贾贵阳屠倩李锐
李芹 黄春霞 陈红 李肖肖 贾贵阳 屠倩 李锐
1安徽医科大学第二附属医院麻醉与围术期医学科,合肥 230601;2安徽医科大学第二附属医院中心手术室,合肥 230601;3安徽医科大学第二附属医院普外科,合肥 230601
经济的快速发展和人民生活水平的提高,促使肥胖人口比率逐年升高。肥胖已成为威胁自身健康的重大问题〔1〕。目前临床上广泛开展的胃减容手术是通过减少胃容量、限制摄取食物量、延缓食物与胆汁、胰液的混合时间、减少吸收,具有安全性高、减重明显的优势〔2〕。但有研究表明,腹腔镜手术术后约65%的患者会出现中度疼痛,23%的患者甚至会出现重度疼痛〔3-4〕,术后急性疼痛可能会引起患者呼吸功能受限、咳痰无力导致肺不张、循环功能障碍、胃肠道功能紊乱,严重急性疼痛可能会转为慢性疼痛,严重影响患者远期生活质量〔5〕。多学科团队(multidisciplinary team,MDT)是针对某种疾病、通过多个学科合作、协调制定具有连续性、规范化、最佳的综合治疗方案。多学科团队协作的照护模式在美国、英国、澳大利亚等国家,其优越性已被验证〔6-8〕,在我国MDT的运用也做了大量研究〔9-11〕,但是对于胃减容手术患者的疼痛诊疗方案目前还处于探索阶段。我院于2018年成立以麻醉科为基础、联合普外科、手术室等学科合作的疼痛诊疗团队,旨在探讨该模式在肥胖症患者中的应用效果。
1 资料和方法
1.1一般资料
本研究经安徽医科大学第二附属医院医学伦理委员会批准。纳入标准:①年龄18~65岁;②ASA分级Ⅰ级或Ⅱ级;③全身麻醉的择期手术患者;④患者体重指数(BMI)>40 kg/m2或>35 kg/m2合并有一项基础疾病;⑤患者知情同意;⑥术毕转入麻醉科加强治疗病室(AICU)。排除标准:①由内分泌疾病引起的肥胖;②药物过敏;③严重的心脏、呼吸、肾或肝脏疾病;④凝血功能障碍;⑤存在意识精神障碍(可能影响疼痛干预和评价),使用镇痛药物或接受精神类药物治疗;⑥存在慢性疼痛性疾病。将患者随机分为研究组和对照组,各30例。两组患者性别、年龄、BMI等方面比较差异无统计学意义 (P>0.05),具有可比性。见表1。

表1 两组患者一般资料比较
1.2方法
对照组采用常规疼痛管理,包括术前访视、完善术前准备、签署使用静脉镇痛泵知情同意书、术后疼痛回访。研究组采用多学科医护合作的疼痛管理方案,通过定期会议和会诊,制定针对该患者的规范化、连续性最佳疼痛诊疗方案。
1.2.1建立多学科协作疼痛管理小组 组长2名为主麻医生及主刀医生,组员选择多个科室具有丰富临床经验的主管护师6人,包括手术室护士1人,麻醉科护士1人,AICU护士1人,疼痛专科护士1人,普外科护士2人。普外科护士负责入院宣教、术前准备、术后康复指导;手术室护士负责术前评估、完善术前准备;麻醉科护士及AICU护士负责围术期的疼痛管理,包括:①术前全身麻醉相关知识的宣教、心理疏导、协助麻醉医生给予超声引导下双侧腹横肌区域阻滞麻醉、协助气管插管,②术中保温毯的运用、双下肢DVT的预防。③术后协助麻醉医生拔除气管导管、护送入AICU;AICU护士负责重症监护、全身麻醉相关并发症的观察与护理、疼痛管理:①主动使用疼痛数字评分表(NRS)每30min评估患者一次),②当NRS评分≤3分时,给予心理护理、音乐疗法缓解患者紧张、焦虑情绪;当NRS评分≥4分时,告知麻醉医生,遵医嘱给予止痛药物,并再次评估;疼痛专科护士负责术后疼痛访视及组织协调工作,当NRS评分≥4分时,及时告知麻醉医生及手术医生,共同协商后及时调整镇痛方案。
1.2.2建立多学科协作疼痛管理工作流程,见图1。
1.3观察指标
①记录两组患者入AICU后即刻NRS〔12〕评分T0、AICU 期间最高NRS评分T1、术后24 h静息/运动NRS评分T2、术后48 h静息/运动NRS评分T3。②记录两组患者首次排气时间、首次进食普通食物时间、首次下床平地行走50 m时间、术后引流管拔除时间、住院总天数。③发放患者满意度调查表,其评分等级分为十分满意、 较满意、 不满意。

图1 多学科协作疼痛管理工作流程图
1.4统计学方法
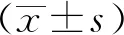
2 结果
2.1两组患者术后各时间点NRS评分比较
研究组患者在术后入AICU即刻NRS评分、AICU期间最高NRS评分、术后24 h NRS评分、术后48 h NRS评分均低于对照组(均P<0.01)。见表2。

表2 两组患者各时间点NRS评分比较(分,
2.2两组患者术后补用镇痛药物比较
研究组在AICU期间、术后24 h、术后48 h补用镇痛药物占比。相比对照组镇痛药物使用量显著减少(P<0.05),见表3。

表3 两组患者术后补用镇痛药物比较〔n(%)〕
2.3两组患者术后早期康复指标
研究组在术后第一次排气、第一次进普通食物、下床活动、拔除术区引流管、住院天数与对照组相比均显著减少(均P<0.01)。见表4。

表4 两组患者术后早期康复指标比较
2.4两组患者术后镇痛满意度
研究组总满意度较对照组明显提高(P<0.01)。见表5。
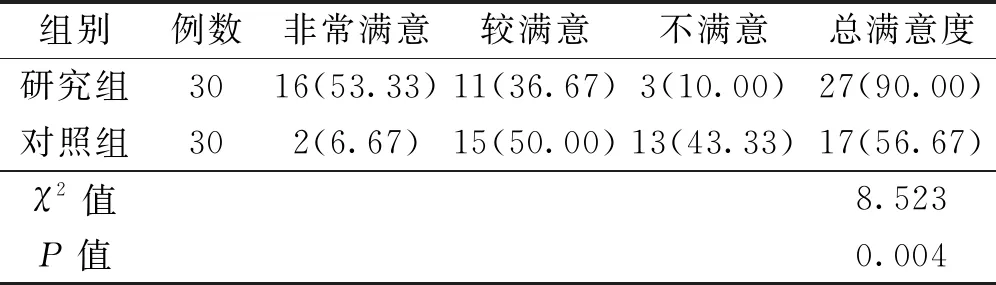
表5 两组患者术后镇痛满意度比较〔n(%)〕
3 讨论
3.1综合多学科优质医疗护理资源,通力协作,制定个体化、多样化的疼痛管理策略,为患者打造全程、全面、规范、系统的疼痛诊疗方案。
肥胖症作为全球化的问题,目前最为成熟经典的减重术式是腹腔镜袖状胃切除术和胃旁路术,该术式对肥胖伴发的代谢性疾病有显著的缓解甚至治愈效果,在国内外广受青睐〔13-14〕。 腔镜手术虽然具有创伤小、出血少、恢复快等优势,但术后腹腔内残存CO2气体的刺激和麻醉药物的作用会导致患者术后发生急性疼痛与其他不良反应〔15〕。目前国内很多医院采用的急性疼痛服务组织(Acute Pain Service,APS)主要是Berggren和Rawal提出的以麻醉医生督导护士为主体的模式(NBAS-APS)。但是由于中西方医疗体制的差异性、对已经发生的疼痛干预较晚、外科医生参与的不确定性导致APS在实施过程中存在缺陷〔16〕。2015年5月北京医学会麻醉分会首次提出了围术期多学科疼痛管理(Multi-Disciplinary Pain Management Team,PMDT)的理念,是对传统APS的补充与完善,我院自2018年将该理念应用于腹腔镜胃减容手术患者,结果显示,患者在入AICU即刻、AICU期间、术后24 h、术后48 h NRS评分均较对照组显著降低。随着麻醉学向围术期医学的转变,PMDT不再仅仅关注术后急性疼痛的治疗,更强调的是围术期整体治疗、护理策略的制定和有效实施,通过综合各专科、各科室优质医疗护理资源,定期组织讨论,制定个体化疼痛方案,依托多学科、多专业小组之间的相互沟通与协作,优化疼痛处理措施,从而为患者提供全程、全面、规范、系统的疼痛管理方案,形成共识-行动-反馈-讨论的有效处理流程。充分发挥护士在PMDT中疼痛知识宣教、组织协调、术后访视、康复指导中的主导作用。通过一对一、面对面,利用图片、成功案例分享、微信推送让患者对疾病、疼痛有一个直观的认知,术后疼痛访视、评估、准确反馈同时联合PCA无线智能化管理系统,达到精准镇痛,实现患者安全、无痛、舒适的就医体验,让舒适化医疗不再是一句空谈。
3.2PMDT为患者实现ERAS保驾护航。
加速康复外科(ERAS)其核心是通过实施微创手术、有效的术中麻醉、良好的术后镇痛管理、患者早期活动与进食等环节以减少创伤与围术期的应激反应,促进患者胃肠功能的恢复,加快术后的康复进程〔17〕。因此,术后疼痛管理是实现ERAS的必备条件之一,决定着术后早期通气进食、下床活动。本研究显示,研究组在首次排气、首次进食普通食物、下床平地行走50 m、住院天数等均较对照组明显降低。多学科合作是实施ERAS流程的主体,在ERAS理念中,疼痛管理贯穿围术期的全过程〔18〕。而PMDT其优化的工作流程能够为患者提供安全、舒适、快速康复的优质医疗护理资源,促进患者的早期康复,提升远期生活质量。护理人员在构建舒适化病房、协调多学科合作、围术期护理、早期康复指导、ERAS效果反馈中再次发挥着主要作用。同时通过定期的总结、培训,知识得以不断更新,ERAS护理水平的提升,对多学科团队的工作质量与效果起到积极推动作用。
3.3PMDT打破传统医患、护患模式,构建和谐医疗环境,提高患者满意度。
本研究显示,研究组患者的镇痛总满意度高于对照组。PMDT在实施过程中围绕麻醉医生术前访视、护士疼痛知识宣教;术中麻醉医生、手术室护士监护治疗;术后疼痛随访、康复指导。打破了传统医护为主导、患者被动配合的相处模式,PMDT模式下让患者参与进来,使之交流互动更加频繁,可增强患者的归属感、自信心,提高接受手术、护理、康复的依从性,从而提高患者满意度。
综上所述,多学科协作疼痛管理模式应用于腹腔镜胃减容手术患者镇痛效果显著,能够促进患者早期进食及活动,加速患者术后早期康复,提高患者满意度,值得临床推广应用。
利益冲突所有作者均声明不存在利益冲突
