椎板分区切除法脊髓减压内固定治疗胸椎黄韧带骨化症的疗效观察
2021-06-04聂佳佳李晓东刘炳智田金辉
张 存,苗 洁,聂佳佳,李晓东,刘炳智,田金辉
胸椎黄韧带骨化症(thoracic ossification of the ligamentum flavum,T-OLF)是诱发胸椎管狭窄症的常见病因,其病因和发病机制目前仍不清楚,大多数学者认为其与遗传、饮食、生活环境、代谢异常及退变等因素有关[1]。治疗T-OLF的手术方法很多,临床报道较多的有椎板分层薄化蚕食法[2]、单/双开门椎板切除减压法[3]、全椎板整体揭盖法[4]及椎板减压原位回植法等[5-6]。每种术式均有自己的特点。椎板分层薄化蚕食法临床应用较多,操作相对简单,但椎板钳需要不断侵入椎管才能完成椎板的切除。单/双开门及揭盖法减压需借助高速磨钻和超声骨刀才能完成,脊髓虽获得充分减压,但棘突、椎板的缺失使后柱的稳定性遭到严重破坏,术后远期容易出现减压区域的失稳及后凸畸形发生。为保持椎管的完整性,脊柱外科专家逐步开展了椎板减压回植内固定技术[5-6],该术式可保持椎管的完整性,通过微型钛板的固定可以维持脊柱的稳定性;但仍存在操作步骤复杂、手术时间长、出血量大、硬膜撕裂发生率高等缺点。在深入分析并总结既往各术式优缺点的基础上,我们逐步开展了椎板分区减压、逐节切除、脊髓减压内固定术治疗T-OLF,即根据黄韧带的解剖学特点及与椎板的毗邻关系,对脊髓受压较轻的区域进行划分,进而按照区域及由上至下的步骤进行减压。本研究将该术式与椎板分层薄化减压法进行比较,进而明确其在促进神经恢复及降低并发症上是否更具优势。
1 资料与方法
1.1 一般资料 回顾性分析2011年10月至2015年6月在邯郸市中心医院诊断为T-OLF并接受手术治疗的58例病人的临床资料,根据病人所接受的手术方法进行分组:A组25例采用椎板分区减压、逐节切除、脊髓减压内固定术治疗,B组21例采用椎板分层薄化法减压内固定术治疗。2组病人在性别、年龄、病程、病变节段等方面比较,差异均无统计学意义(P>0.05)(见表1),具有可比性。
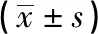
表1 2组病人一般资料比较
1.2 纳入及排除标准 纳入标准:(1)症状、体征及影像学资料均符合胸椎管狭窄症;(2)随访时间>12个月,且手术前后影像学资料完整;(3)病人心肺及肝肾功能正常,血糖及血压经调整后趋于正常范围;(4)对本研究知情理解,并愿意参加此项研究。排除标准:(1)合并有颈、腰椎管狭窄者;(1)合并胸椎骨折、感染、肿瘤、凝血功能异常。
1.3 影像学资料 术前常规行胸椎X线、CT及MRI检查。X线可见胸椎增生、退变,在神经根管出口处有高密度骨化物;CT可以明确骨化物的形态及椎管狭窄程度(见图1A、1B);MRI检查可见低信号赘生物由后向前突入椎管,胸脊髓受压、变细,其中15例病人在T2加权像上脊髓呈高信号改变(见图1C)。
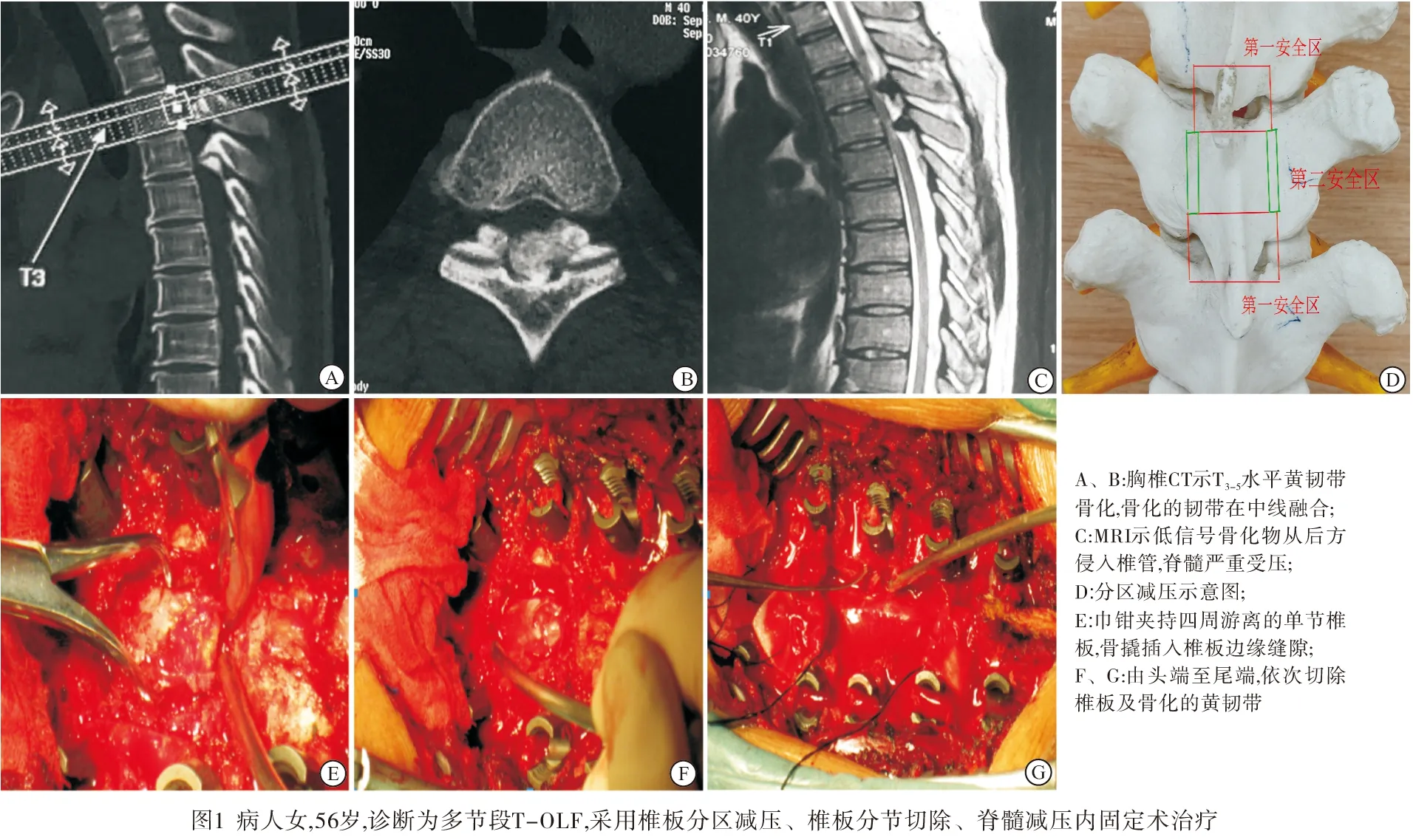
1.4 手术方法 分区减压见图1D。手术在体感诱发电位监测下进行。全麻成功后取俯卧位,以病变部位为中心行后正中切口,剥离双侧椎旁肌,显露椎板、关节突及两侧横突。于病变节段置入椎弓根钉(北京富乐科技开发有限公司),横行切断减压区头、尾端的棘上和棘间韧带,咬除棘突及附着的韧带组织;A组:采用由上至下,逐节切除的方式去除椎板,以直径3 mm高速磨钻(重庆西山科技有限公司)沿椎板与横突移行处双侧开槽至内层皮质,以尖嘴咬骨钳从骨化物毗邻的上下椎板中部横向分离,至内层皮质,巾钳夹住棘突根部并上提,用超薄椎板钳去除残余的椎板内侧骨皮质,骨撬插入游离椎板边缘缝隙内,尾端下压使椎板后移(见图1E),神经剥离器分离骨化黄韧带与硬脊膜粘连,必要时尖刀锐性分离,最终将椎板、黄韧带整块切除并取出(见图1F~1G)。B组:高速磨钻逐层打磨狭窄区域的椎板,用椎板钳将内侧皮质及骨化韧带咬除,至硬膜囊膨隆。将减压后的椎板修剪成骨粒后植入到双侧横突处,将长度合适的钛棒预弯后置入到椎弓根钉U型槽内,拧紧螺帽固定。
1.5 疗效评定 术前、术后3个月及末次随访时采用JOA脊髓损害评分表(11分法)进行评估[7](见表1);末次随访时的神经功能改善率=(术后JOA评分-术前JOA 评分)/(11-术前JOA评分)×100%。采用ASIA脊髓损害分级[8]来判定神经功能恢复情况。局部后凸角的测定采用Cobb角测量法,既从病变节段上一个椎体的上终板到病变节段下一个椎体的下终板所成的角度[9]。
1.6 统计学方法 采用t检验、重复测量方差分析、χ2检验和Kruskal-wallis秩和检验。
2 结果
2.1 2组病人术中指标的比较 A组手术时间为(207.4±39.6)min,术中出血量为(685.8±176.4)mL,与B组的(221.6±43.8)min、(723.1±186.4)mL差异均无统计学意义(t=1.15、0.70,P>0.05)。
2.2 2组病人术后指标的比较 术后2组病人的JOA评分均逐步升高(P<0.05);A组神经功能改善率与B组差异无统计学意义(P>0.05);术后2组减压节段局部Cobb角均较术前有明显改善(P<0.05),不同时间点组间比较差异无统计学意义(P>0.05)(见表2)。术后椎板及骨化物大部切除,椎管通畅(见图2A、B),脊髓后方致压物消失(见图2C)。

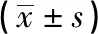
表2 2组JOA评分及Cobb角变化比较
根据ASIA脊髓损害分级标准,术后2组病人脊髓损害程度较术前有明显减轻(P<0.01),组间比较差异无统计学意义(P>0.05)(见表3)。

表3 2组ASIA分级比较
A组病人脑脊液漏发生率12.0%(4/25),与B组脑脊液漏发生率23.8%(5/21)差异有统计学意义(χ2=4.27,P<0.05)。
3 讨论
T-OLF不再是一种罕见的骨科疾病,完全可以借助CT或MRI等大型检查设备得以明确诊断,在临床工作中对具有胸脊髓受损症状的病人需给予足够的重视。目前,用于治疗T-OLF的椎板减压术式有很多种,椎板分层薄化法[2]、单/双开门椎板切除减压法[3]、整体揭盖减压法[4]及椎板整体切除原位回植法[5-6]等各具自身特点,但都不可避免地存在硬膜撕裂及脊髓损伤等风险。因此,国内外专家学者始终在尝试采用新术式或对现有术式进行改良,以期在确保手术疗效的同时能降低T-OLF减压过程中存在的高风险。
正常的黄韧带上方附着在上位椎板的前下方,下方附着在下位椎板的上缘,使得每个椎板内侧面上1/3部分是无黄韧带附着的“空白区域”[10]。即使黄韧带骨化非常严重,在此范围内也为正常的椎板结构,我们称之为手术减压“第一安全区”;两侧椎板与横突移行处位于黄韧带的扩展部分,此处骨化多不严重,此处为手术减压“第二安全区”。在本研究中,我们根据胸椎黄韧带骨化的解剖特点,设计出椎板分区切除的减压方案。即先对“第二安全区”所在位置进行双侧开槽,使椎板在两侧呈游离状态,之后用尖嘴咬骨钳沿和超薄椎板钳沿着“第一安全区”进行减压,使节段椎板在上下两端充分游离,在巾钳的提拉及骨撬的杠杆力作用下,使得椎板能缓慢后移,骨化的黄韧带逐步脱离与硬膜囊的接触,分离骨化黄韧带与硬膜粘连后取出一个减压节段,然后依次行下位椎板的减压。
椎板分区切除法具有以下特点:(1)分区减压充分参考了黄韧带的解剖学特点,从受压较轻的安全区内操作,提高了手术安全性;(2)将受压区域分割为多个减压节段,由上至下按节段去除,降低多节椎板整块切除硬膜撕裂的高发生率[11];(3)椎板掀除时在椎管外操作,椎板钳很少侵入椎管,从而减少对胸髓的刺激,避免了医源性脊髓损伤发生。诚然,作为椎板减压方法的一种改进,在手术操作时仍需要注意磨钻打磨过程中的深度控制,避免侵入椎管或损伤硬膜囊;术前仔细观察硬膜囊侧是否存在骨化层,在椎板掀除前需要彻底分离内侧与硬膜的粘连,对于硬膜发生骨化无法分离的病人,可切除局部骨化的硬膜,暴力操作极易导致灾难性脊髓损伤发生[12]。
椎板分区切除减压法与临床上常用的椎板分层薄化减压法在促进病人术后神经功能的恢复上是否存在差异呢?在本研究中,采用分区切除的A组病人神经功能改善率为72.2%,与采用分层薄化减压法的B组所获得的改善率(73.1%)基本相同;且以ASIA脊髓损害分级标准进行评估发现,术后2组病人的脊髓损害程度较术前有明显减轻,组间比较差异并无统计学意义。这说明椎板分区切除、分节减压的手术方案同样可以使脊髓获得充分的减压,进而确保病人术后神经功能的明显改善。此外,由于分区切除法充分考虑到减压区域与椎板及骨化韧带的解剖位置关系,减压操作可以以相对更快的速度进行,因此其手术时间及术中出血量要显著低于逐层深入的分层减压法。
由于胸椎稳定性要明显高于颈椎和腰椎,因此,减压术后是否应该植入内固定物存在很大争议。LIU等[4,13]经过长期随访发现,胸椎全椎板减压术后减压区域局部Cobb角平均增加3°~4°。吴德鹏等[14]认为稳定的脊柱序列对促进神经功能恢复起重要作用,而有效的内固定不仅能够维持脊柱的稳定,更可避免因局部后凸畸形加重所导致的脊髓张力增加。在本研究中,2组减压节段超过三节的病人占比分别为84.0%(21/25)和76.2%(16/21),采用椎弓根钉植入使得局部后凸角得到明显改善,至末次随访时2组病人Cobb角仍小于术前水平,没有因后凸增大导致神经症状加重的病例发生。
硬膜撕裂导致脑脊液漏是术中最主要的原发症,尤其在硬膜与骨化物黏连或硬膜发生骨化的情况下[2-6,10-12]。应对脑脊液漏的方案很多,对硬膜撕裂者,术中可用6-0慕丝线对破损的硬膜加以缝合,此方法可减少脑脊液漏的形成[4-5,15]。对硬膜缺损较大者采用大腿阔筋膜进行修补,或人工硬脊膜覆盖缺损处,仍能起到降低脑脊液渗漏的效果[5]。在本研究中,A组脑脊液漏的发生率为12.0%,B组为23.8%。
综上所述,根据黄韧带的解剖学特点及与椎板的毗邻关系对减压区域的划分,从安全区到危险区有序地进行椎板切除,此方法能提高手术安全性,有效降低硬膜损伤的发生率;同时,椎弓根钉置入可矫正并维持胸椎矢状序列,有效防止局部后凸的加重。由于此术式临床应用时间短,样本数量少,尚未总结出手术的适应证及禁忌证,这有待大样本、多中心的临床研究去总结及证实。
