负压型子宫内膜取样器与分段诊刮术对子宫内膜癌患者宫颈受累的诊断价值△
2021-06-03杨秋平李莹莹宋旭东
杨秋平,李莹莹,宋旭东#
1华北理工大学附属医院病理科,河北唐山063000
2唐山市妇幼保健院病理科,河北唐山063000
子宫内膜癌是子宫内膜上皮发生恶性增殖从而引发的子宫内膜上皮细胞病变,临床上又被称为子宫体癌。子宫内膜癌是女性生殖系统常见的恶性肿瘤,在一些西方发达国家中,该病的发病率显著高于宫颈癌,严重威胁女性的生命健康。诊断性刮宫是临床上诊断宫颈疾病的重要方法之一,针对疑似患有宫颈管病变者进行分段诊刮,可明确其病变部位及程度,有助于疾病的治疗。但是在临床上对患者实行单纯的分段诊刮术存在一定程度的盲目性及不确定性,不能对子宫内膜的全部情况进行判断,从而会造成不同程度的诊断误差。近年来负压型子宫内膜取样器在临床上的应用越来越多且应用技术逐渐完善,采用负压型子宫内膜取样器进行子宫内膜癌检查越来越广泛,由于其操作简单、创伤性小、无需扩张宫颈且安全性好,避免了术后感染等症状,且临床上针对子宫内膜癌的筛查准确率较高。本研究探讨了负压型子宫内膜取样器与分段诊刮术对子宫内膜癌患者宫颈受累的诊断价值,现报道如下。
1 对象与方法
1.1 研究对象
选择2019年2—8月于华北理工大学附属医院进行手术治疗的88例子宫内膜癌患者。纳入标准:①经病理检查确诊为子宫内膜癌;②具有子宫内膜癌手术指征且无手术禁忌证;③超声检查显示子宫内膜增厚超过5 mm;④阴道不规则流血以及绝经后阴道流血。排除标准:①妊娠期女性;②合并肾脏疾病;③合并心脑血管疾病;④合并血液系统疾病;⑤无法按时进行门诊复查。依据随机数字表法将患者分为对照组和观察组,每组44例。对照组患者的平均年龄为(51.13±6.58)岁;依据国际妇产科联盟进行病理分期:Ⅰ期20例,Ⅱ期12例,Ⅲ期9例,Ⅳ期3例;病理类型:腺鳞癌5例,腺癌35例,透明细胞癌4例。观察组患者的平均年龄为(50.25±12.36)岁;病理分期:Ⅰ期21例,Ⅱ期16例,Ⅲ期5例,Ⅳ期2例;病理类型:腺鳞癌7例,腺癌32例,透明细胞癌5例。两组患者的年龄、病理分期及病理类型比较,差异均无统计学意义(P﹥0.05),具有可比性。本研究经医院伦理委员会审核通过,所有患者及家属均对本研究知情并签署知情同意书。
1.2 研究方法
对照组患者进行分段诊刮术。首先刮取患者宫颈管内的组织,然后再探入到患者宫腔内扩张宫口,最后进行宫颈组织及宫腔内膜组织的刮取。
观察组患者采用负压型子宫内膜取样器。取样前需要对患者进行妇科检查,便于确定其子宫位置,然后对患者的外阴、阴道、宫腔以及置窥器进行消毒处理,将负压吸引器的抽拉手柄置于最底端,并将负压吸引器前段的螺旋扣与取样管的尾端相连接。然后将取样管的顶端缓缓插入患者的宫颈口,通过宫颈口轻轻推入子宫直至宫底,并将取样器前端的吸口贴紧子宫内膜壁,抽动负压吸引器的手柄,使金属锁扣与抽拉手柄锁定并处于负压状态,缓慢吸取子宫底部的内膜组织。由于取样管具有一定的弧度,因此也可以吸取两侧宫角的内膜组织。分别吸取宫腔内各个位置的宫颈内膜组织,并将采集到的样品置于子宫内膜保存液中,需进行3次取样。负压型子宫内膜取样器取样及分段诊刮术均由同一操作者进行,两组的细胞学涂片和病理检查均由同一个病理医师完成。
1.3 观察指标
1.3.1 诊断效能以术后病理诊断结果作为金标准,比较两种方法对宫颈受累的诊断效能。灵敏度=真阳性例数(/真阳性+假阴性)例数×100%,特异度=真阴性例数(/真阴性+假阳性)例数×100%;阳性预测值=真阳性例数(/真阳性+假阳性)例数×100%,阴性预测值=真阴性例数(/真阴性+假阴性)例数×100%,约登指数=灵敏度+特异度-1,误诊率=假阳性例数(/假阳性+真阴性)例数×100%,漏诊率=假阴性例数(/真阳性+假阴性)例数×100%,诊断符合率=(真阳性+真阴性)例数/总例数×100%。
1.3.2 子宫内膜组织取样出血量、疼痛程度和样本质量比较两组患者的子宫内膜组织取样出血量,采用视觉模拟评分法(visual analogue scale,VAS)评价两组患者的疼痛程度,样本质量分为优、良、差3个维度。
1.3.3 取样满意度采用满意度量表对两组患者的取样满意度进行评价,分为满意、一般满意、不满意。满意度=(满意+一般满意)例数/总例数×100%。Cronbach’s α=0.95,效度系数为0.87。
1.4 统计学方法
采用SPSS 17.0软件-对数据进行统计分析,计量资料以均数±标准差(x±s)表示,组间比较采用t检验;计数资料以例数和率(%)表示,组间比较采用χ检验,等级资料的比较采用秩和检验。以P﹤0.05为差异有统计学意义。
2 结果
2.1 诊断效能的比较
以术后病理诊断结果为金标准,采用负压型子宫内膜取样器诊断宫颈受累的灵敏度、特异度、阳性预测值、阴性预测值、约登指数、诊断符合率均高于分段诊刮术,差异均有统计学意义(P﹤0.05),误诊率、漏诊率均低于分段诊刮术,差异均有统计学意义(P﹤0.05)。(表1~表3)
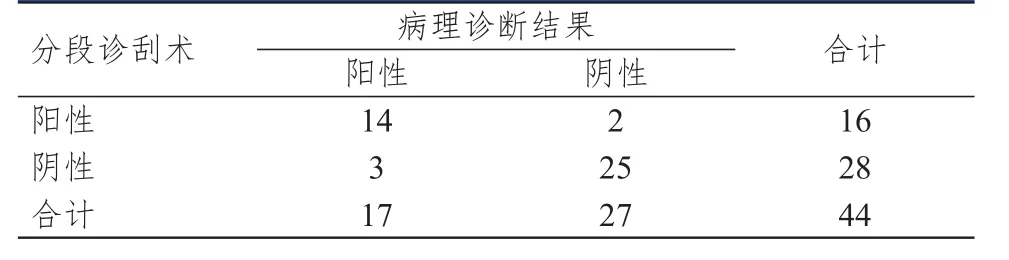
表1 分段诊刮术诊断宫颈受累与病理诊断结果的对照

表2 负压型子宫内膜取样器诊断宫颈受累与病理诊断结果的对照
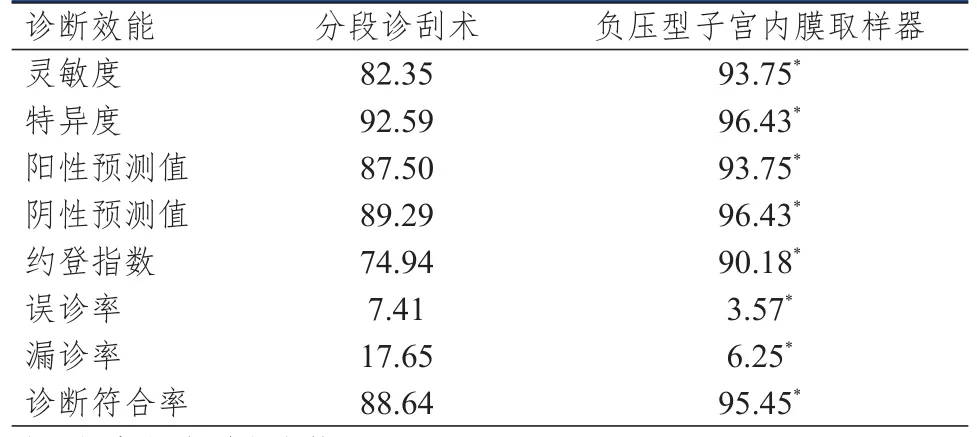
表3 两种方法对宫颈受累诊断效能的比较(%)
2.2 子宫内膜组织取样出血量、VAS评分和样本质量的比较
观察组患者子宫内膜组织取样出血量明显低于对照组,差异有统计学意义(P﹤0.01);观察组患者的VAS评分明显低于对照组,差异有统计学意义(P
﹤0.01);两组患者的样本质量比较,差异无统计学意义(P
﹥0.05)。(表4)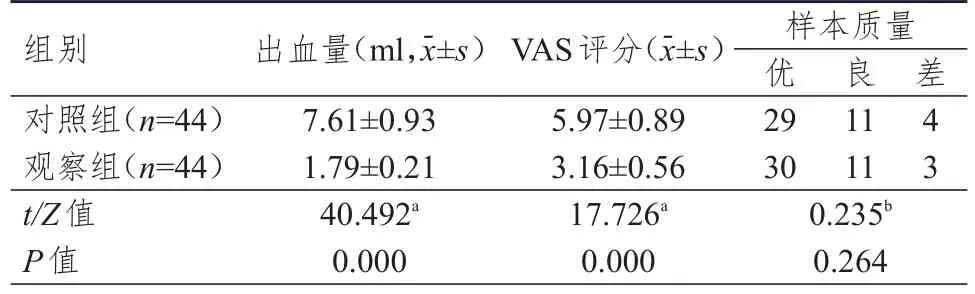
表4 两组患者子宫内膜组织取样出血量、VAS评分和样本质量的比较
2.3 取样满意度的比较
观察组患者的取样满意度为90.91%(40/44),高于对照组的79.55%(35/44),差异有统计学意义(χ
=2.256,P
=0.033)。(表5)
表5 两组患者的取样满意度[ n(%)]
3 讨论
子宫内膜病变的主要发病人群为绝经过渡期及绝经后期的女性,严重威胁患者的身心健康。子宫内膜疾病的发展是由良性逐渐向恶性转变的过程,临床中如果能够较早地发现子宫内膜异常增生情况,就能够有效地预防子宫内膜癌的继续恶化。但目前尚未找到筛查子宫内膜癌早期病变的有效手段。临床中针对子宫内膜癌的检查方式多种多样,超声检查对患者造成的侵入性较小,但诊断的假阳性率较高,诊断性刮宫对患者造成的痛苦较大,且容易引发术后感染。目前采用最多的是宫腔镜下对患者子宫内膜进行活检,该方法是子宫内膜癌临床诊断的金标准。因此,如何便捷地获取子宫内膜组织并准确地进行诊断是目前的研究热点。有研究者通过采用子宫内膜细胞刷对患者进行检查,为子宫内膜取样器的研究提供了有意义的参考。近年来子宫内膜取样器不断更新换代及改进,其在子宫内膜癌诊断中对子宫内膜的损害较小,患者无明显痛苦,且无需扩张宫颈,因此具有良好的临床应用价值,但由于其价格昂贵,在中国并未得到广泛使用。本研究探讨了负压型子宫内膜取样器与分段诊刮术对子宫内膜癌宫颈受累的诊断价值,但仍存在不足。目前负压型子宫内膜取样器在子宫内膜癌诊断中的临床应用较少,导致临床试验数据较少,需要通过临床医师进行不断地探究,进一步提高诊断的可行性。
本研究结果显示,以术后病理诊断结果为金标准,采用负压型子宫内膜取样器诊断宫颈受累的灵敏度、特异度、阳性预测值、阴性预测值、约登指数、诊断符合率均高于分段诊刮术,差异均有统计学意义(P
﹤0.05),误诊率、漏诊率均低于分段诊刮术,差异均有统计学意义(P
﹤0.05)。这一现象产生的原因是分段诊刮术实施时,操作人员不能对取样部位进行清晰判断,从而导致了对病变部位的定位存在一定的困难,且在诊断过程中可能会漏掉一些隐秘且具有局限性的小病灶,从而造成了诊断结果的不准确;而负压型子宫内膜取样器不仅弥补了分段诊刮术的不足之处,且操作简单,对患者造成的创伤性小,诊断后并发症发生率也减少,因此具有良好的诊断效果。本研究结果还显示,观察组患者子宫内膜组织取样出血量和VAS评分均明显低于对照组,差异均有统计学意义(P
﹤0.01),且两组患者的样本质量比较,差异无统计学意义(P
﹥0.05)。本研究对两组患者的子宫内膜组织取样满意度进行调查,结果发现,观察组患者的取样满意度高于对照组,差异有统计学意义(P
﹤0.05)。由此可见,采用负压型子宫内膜取样器对患者进行子宫内膜取样造成的创伤较小,减轻了患者检查时造成的阴道流血现象,在很大程度上提高了患者的取样满意度,同时也提高了患者的积极配合态度,增加了诊断结果的准确性,与Habiba等的研究结果一致。综上所述,负压型子宫内膜取样器对子宫内膜癌患者宫颈受累具有较高的诊断效能,且能够有效降低患者的子宫出血量和疼痛程度,提高患者满意度。
