采用辅助生育技术后发生异位妊娠的类型及相关因素分析
2021-05-26黄杰玲
黄杰玲
广东省信宜市人民医院 525300
不孕症是临床常见生殖问题,根据世界卫生组织(WHO)统计显示,全球约有15%的夫妇存在生殖障碍[1]。国内调查数据显示,已婚夫妇中有约10%为不孕症者,其中约20%需借助辅助生育技术妊娠[2]。辅助生育技术指采用医疗辅助手段帮助不孕夫妇妊娠,主要包括人工授精与体外受精—胚胎移植两类技术,其临床应用可以有效解决夫妻不孕问题,帮助实现妊娠和生育的愿望,具有重要现实意义。异位妊娠指孕卵在子宫腔外着床发育,可导致流产、输卵管破裂出血等问题,重者引起休克,危及孕妇生命,需予以有效防治[3]。
临床实践发现,本病既可发生于自然妊娠中,也可发生在接受辅助生育技术后妊娠的女性群体中。根据统计数据,前者发生率为1%~2%,后者则达到2%~8%,可见异位妊娠在辅助生育技术中的发生率明显增加,是接受辅助生育技术后妊娠女性常见且严重的并发症[4]。本文择取我院近年收治病例,探究辅助生育技术后异位妊娠类型及危险因素,为本病临床防治提供参考依据,报道如下。
1 资料与方法
1.1 一般资料 选取2017年1月—2020年6月于外院接受辅助生殖技术后发生异位妊娠到我院就诊的34例患者为试验组,同期34例接受辅助生殖技术后正常妊娠的34例孕妇为对照组。试验组:年龄22~41岁,平均年龄(31.75±4.62)岁;体质量指数(BMI)19.1~22.8,平均BMI 21.65±3.04;不孕年限2~7年,平均不孕年限(4.29±2.12)年。对照组:年龄23~40岁,平均年龄(31.83±4.59)岁;BMI 18.9~23.0,平均BMI 22.02±3.19;不孕年限2~8年,平均不孕年限(4.31±2.09)年。两组基线资料无统计学差异(P>0.05),具有可比性。
1.2 选择标准 纳入标准:(1)接受体外受精—胚胎移植(IVF-ET)和卵母细胞胞浆内单精子显微注射(ICSI)后成功妊娠;(2)既往月经规律,性激素指标正常;(3)对本研究知情同意;(4)异位妊娠经症状、查体、血HCG检测、超声等临床综合检查确诊,符合RCOG/AEPU指南《异位妊娠的诊断与治疗》相关诊断标准。排除标准:(1)合并多囊卵巢综合征、卵巢早衰等妇科疾病;(2)辅助生育技术后未妊娠;(3)合并严重内科疾病,一般状况差;(4)不同天数胚胎一起移植;(5)生化妊娠;(6)临床资料不全。
1.3 方法 回顾性收集两组临床资料,统计试验组异位妊娠类型及占比,从患者因素和辅助生育技术相关因素两个角度出发,评估患者发生异位妊娠的危险因素。评估项目:人工流产史、妊娠期支原体感染病史、异位妊娠病史、既往输卵管手术史、本次不孕类型、本次不孕原因、HCG日子宫内膜形态与厚度、HCG日性激素指标黄体生成素(LH)、雌二醇(E2)、孕酮(P)、本次受精方式、内膜准备方式、胚胎培养天数、移植胚胎个数、移植胚胎期别、优质胚胎率。比较观察两组上述指标差异。

2 结果
2.1 异位妊娠类型 试验组34例患者中,辅助生育技术后输卵管妊娠29例,占比85.29%;宫角妊娠4例,占比11.76%;卵巢妊娠1例,占比2.94%。
2.2 发生异位妊娠危险因素分析 试验组既往输卵管手术史占比、继发性不孕占比、HCG日子宫内膜厚度≤10mm者占比、新鲜胚胎移植率、D3期别胚胎移植率高于对照组,差异均有统计学意义(P<0.05),余指标组间两两比较无统计学差异(P>0.05),见表1。Logistic多因素回归分析示,既往输卵管手术史、不孕类型、胚胎移植期别是辅助生育技术后异位妊娠独立危险因素,见表2。
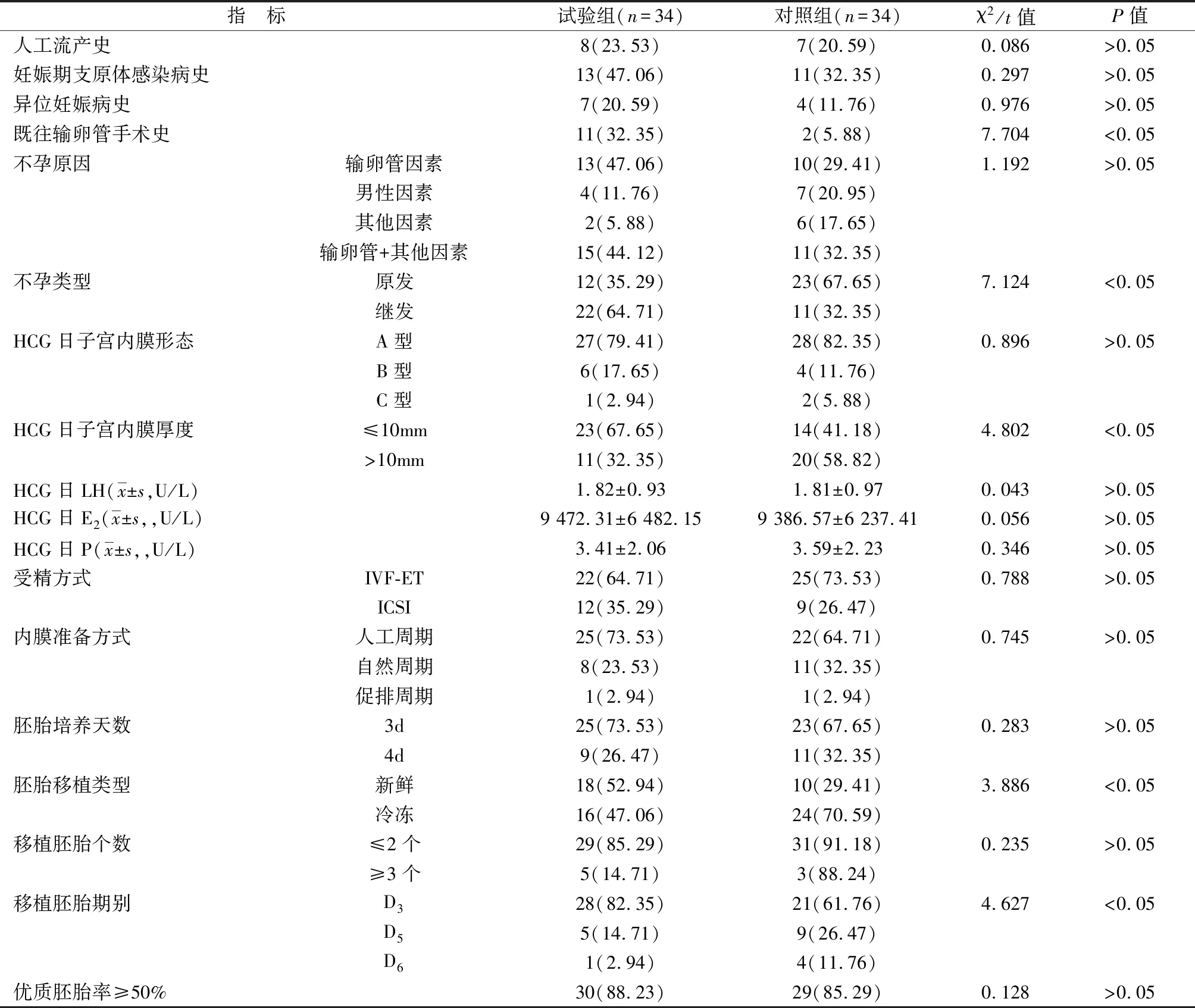
表1 辅助生育技术后异位妊娠的单因素分析[n(%)]
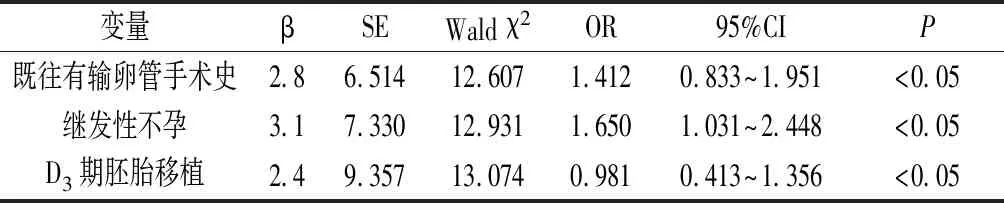
表2 辅助生育技术后异位妊娠的多因素分析
3 讨论
关于辅助生育技术后异位妊娠类型,有研究显示82%发生于输卵管部,其中输卵管壶腹部是孕卵最常着床区域,占比超过70%,输卵管峡部占比次之,在10%左右[5]。本次临床研究中,试验组患者也以输卵管妊娠占比最高,达85.29%,与相关文献报道结论相符。另有研究显示,辅助生育技术后宫角妊娠发生率较自然妊娠率提高,但目前尚不明确发生机制[6]。而本研究由于病例有限,宫角妊娠患者数较少,未予深入研究,有待进一步探讨。
既往输卵管手术史、继发不孕患者及D3期胚胎移植是本研究证实的辅助生育技术后异位妊娠独立危险因素。有研究显示,输卵管因素会对辅助生育技术后异位妊娠发生产生直接影响,既往输卵管手术史患者多有输卵管炎症、输卵管堵塞等病理症状,辅助生育虽然可以将胚胎直接放入子宫腔内,但是移植操作会引起子宫收缩与内膜蠕波动,引起胚胎游走进入输卵管,而输卵管病理症状会引起管壁纤毛上皮功能异常,无法及时将孕卵迁移回宫腔,从而导致孕卵定植输卵管,引起异位妊娠[7]。另有研究显示,较接受辅助生育技术的一般患者而言,既往输卵管手术史患者辅助后异位妊娠发生率增加接近4倍[8]。本文中,继发性不孕患者辅助生育技术后异位妊娠发生率明显增加。国内一项研究数据显示,继发性不孕患者辅助生育后异位妊娠发生率较原发性不孕患者高出2倍以上[9],提示继发性不孕患者辅助生育后更易发生异位妊娠,与本文结论存在一致性。但是目前尚不明确继发性不孕辅助生育后异位妊娠高风险的机制,有研究认为与女性生殖系统病理改变有关。
关于胚胎移植对于辅助生育后异位妊娠的影响,临床存在争议,其中主流观点认为,囊胚期胚胎移植后异位妊娠发生风险要低于卵裂期胚胎移植,主要理论依据在于囊胚体积大,不易游走,而且与子宫内膜的种植窗更为同步,有助于早期定植,从而预防异位妊娠[10]。另有研究显示,与D3期胚胎相比,D5~6囊胚更接近子宫内膜孵出状态,特别是D6期囊胚移植,会明显缩短定植内膜的时间,大大降低孕卵异位定植可能,从而降低疾病发生风险[11]。而D3期胚胎与子宫内膜种植窗一致性相对较低,有研究指出可将其作为辅助生育后异位妊娠独立危险因素[12],与本文结论相符。
综上所述,辅助生育技术后异位妊娠以输卵管妊娠常见,异位妊娠的发生与多因素有关,既往输卵管手术史、继发不孕患者及D3期胚胎移植患者,应警惕辅助生育后异位妊娠,妊娠后加强观察与检查,以早期发现异常,及时有效处理。
