椎底动脉延长症患者MRI影像学表现及出现后循环脑梗死的高危因素分析
2021-05-21乔雨林
乔雨林
武汉亚心总医院神经内科(湖北 武汉 430050)
椎底动脉延长症(vertebrobasilar artery lengthening,VBD)属于临床综合征,是由于椎底动脉迂回曲折、延长,管腔增大引起颅神经、脑干、循环供血功能失衡,由于临床症状无显著特异性,造成误诊及漏诊率较大[1-2]。临床诊断主要采用影像学检查,即多层电子计算机断层扫描(computed tomography,CT)、磁共振成像(magnetic resonance imaging,MRI)等,极大程度上提高了VBD诊断准确率,但对VBD患者发生后循环脑梗死高危因素缺乏确切依据[3-4]。基于此,本研究就我院神经内科收治的100例椎底动脉延长症患者临床资料进行回顾性研究,旨在探讨VBD患者MRI影像学表现及出现后循环脑梗死的高危因素分析。
1 资料与方法
1.1 一般资料选取2013年6月至2018年8月我院神经内科收治的100例VBD患者作为研究对象。100例VBD患者,男性73例,女性27例,年龄38~79岁,平均年龄(61.72±10.82)岁;其中以急性脑梗死入院23例,以头痛、头晕症状入院41例(包括下肢乏力或行动不便23例),以面肌痉挛入院5例,以三叉神经痛入院5例;基础疾病:高血压91例,糖尿病9例,高血脂、贫血病5例。本研究提交我院医学伦理委员会审核并通过。
纳入标准:符合Ubogu[5]确立的VBD诊断标准:基底动脉长度超过29.5mm,横向偏离基底动脉起点至分叉部相互间垂直连线超过10mm;基底动脉长度>23.5mm,或椎动脉偏离椎动颅内入口至基底动脉起始点相互间连线超过10mm;临床资料完整;患者及家属知情并签署知情同意书。
排除标准:患有肝、肾等重要器官严重损伤;患有恶性肿瘤;依从性较差者。
1.2 方法与指标MRI检查:采用GE公司双梯度1.5T磁共振扫描仪,标准头部线圈,头颅MRI成像序列:快速自旋回波序列T 1加权成像(T1WI)(TR/TE,1784ms/21ms),T2加权成像(T2WI)(TR/TE,4200ms/104.7ms),流体衰减反演恢复序列成像(FLAIR)(TR/TE/TI,8502ms/144ms/2100ms),其他:成像视野240mm,层厚6mm,层间距8mm,矩阵256×256。MRA检查参照3D时间飞跃法,参数:TR/TE,20ms/2.3ms,层厚1.04mm;矩阵512×512。脑卒中患者加用横轴位扩散加权成像(DWI),采用SE-EPI序列(TR/TE,4200/72.2ms),成像视野240mm,层厚6mm,层间距8mm,矩阵256×256。
VBD影像数据:经影像归档和通信系统观察MRI、MRA图像,记录MRI,在横轴位T1WI、FLAIR图像上,测量基底动脉最大内径。通过MRA、矢状位、横轴位MRI图像,采用Smoker法[6]评估VBD严重程度,评分标准:(1)高度评分:0分为基底动脉分叉在鞍背平面以下;1分为在鞍背之上到鞍上池平面;2分为在鞍上池到第三脑室底间;3分为在第三脑室以上。(2)位置评分:0分为基底动脉在鞍背正中;1分为在鞍背和斜坡旁正中;2分为在鞍背和斜坡边界;3分为大于鞍背和斜坡边缘。为进一步分析基底动脉位置与高度变化的交互情况,在Smoker评分系统加用基底动脉总评分,即对VBD中基底动脉弯曲、延长的综合评价,为基底动脉高度评分与位置评分之和。
1.3 统计学方法按照T1WI、FLAIR图像判断是否存在椎底动脉血流淤滞;根据MRI图像判断是否存在后循环脑梗死灶,分为阳性组与阴性组,组间基底动脉高度评分、基底动脉位置评分、基底动脉总评分、基底动脉内径各组总体均值比较,采用曼-惠特尼U检验,记P<0.05为差异有统计学意义。各组评分及基底动脉内径以(±s)表示。
2 结 果
2.1 MRI、MRA图像分析100例VBD患者,发现50例患者头颅在T1WI、FLAIR图像显示椎底动脉“亮血管征”,T2WI显示基底动脉信号增强。发现36例患者存在后循环脑梗死,其中桥脑急性梗死9例,小脑大范围急性梗死14例,背侧丘脑后部急性腔隙性梗死13例;后循环供血区多发陈旧性腔梗灶9例。还发现50例患者存在桥脑受压,其程度与基底动脉弯曲及扩张程度相关,1例面肌痉挛与1例三叉神经痛。有68例患者出现大脑白质缺血变性变化,其中41例伴随陈旧或急性脑梗死灶。MRA诊断9例基底动脉梭形动脉瘤形成,50例椎底动脉信号减少,5例基底动脉信号消失,且无阴影。见图1~图3。
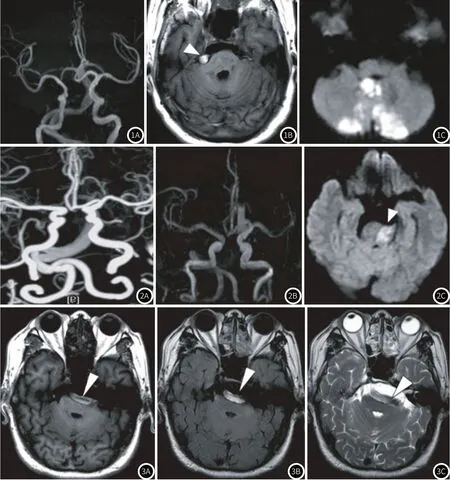
图1 MRI、MRA图像(VBD患者,男,42岁)。1A表示MRA椎底动脉管腔扩张、弯曲延长;1B表示T1WI基底动脉亮血管征(箭头);1C表示DWI图像小脑中线部大范围脑梗死。图2 CAT、MRA、MRI图像(VBD患者,女,50岁)。2A表示CAT椎底动脉显著弯曲延长,基底动脉管腔扩张;2B表示MRA基底动脉信号消失;2C表示DWI图像显示桥脑偏左侧急性梗死灶(箭头)。图3 MRI图像(VBD患者,男,60岁)。3A、3B表示T1WI、FLAIR图像显示基底动脉扩张弯曲,呈现不均匀亮血管征;3C表示T2WI显示基底动脉信号增强(箭头)、桥脑受压显著。
2.2 基底动脉评分、内径与VBD发生椎底动脉“亮血管征”关系100例VBD患者有50例在T1WI、FLAIR图像上显示椎底动脉“亮血管征”,根据Mann-Whitney U检验得到,“亮血管征”两组基底动脉高度评分比较,差异无统计学意义(P>0.05);但阳性组基底动脉位置评分、基底动脉总评分及基底动脉内径高于阴性组,差异具有统计学意义(P<0.05),见表1。
2.3 基底动脉评分、内径与VBD发生椎底动脉后循环脑梗死关系经MRI检查发现,100例VBD患者有36例存在急性或陈旧性后循环脑梗死灶,64例患者未发现,后循环脑梗死阴性组与阳性组基底动脉高度评分、基底动脉内径比较,无显著差异(P>0.05);但阳性组基底动脉位置评分、基底动脉总评分高于对照组,具有显著差异(P<0.05),见表2。
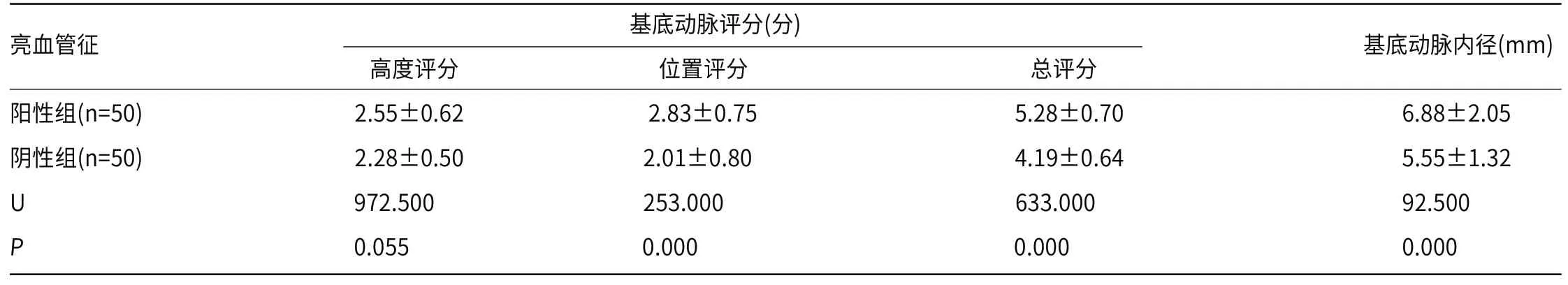
表1 基底动脉评分、内径与VBD发生椎底动脉“亮血管征”关系(x-±s)
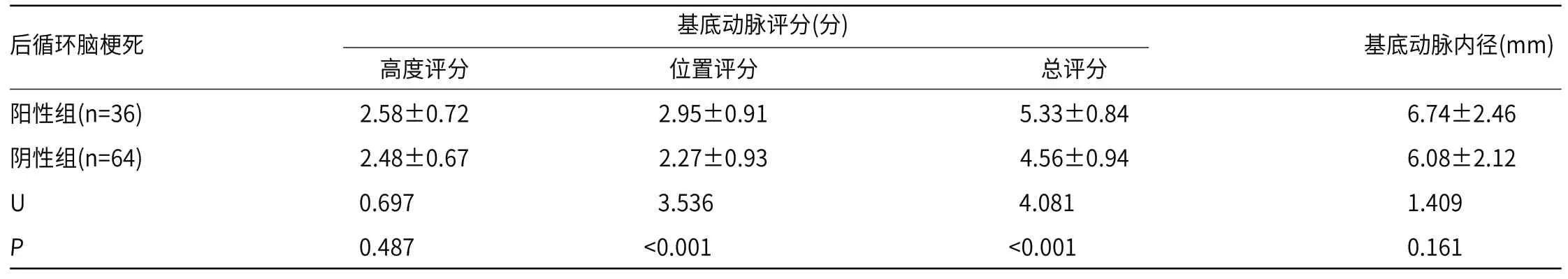
表2 基底动脉评分、内径与VBD发生椎底动脉后循环脑梗死关系(x-±s)
3 讨 论
VBD临床诊断主要根据影像学进行判断,主要表现为椎底动脉走向弯曲且延长,同时伴有管腔扩张[7]。MRA检查具有无创、无对比剂可清楚显示血管形态及血流状态,结合MRI图像对颅神经、脑干受压能够清晰显示,但对管壁钙化斑块无影响,极易受到伪影影响[8-9]。VBD主要发生在中年男性群体中,存在显著性别倾向,本研究中男性73列,远高于女性。有研究表示,VBD发病与先天性因素有关,即动脉内弹力层、平滑肌层薄弱或缺失等,VBD形成会受到后天形成的高血压、动脉粥样硬化、血管舒缩功能失衡等因素影响[10]。本研究发现,多数患者存在高血压,少部分患者存在高血脂、糖尿病等疾病,提示动脉内弹力层、平滑肌层薄弱是发生VBD的先天性因素,高血压、动脉粥样硬化是发生VBD重要因素,先天性管壁薄弱椎底动脉受到高血压影响会扩大管腔,导致走向弯曲。
VBD临床症状以脑卒中、脑干和颅神经受压的临床症状为主,常见为VBD导致脑卒中发生、后循环供血区出现梗塞或缺血[11]。既往研究证实,VBD是发生脑梗死独立危险因素。本研究MRI发现,100例VBD患者有50例患者存在椎底动脉血流淤滞,36例患者存在后循环脑梗死,提示与上述研究一致。椎底动脉血流淤滞在MRI检查在T1WI、FLAIR图像呈“亮血管征”,MRA显示椎底动脉由于流入增强效应减少,造成椎底动脉血流信号逐渐减少或消失;椎底动脉血流淤滞影响后循环脑组织缺血或脑梗死,同时脑梗死影响畸形动脉内血流及形成微栓子[12-14]。VBD受脑干和颅神经受压导致听力减退、三叉神经痛等,MRI横断面图像可观察脑干受压程度,其中桥脑受压频率最高,其次为延髓;颅神经成像技术对面听神经、三叉神经受压责任血管、颅神经受压程度能够明确显示,有助于为术前评估及手术方法提供依据[15-17]。本研究结果显示,有68例患者出现大脑白质缺血变性变化,其中41例伴随陈旧或急性脑梗死灶,说明中老年人群伴有心血管等基础疾病,在诊治全身性动脉硬化、心脑血管病应纳入VBD。有研究表示,基底动脉环发育不良会影响后循环脑梗死,后交通动脉发育状态直接影响后循环侧支血供丰富程度[18]。另有研究表示,高基底动脉分叉是VBD患者发生后循环梗死的危险因素[19-20]。本研究通过对VBD患者椎底动脉血流淤滞、后循环梗死关系进行分析得到:“亮血管征”阳性组基底动脉位置评分、基底动脉总评分及基底动脉内径高于阴性组;后循环脑梗死阳性组基底动脉位置评分、基底动脉总评分明显高于对照组,提示基底动脉位置变化造成VBD患者发生后循环脑梗死。
综上所述,椎底动脉血流淤滞可能是发生后循环脑梗塞的重要原因,VBD患者基底动脉位置偏移与后循环脑梗死显著相关。
