有创-无创序贯通气联合肠内营养治疗ICU 危重患者呼吸衰竭的效果分析
2021-05-19赵建军
赵建军
(哈密红星医院 新疆 哈密 839000)
近观几年以来,有创-无创序贯通气引起人们的关注,序贯通气可概述为急性呼吸衰竭患者行有创通气后,在达到“肺部感染控制窗”(PIC 窗)后即撤离有创通气,继之以无创通气,进而有创通气时间就会减少,同时和有创通气相关的并发症就随之减少[1]。通过本文探究,采用有创-无创序贯通气联合肠内营养治疗ICU 危重患者因不同疾病引起的呼吸衰竭的临床效果,报道如下。
1.资料与方法
1.1 一般资料
将2014 年1 月—2018 年1 月我院ICU 收治各种重症患者致呼吸衰竭的78 例患者为研究对象,所有患者均有高血压、糖尿病、贫血、低蛋白血症、心力衰竭等基础疾病。其中18例为慢性阻塞性肺疾病急性发作(AECOPD),15 例为重症肺炎,11 例为急性肺水肿,34 例急性呼吸窘迫综合症(ARDS)。随机将78例患者分为两组。观察组37例,男性20 例,女性17 例,平均年龄(71.52±1.5)岁;对照组41例,男性23例,女性18例,平均年龄(72.32±1.7)岁。两组一般资料比较差异无统计学意义(P >0.05),具有可比性。本院伦理委员会对本研究均已批准,并征得患者家属同意。
1.2 方法
所有病例均行气管插管通气治疗,24 ~48 h 后行肠内营养治疗,上机之初,在采用插管上呼吸机的同时,要采用间歇强制通气+压力支持通气(SIMV+PSV)同步进行,观察患者的通气情况,分析血气分析情况和耐受情况调整吸入氧浓度(FiO2),SMIV 潮气量、呼吸频率和PSV 水平,依据患者的病情和通气功能好转情况,使SMIV 频率和PSV 水平逐渐降低,SMIV 频率至10 ~12 次/min 为止,PSV 水平至10 ~12 cmH2O 后不再下调,同时尽早控制原发病或去除诱因,积极控制炎症反应,器官功能支持治疗,实施限制性液体管理策略,纠正水电解质紊乱等。观察组是在PIC 窗出现后,再采用经口鼻面罩行NPPV 通气,选择IPAP 模式,依据患者的病情调整通气参数,呼吸频率10 ~20 次/min,IPAP 为12 ~20 cmH2O,EPAP 为5 ~10 cmH2O,氧浓度30%~40%,直至病情稳定或停用NPPV。
1.3 观察指标
血气指标:pH 值、PaO2mmHg、PaCO2mmHg;临床指标:有创通气时间;总机械通气时间;VAP 发生率;病死率;重新插管率。
1.4 统计学方法
采用SPSS 22.0 统计软件进行数据处理。正态分布且方差齐的计量资料采用均数±标准差(± s)表示,组间比较采用t 检验,计数资料用频数和百分比(%)表示,组间比较采用χ2检验。P <0.05 为差异有统计学意义。
2.结果
2.1 两组患者通气策略后的临床指标比较
37 例观察组的有创通气时间、总机械通气时间短于对照组,差异有统计学意义(P <0.05)。VAP 发生率、重新插管率、院内病死率与对照组比较差异无统计学意义(P >0.05),见表1。

表1 两组患者通气策略后的临床指标比较
2.2 两组通气方法对不同疾病的疗效比较
37 例观察组的AECOPD 存活率、重症肺炎死亡率、ARDS 死亡率优于对照组,差异有统计学意义(P <0.05),见表2。

表2 两组通气方法对不同疾病的疗效(例)
2.3 两组通气方法后不同疾病血气指标比较
观察组的血气指标改善情况优于对照组,差异有统计学意义(P <0.05),见表3。
表3 两组通气方法治疗不同疾病的血气指标比较(± s)
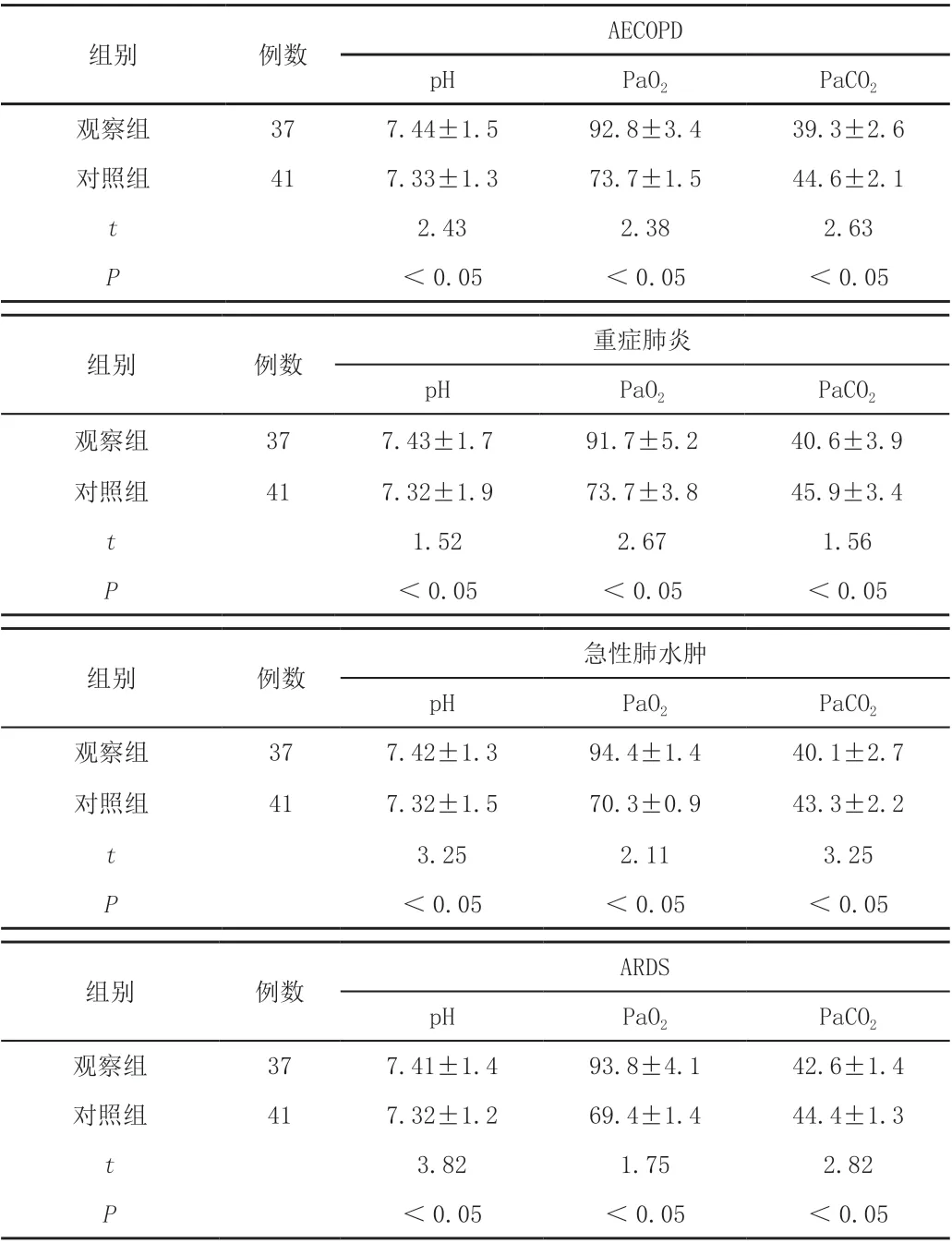
表3 两组通气方法治疗不同疾病的血气指标比较(± s)
组别 例数 AECOPD pH PaO2 PaCO2观察组 37 7.44±1.5 92.8±3.4 39.3±2.6对照组 41 7.33±1.3 73.7±1.5 44.6±2.1 t 2.43 2.38 2.63 P<0.05 <0.05 <0.05重症肺炎pH PaO2 PaCO2观察组 37 7.43±1.7 91.7±5.2 40.6±3.9对照组 41 7.32±1.9 73.7±3.8 45.9±3.4 t 1.52 2.67 1.56 P<0.05 <0.05 <0.05组别 例数组别 例数 急性肺水肿pH PaO2 PaCO2观察组 37 7.42±1.3 94.4±1.4 40.1±2.7对照组 41 7.32±1.5 70.3±0.9 43.3±2.2 t 3.25 2.11 3.25 P<0.05 <0.05 <0.05 ARDS pH PaO2 PaCO2观察组 37 7.41±1.4 93.8±4.1 42.6±1.4对照组 41 7.32±1.2 69.4±1.4 44.4±1.3 t 3.82 1.75 2.82 P<0.05 <0.05 <0.05组别 例数
3.讨论
有创-无创序贯通气的临床策略,其策略主要为:急性呼吸衰竭行有创通气后在未达到拔管撤离标准之间即撤离有创通气,继之以无创通气,从而减少有创通气时间及其并发症[2],延长症候,如气道损伤、呼吸机依赖、呼吸机相关肺炎,使病情反复,上机时间延长和撤机困难等。无创正压通气(NPPV)广泛用于多种病因引起呼吸衰竭,如COPD 急性加重、重症肺炎、ARDS、急性肺水肿等,通常需要借助机械通气来维持呼吸[3],低氧血症和CO2潴留能够得到有效改善,达到传统药物疗效,或者超越其他疗法的疗效,也可以应用于抢救其他疾病的治疗,比如说急性肺水肿及辅助有创通气的脱机疗效肯定[4-5]。NPPV 的特点之一是无创通气,基于此,需机械通气的患者应用时机得以提前,患者一旦出现RR 增快状况,即使SPO2可勉强维持也应尽早实施NPPV,从而实现降低患者呼吸作功及氧的消耗,同时又增加了氧供,保证氧供平衡,又缓解炎症反应,全身器官功能得到改善的同时,更好的阻止多脏器功能障碍综合征(MODS)的发生[6]。
近几年以来临床营养支持治疗技术发展速度之快,以作为重症患者综合治疗策略中必不可少的重要部分。危重症患者机械通气时,患者营养不良现象很严重,此时机体处于严重的应激状态,分解代谢加速,呼吸肌作功也随之增强,增加了30%~50%的能量需求,营养不良发生率甚至高达70%左右,肠内营养支持可进一步促进营养摄入,减少呼吸肌辅助通气概率,有利于重症呼吸衰竭患者康复,促进呼吸功能的恢复。
综上所述,有创-无创序贯通气联合肠内营养治疗ICU 危重患者因不同疾病引起的呼吸衰竭,有创通气时间及总机械通气时间缩短,AECOPD 存活率高,重症肺炎和ARDS 病死率低,血气分析指标明显改善,临床效果明显。
