孕妇外周血NKT细胞水平与妊娠期肝内胆汁淤积症发病及病情关系
2021-05-17徐红娟卞晓云陈晓熹王宏星徐爱萍邵雪峰
徐红娟 卞晓云 陈晓熹 王宏星 徐爱萍 黄 琳 邵雪峰
南通大学附属妇幼保健院(226000)
妊娠期肝内胆汁淤积症(ICP)是妊娠中晚期孕妇特有并发症,发病率0.1%~15.6%[1]。临床以总胆汁酸(TBA)升高为特征,易导致患者凝血功能异常,出现产后出血,也可引起胎儿窘迫、胎粪污染、早产、新生儿颅内出血等,导致围产儿病死率增加[2]。ICP发生为雌孕激素、免疫因素、家庭遗传因素等共同作用结果,近年关于免疫机制受到关注,主要与妊娠期间机体可涉及抗原、效应细胞和细胞因子等参与的独特型免疫网络调节有关[3]。目前公认的免疫细胞群体主要包括辅助性T细胞(Th细胞),大量研究已证实Th1/Th2平衡发生偏移与ICP发生相关[4-5]。但Th1/Th2预测ICP仍存在敏感性低、特异性不高等问题。自然杀伤T(NKT)细胞活化后可分泌大量Th1型细胞因子。关于NKT细胞与乙丙型病毒性肝炎、自身免疫性肝病、肝硬化、肝癌发生多有文献报道[6-8]。在正常及病理性妊娠中也扮演着重要角色[9]。ICP为妊娠期特殊类型的肝损害,与NKT细胞相关性鲜有报道。本研究主要观察ICP患者外周血单个核细胞(PBMC)中NKT细胞比例,初步探讨NKT细胞与ICP发生的关系,为ICP发病机制及改善妊娠结局提供新思路。
1 资料与方法
1.1 一般资料
经医院伦理委员会讨论并批准后,选择2016年3月1日-2018年3月1日本院确诊的ICP患者(ICP患者组),同期孕周相当的健康产前检查孕妇(健康孕妇组),所有受试者均对本研究知情并自愿入组。入选标准:①参照相关标准确诊为ICP[10];②未服用影响肝功能药物及保健品;③未服用治疗肝功能异常及胆汁酸分泌及代谢药物;④愿意遵循本研究要求进行相应病史了解及相关诊疗工作实施;⑤研究记录完整;⑥单胎妊娠且生殖道、胎儿均无畸形者。剔除标准:①合并病毒性、肝吸虫性、药物性肝炎及自身免疫性慢性活动性肝病;②皮肤疾病引起的皮肤瘙痒;③胆胰疾病引起的总胆汁酸升高;④合并ICP以外或对不良妊娠结局有影响的内外科疾病;⑤精神病;⑥研究过程中发生严重合并症需行其他治疗或生命体征极其不稳定。
1.2 研究方法
收集所有ICP患者基线资料,包括年龄、饮食习惯、家族史、产次、确诊本病时间、治疗用药情况;OLYMPUS全自动生化分析仪检测肝功能、甘胆酸;参照ICP分度标准[10],根据患者基线资料和实验室指标将ICP患者分为轻度ICP组和重度ICP组,分别检测外周血PBMC中NKT细胞比例,分析NKT细胞含量与ICP发生发展相关性。
1.3 NKT细胞含量测定
取孕妇空腹静脉血抗凝,2 h内采用葡萄糖-泛影葡胺密梯度离心法分离血中PBMC进行培养; 2只试管分别标记为测定管和对照管,测定管中分别加入FITC-CD3抗体、PE-Cy7-CD16+CD56抗体各20 μl和全血50 μl混匀,对照管中分别加入IgG1-FITC/IgG1-PE 20μL和全血50 μl混匀,4℃避光孵育0.5 h,PBS漂洗;采用美国贝克曼库尔特CytoFLEX LX流式细胞仪检测,操作严格按试剂盒说明书执行,DFLEX软件系统上获取以FSC和SSC为坐标的散点图,选定以CD3+CD16+CD56+的细胞为NKT细胞,每毫升NKT细胞百分率为所得值乘以血球计数仪测得的外周血淋巴细胞绝对值。
1.4 细胞培养试验
取上述培养好的PBMC细胞悬液,纯化后放入含10%胎牛血清的培养基培养并计数,空白为200 μl PBMC悬液,正常为180 μl PBMC悬液+20 μl 正常血清,ICP为180 μl PBMC悬液+20 μl ICP患者血清,PHA为100 μl PBMC悬液+100 μl 植物血凝素(PHA)(北京索莱宝科技有限公司),置入37℃ 5% CO2孵箱中培养52 h;按照上述流式细胞仪检测方式检测血中PBMC在不同刺激物作用下NKT细胞含量。
1.5 统计学方法
2 结果
2.1 一般情况
ICP患者组52例,年龄(26.4±2.8)岁(25~38岁),孕周(29.6±3.1)周;健康孕妇组52例,年龄(26.5±2.8)岁(26~39岁),孕周(29.8±3.1)周。两组年龄及孕周无差异(P>0.05)。
2.2 外周血PBMC中NKT细胞含量
ICP患者组外周血PBMC中NKT细胞含量(44.78±3.62)%高于健康孕妇组(32.65±3.47)%(t=17.444,P<0.001)。
2.3 健康孕妇组外周血PBMC不同刺激物培养后NKT细胞含量
NKT细胞含量,不同刺激物正常与空白比较无差异(P>0.05),PHA、ICP、正常依次降低(P<0.05)。见表1。
2.4 ICP患者组孕妇外周血PBMC在不同刺激物培养后NKT细胞含量
NKT细胞含量,不同刺激物正常与空白比较无差异(P>0.05),PHA、ICP、正常依次降低(P<0.05)。见表2。
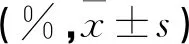
表1 健康孕妇组外周血PBMC不同刺激物培养后NKT细胞含量
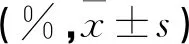
表2 ICP患者组外周血PBMC在不同刺激物培养后NKT细胞含量
2.5 不同病情ICP患者外周血PBMC中NKT细胞含量
ICP患者组中,轻度28例,重度24例。重度ICP孕妇外周血PBMC中NKT细胞含量(46.88±3.74)%,高于轻度ICP孕妇(43.96±3.68)%(t=2.831,P=0.007)。外周血PBMC中NKT细胞含量与ICP病情严重程度呈正相关关系(P<0.05,图1)。
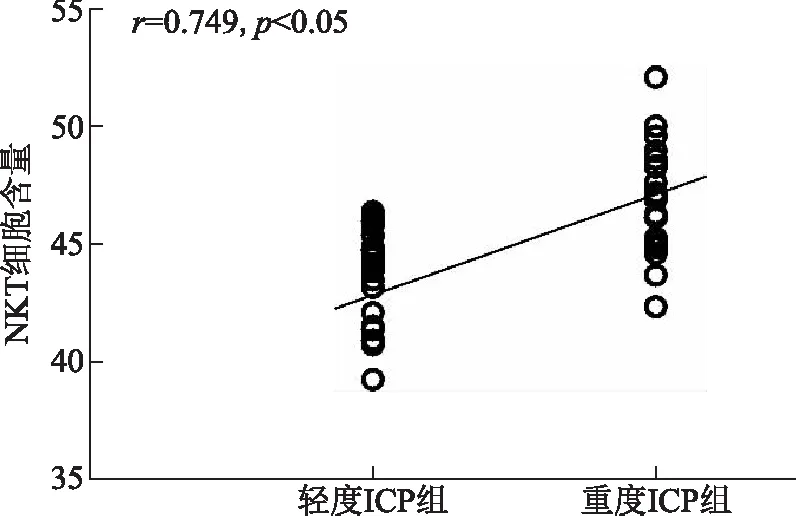
图1 NKT细胞含量与ICP病情严重程度相关性
3 讨论
正常妊娠过程中,母体自身免疫调节系统保持动态平衡,有效制约母体对胎儿排斥反应。而当机体免疫系统功能紊乱,可导致病理性妊娠发生,其中ICP为危害产妇及围产儿生命的重大因素[11]。妊娠期由于肝脏负荷加重及其他多种因素参与,可出现不同程度肝功能受损。目前认为ICP发生机制主要为免疫功能受损,其中T细胞及其亚群是构成机体免疫防御系统重要因素和主要免疫细胞群体[12]。本文考虑免疫功能相关指标可成为预测ICP发生发展的敏感性标志物,参考多篇文献和国内外报道,选择研究ICP孕妇外周血PBMC中NKT细胞水平,因既往对NKT细胞比例与ICP关系未有明确报道。NKT细胞主要存在于外周血PBMC中,占0.001~3.00%[13],肝脏和网膜中的分别为1%、10%,既往多用于构建肝脏疾病预测模型。
相关研究显示通常人类NKT细胞被认为来源于胸腺,分布于肝脏、外周淋巴器官和外周血中,被认定为表型和功能与T、B细胞不同的第4类淋巴细胞。小鼠模型试验显示,NKT细胞可作用于几乎所有免疫细胞,包括自然杀伤细胞(NK)、树突状细胞(DC)、T细胞及B细胞等,影响整个免疫网络系统,成为连接先天免疫和获得性免疫系统的桥梁[14]。Yu等[15]研究发现,ICP患者蜕膜中NKT细胞多于正常妊娠妇女,而NKT细胞可诱导Th1型细胞因子分泌增多,提示NKT细胞可能参与了ICP发生过程。本文结果显示,ICP患者组NKT细胞比例增加。对正常孕妇组和ICP患者组孕妇外周血PBMC细胞进一步细胞培养,分别设置空白组、正常组、ICP组和PHA组,研究ICP患者血清对NKT细胞的影响。结果显示,加入正常孕妇血清组NKT细胞含量与空白组无差异,加入ICP患者血清组NKT细胞含量多于正常组,加入PHA刺激后NKT细胞含量显著多于空白组,提示NKT细胞具有增殖活性, NKT参与了ICP的发生。相关研究显示NKT细胞参与肝脏炎症、纤维化、肝癌一系列变化,且随着肝脏疾病病情加重细胞比例增加。考虑主要与其兼具NK细胞和T细胞双重功效有关,作为特殊类型的免疫细胞在机体免疫机制反映上有更高敏感性和特异性。进一步分析发现,重度ICP孕妇NKT细胞比例高于轻度ICP,且NKT细胞水平ICP疾病有正相关性,提示随着疾病进展,NKT细胞水平上调。分析其作用机制:NKT细胞作用于Th1和Th2细胞,促进胎盘滋养层细胞凋亡,影响母体正常肝脏功能,导致疾病发生; Wood等[16]认为,NKT细胞可影响胎盘滋养层细胞增殖,抑制蜕膜和羊膜生成,肝脏功能受损,且随着滋养层细胞的减少肝脏损伤程度加重。
综上所述,孕妇外周血NKT细胞比例与ICP发生及病情进展密切相关,可为ICP发病机制及改善其妊娠结局提供新思路。但由于本研究样本量少、时间短,对结果可能有一定影响。未来应继续设计更为严谨的大样本随机对照研究以进一步明确相关机制。
