稳糖汤联合西医常规方案治疗2型糖尿病脾肾阳虚证的有效性和安全性分析
2021-05-17郑才友刘冠军
郑才友,刘冠军
山东省临朐县中医院药剂科,山东临朐262600
糖尿病是临床常见的慢性疾病之一,其中90%以上为2型糖尿病,以胰岛素分泌下降或胰岛素敏感性降低为主,极易导致血糖水平升高[1]。中医将该病归为“消渴病”等范畴,指出消渴病以多饮、多食、乏力、消瘦等为主要表现,部分伴有腰酸膝冷、尿甜味、大便腹泻等症状[2]。对2型糖尿病脾肾阳虚证而言,患者有肾阳气亏损,虚汗内生,久而久之造成水肿或腰腹冷痛等虚寒证。随着中医治疗逐渐深入,近期有报道提出稳糖汤治疗2型糖尿病脾肾阳虚证,认为有不错的效果,而稳糖汤有健脾益肾、益气养阴的功效,在治疗脾肾阳虚证时,可根据各期不同病机辨证论治[3]。为进一步探究2型糖尿病脾肾阳虚证应用稳糖汤与西医常规方案联合治疗的有效性及安全性,该院就2018年1月—2020年6月收治的2型糖尿病脾肾阳虚证患者88例实施研究,现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的2型糖尿病脾肾阳虚证患者88例进行研究,以入组先后顺序分为两组,每组44例。纳入标准:①临床资料完整;②经临床表现、症状、实验室检查等确诊满足2型糖尿病诊断标准,且符合脾肾阳虚证标准(以下主症2个与次症2个即可):主症有夜尿频、膝冷腰酸;大便溏泄或浮肿;小便不利或清长。次症有失眠心悸;口渴喜饮;懒言少气;大便干结;多食易饥;腰膝酸软;脉沉细、白腻苔、舌胖大且淡等[4];③自愿配合研究且签署知情同意书;④空腹血糖7.0~10.8 mmol/L、餐后2 h血糖10~13.1 mmol/L。排除标准:①依从性差;②严重心肝肾病变;③恶性肿瘤;④精神疾病或意识障碍;⑤该研究药物过敏体质;⑥怀孕期间或哺乳期女性。该研究经该院医学伦理委员会批准。对照组男25例、女19例;年龄45~80岁,平均(58.47±4.65)岁;病程2~18年,平均(8.45±2.31)年。观察组男27例、女17例;年龄45~78岁,平均(58.62±4.32)岁;病程2~17年,平均(8.14±2.56)年。两组性别、年龄、病程等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 对照组予以常规西医方案治疗,严格控制患者的饮食,加强糖尿病健康教育,指导患者适当运动锻炼,严格按照医嘱服用降糖药物,如口服二甲双胍缓释片等。连续治疗4个月为1个疗程,治疗1个疗程。
1.2.2 观察组 观察组除采用常规西医方案联合自拟稳糖汤治疗,方药组成包括:覆盆子、山茱萸、枸杞子、淮山药各25 g,炒白术、麦冬、干姜、炙甘草各15 g,制附子、肉桂各5 g,生地黄40 g,泽泻10 g。同时辨证加减药物治疗,若偏肾阴虚,去掉肉桂与制附子,加黄柏10 g、知母10 g;若偏肾阳虚,加鹿角霜10 g、菟丝子30 g、仙茅25 g。采取水煎煮服用,取汁400 mL,2次/d,早晚分服1次。连续治疗4个月为1个疗程,治疗1个疗程。
1.3 观察指标
比较两组疗效、不良反应及治疗前后血糖指标、血液流变学指标。
1.4 评价标准
①疗效标准:治疗后血糖指标恢复正常,临床症状与体征明显改善,中医证候积分降幅≥70%为显效;治疗后血糖指标有所改善,临床症状与体征有所缓解,中医证候积分降幅≥20%为有效;治疗后血糖指标、临床症状与体征、中医证候积分无明显改善,或恶化为无效。总有效率=有效率+显效率。②血糖指标:利用三诺快速血糖仪监测患者的空腹血糖与餐后2 h血糖及糖化血红蛋白指标,在治疗前与治疗后各自测量与记录1次。③血液流变学指标:利用血液流变仪测定血液流变学指标,包括全血黏度低切、全血黏度高切、血浆黏度,在治疗前与治疗后各自测量与记录1次[5]。
1.5 统计方法
采用SPSS 22.0统计学软件分析数据,计量资料用均数±标准差(±s)表示,组间比较采用t检验;计数资料采用率(%)表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效对比
观察组总有效率更高,与对照组比较差异有统计学意义(P<0.05)。见表1。
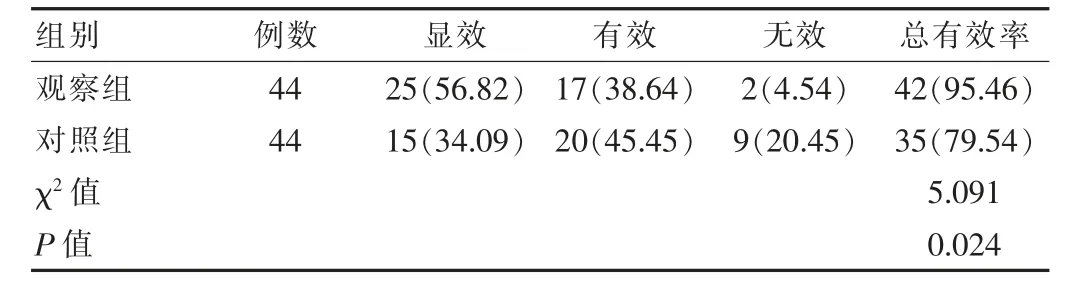
表1 两组临床疗效比较[n(%)]
2.2 两组治疗前后血糖指标对比
治疗前,两组空腹血糖、餐后2 h血糖、糖化血红蛋白对比差异无统计学意义(P>0.05),治疗后观察组均低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组治疗前后血糖指标对比(±s)
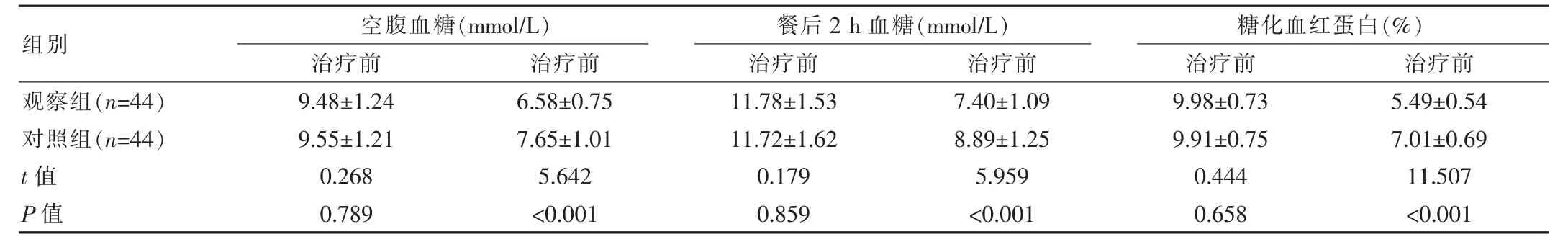
表2 两组治疗前后血糖指标对比(±s)
组别空腹血糖(mmol/L)治疗前 治疗前餐后2 h血糖(mmol/L)治疗前 治疗前糖化血红蛋白(%)治疗前 治疗前观察组(n=44)对照组(n=44)t值P值9.48±1.24 9.55±1.21 0.268 0.789 6.58±0.75 7.65±1.01 5.642<0.001 11.78±1.53 11.72±1.62 0.179 0.859 7.40±1.09 8.89±1.25 5.959<0.001 9.98±0.73 9.91±0.75 0.444 0.658 5.49±0.54 7.01±0.69 11.507<0.001
2.3 两组治疗前后血液流变学指标对比
治疗前两组全血黏度低切、全血黏度高切、血浆黏度对比差异无统计学意义(P>0.05),治疗后观察组明显对于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组治疗前后血液流变学指标对比[(±s),mPa·s]
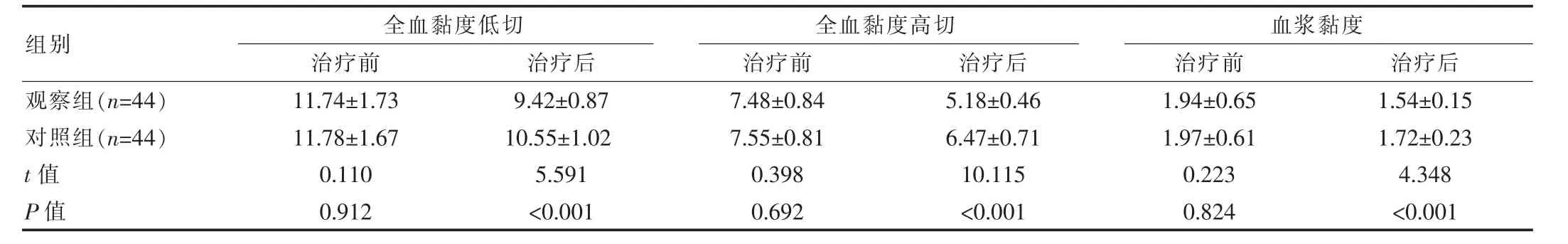
表3 两组治疗前后血液流变学指标对比[(±s),mPa·s]
组别全血黏度低切治疗前 治疗后全血黏度高切治疗前 治疗后血浆黏度治疗前 治疗后观察组(n=44)对照组(n=44)t值P值11.74±1.73 11.78±1.67 0.110 0.912 9.42±0.87 10.55±1.02 5.591<0.001 7.48±0.84 7.55±0.81 0.398 0.692 5.18±0.46 6.47±0.71 10.115<0.001 1.94±0.65 1.97±0.61 0.223 0.824 1.54±0.15 1.72±0.23 4.348<0.001
2.4 两组不良反应对比
两组患者治疗期间均无严重不良反应发生,组间不良反应率对比差异无统计学意义(P>0.05)。
3 讨论
糖尿病在近年发病率不断升高,因其作为中老年人常见疾病,我国近几年老龄化加剧,一定程度上导致该病发生率居高不下[6]。此外,随着近几年饮食结构改变、暴饮暴食增多,以及生活不规律等,导致糖尿病发病年龄逐渐年轻化,严重影响了患者的生活与工作,需引起重视[7]。2型糖尿病有许多患病因素,比如遗传因素、环境因素、年龄因素、生活方式等,部分2型糖尿病以胰岛素抵抗为主要表现,多肥胖,因胰岛素抵抗,导致其敏感度下降,血液中胰岛素增高才能对胰岛素抵抗进行补偿,但对于胰岛素患者而言,高血糖水平下,胰岛素分泌明显不足[8]。2型糖尿病早期症状并不典型,少数患者有轻微口渴、乏力等表现,多数在疾病确诊时表现出大血管或微血管并发症,严重影响其身心健康。中医将该病归为消渴病范畴,多为脾肾阳虚证,指的是脾肾阳气亏虚,内生虚寒,表现出腰腹冷痛、久泻久痢、水肿等[9]。中医认为肾归先天之本,脾归后天之本,二者之间互相资生与影响,提出治疗以利水化气、脾肾温补为主,而该院选择自拟汤药稳糖汤治疗,取得不错的效果[10]。
该次就该院收治的88例2型糖尿病脾肾阳虚证进行分组研究,对照组用常规西医方案治疗,观察组则加用稳糖汤联合治疗,结果显示观察组总有效率高于对照组(P<0.05),可见联合治疗能进一步增强疗效;两组不良反应率对比差异无统计学意义(P>0.05);治疗前两组空腹血糖、餐后2 h血糖、糖化血红蛋白对比差异无统计学意义(P>0.05),治疗后观察组均低于对照组(P<0.05)。可以看出联合治疗可进一步改善血糖指标;治疗前两组全血黏度低切、全血黏度高切、血浆黏度对比差异无统计学意义(P>0.05),治疗后观察组明显低于对照组(P<0.05),可以看出联合治疗可更好地改善患者的血液流变学指标。常规西医方案治疗糖尿病已有多年历史,但对于2型糖尿病脾肾阳虚证,单纯西医方案治疗疗效并不理想,配合中医自拟汤药稳糖汤治疗,方药中有多味中药成分,如山茱萸、枸杞子、淮山药、炒白术、麦冬、干姜、炙甘草、制附子、肉桂、生地黄、泽泻,同时辨证加减药物治疗,若偏肾阴虚,去掉肉桂与制附子,加黄柏、知母;若偏肾阳虚,加鹿角霜、菟丝子、仙茅。诸药合用可共奏益气滋阴与阴中求阳的功效,同时兼具温补益气的作用,对患者的脾胃功能有良好的调节作用,最终实现滋补肝肾的效果。此外,在同类研究中还证实该药物可调节血脂,达到降血脂的作用,从而对糖尿病高危因素肥胖也有较好的防治效果。
综上所述,2型糖尿病脾肾阳虚证患者应用稳糖汤联合西医常规方案治疗,可提高疗效,改善血糖指标与血液流变学指标,且不会明显增加不良反应,值得应用。
