多层螺旋CT 定量分析在鉴别腭部良恶性占位病变中的价值
2021-05-16蒋璟璇
花 烨,蒋璟璇,2
(1 南通大学附属医院影像科,江苏226001;2 上海交通大学附属第六医院放射科)
腭部解剖结构特殊,病变病理种类繁杂,术前定位定性常需借助影像学检查。腭部占位性病变在临床中并不十分罕见。本文回顾性分析南通大学附属医院2009年7月—2016年9月经病理证实的腭部占位性病变患者42 例影像学资料,探讨多层螺旋CT 定量分析对腭部占位性病变的诊断价值。
1 资料与方法
1.1 一般资料 腭部占位病变患者42 例,经手术及病理证实为良性病变18 例和恶性病变24 例。良性病变组中男性11 例,女性7 例;年龄26~81 岁,平均59.6 岁;鳞状上皮增生8 例、乳头状瘤4 例、肌上皮瘤2 例、多形性腺瘤、血管瘤、血管平滑肌瘤及神经鞘瘤各1 例。恶性病变组中男性15 例,女性9 例;年龄43~82 岁,平均63.9 岁;鳞癌20 例,腺样囊性癌2 例,肌上皮癌2 例。排除纯囊性病变。
1.2 检查方法 采用Siemen Sensation 16 层CT 机及Philips Brilliance 64 层螺旋CT 机,扫描层厚1 mm。42 例中27 例行增强检查,高压注射器于肘静脉注入对比剂碘海醇(300 mgI/mL)100 mL,速率300 mgI/mL。所有患者行轴位扫描,扫描范围从听眦线平面至舌骨平面,怀疑恶性病变者扫描范围扩大至锁骨下,以了解淋巴结转移情况。
1.3 影像图像与数据分析 所有CT 图像由2 名放射科医师共同阅片,意见不同时讨论达成一致。观察测量内容包括:(1)病变部位(硬腭、软腭及其交界处)、形态(类圆形、不规则)、边界(光滑、模糊)、大小、密度及强化。(2)病变大小:测量病变实性部分最大轴面最大径,体积由Philips IntelliSpace Portal 工作站后处理获得。(3)病变密度和强化:测量平扫CT值、增强后CT 值及两者之差ΔCT 值,强化不均时测量强化明显区域。感兴趣区(ROI)置于病灶最大层面,尽量避开坏死、囊变及钙化区,ROI 重复测3 次取平均值。(4)其它征象:邻近骨质虫蚀样破坏、颈部淋巴结转移等。
1.4 统计学处理 采用SPSS 22.0 统计学软件进行数据分析。计量资料以±s表示,两组间比较采用独立样本t 检验,受试者工作特征曲线(ROC)评估诊断效能。计数资料以频数和率表示,组间比较行Fisher 精确检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组病变CT 影像学表现 两组病变部位、轴位最大径及平扫CT 值比较,差异均无统计学意义(P>0.05)。良性病变形态易见(类)圆形,边界多清晰,恶性病变形态多为不规则,边界模糊,两组差异均有统计学意义(P<0.05)。与良性病变比较,恶性病变邻近骨质破坏及颈部淋巴结转移增多,差异均有统计学意义(P<0.001)。恶性病变的体积(P<0.001)、增强CT 值(P<0.05)及ΔCT 值(P<0.05)大于良性病变,差异均有统计学意义。见表1。

表1 腭部良恶性占位病变CT 表现 例(%)
2.2 相关参数诊断效能 病变体积、增强后CT 值及ΔCT 值的ROC 曲线下面积(AUC)分别为0.864、0.801 和0.733(图1)。以体积38.1 cm3作为诊断阈值,其诊断腭部良恶性病变的敏感性为90.9%,特异性为75.1%;以增强后CT 值63.6 Hu 作为诊断阈值,其敏感性为63.6%,特异性为93.7%;以ΔCT 值28.9 Hu 作为诊断阈值,其敏感性为72.7%,特异性为74.9%。
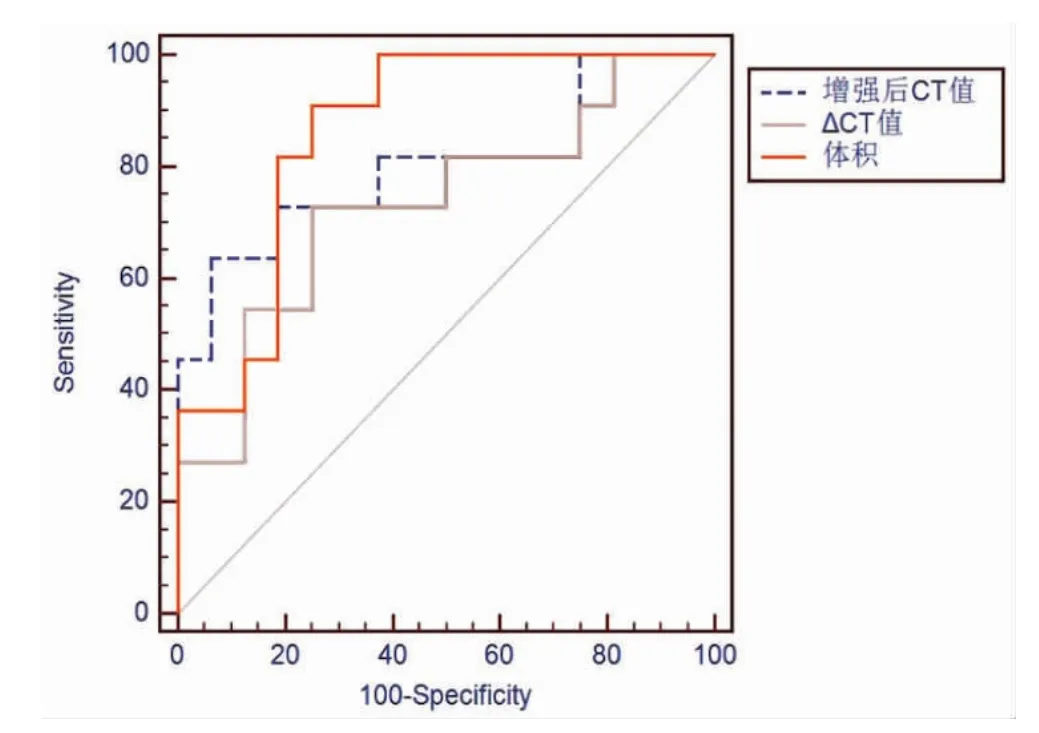
图1 腭部良恶性占位病变CT 定量参数ROC 曲线分析
3 讨论
腭部前三分之二为硬腭,是口腔与鼻腔的分界,由上颌骨腭突和腭骨水平段构成,外部包裹腺体及粘膜上皮。后三分之一为软腭,是口咽与鼻咽的分界,由上皮、肌肉、血管,神经等多种组织构成。由于解剖部位特殊,腭部肿瘤多能早期发现,为了防止肿瘤扩散及出血应尽量避免活检,术前较安全而准确的定位定性诊断仍依靠影像学检查[1]。
3.1 腭部良恶性占位病变部位、形态比较 以往研究认为腭部占位病变的定位主要取决于病变的病理类型,与病变的良恶性无明显关联[2-3]。本研究结果显示,腭部良恶性占位病变的好发部位亦未见明显特异性。腭部恶性占位病变的CT 表现与一般头颈部恶性病变表现相似,为形态不规则的软组织肿块,边界模糊[4]。邻近骨质破坏及颈部淋巴结转移是恶性病变独特的CT 影像表现,而CT 检查较其他影像检查对显示骨质破坏及淋巴结坏死具有明显优势[5-6]。多层螺旋CT 的MPR 图像能在任意方向、任意角度显示病变及周围邻近结构,对确定腭部占位病变的定位、范围、骨质破坏及颈部淋巴结转移有重要价值。
3.2 腭部良恶性占位病变大小比较 本研究结果显示,腭部良性与恶性占位病变轴位最大径差异无统计学意义(P=0.89),但恶性病变体积明显大于良性病变,差异有统计学意义(P<0.001)。说明腭部良性病变趋向于扁平生长,而恶性病变更倾向沿纵轴生长,可沿腭裂或邻近的神经肌肉间隙累及腭大孔、翼腭窝,蔓延破坏硬腭或上齿槽骨侵入上颌窦,甚至进一步侵犯颅内[7]。可能与恶性肿瘤的增殖生长方式及头颈部恶性肿瘤容易沿周围神经“钻孔样生长”有关[8-9]。腭部病变体积的良恶性鉴别诊断效能为0.864,以体积38.1 cm3作为诊断阈值,诊断腭部良恶性病变的敏感性为90.9%,特异性为75.1%。因此,体积测量相较于传统的轴面最大径测量能更好反映病变的生长方式,对评估腭部病变的良恶性有重要意义。多层螺旋CT 的VR 图像可直观立体显示病变大小及生长方式,通过描划病变边缘计算病变体积。
3.3 腭部良恶性占位病变CT 值比较 目前,已有关于利用CT 值判断腮腺、结肠及肾上腺良恶性病变的研究报道[10-12]。本研究结果显示,腭部恶性占位病变在CT 平扫图像中呈稍低或稍高密度,平扫CT值与良性病变的差异无统计学意义(P>0.05),而增强后恶性病变CT 值及ΔCT 值高于良性病变,差异均有统计学意义(P<0.05)。增强后CT 值鉴别诊断效能为0.801,以63.6 Hu 作为鉴别诊断良恶性的阈值,敏感性为63.6%,特异性为93.7%。ΔCT 值的鉴别诊断效能为0.733,以28.9 Hu 作为诊断阈值,敏感性为72.7%,特异性为74.9%。恶性病变的细胞较良性病变密集,CT 值高于良性病变,但腭部病变较多来源于上皮组织,易出现微小坏死而降低CT 值,因而本研究中腭部良性与恶性占位病变平扫CT 值差异无统计学意义(P>0.05)。与良性病变比较,恶性病变生长旺盛,新生血管增多,内皮不完整,血管通透性增高,且恶性程度越高,血管越丰富。增强后CT值及ΔCT 值可量化这一特征,有助于鉴别腭部占位病变的良恶性。
综上所述,多层螺旋CT 可直观、立体显示腭部病变的部位、形态及其与邻近组织的关系等,邻近骨质破坏与颈部淋巴结转移是恶性病变特殊表现。病变体积、增强后CT 值及ΔCT 值能较好突显恶性病变的生物学特性,对腭部占位性病变良恶性的鉴别有重要参考价值。
