舒芬太尼对老年髋关节置换术患者脑氧饱和度及术后 认知功能的影响
2021-05-13何文胜
王 凯,姜 维,陈 亮,何文胜,张 军
(合肥市第二人民医院,合肥 230011)
随着人口老龄化程度的不断提高,老年人的生活质量越来越受到人们的关注。生活质量的一个重要方面是老年患者的术后康复,因为老年相关问题的发生率增加[1]。髋关节置换术是老年人最常见的手术之一,需要全身麻醉[2]。理想的术后苏醒过程是患者麻醉恢复迅速,呼吸稳定,术后疼痛低,拔管期间无严重副作用。这一过程是评价手术麻醉效果的指标之一。另一个重要指标是术后认知功能障碍(postoperative cognitive dysfunction,POCD)的发生率。POCD 是中枢神经系统的常见并发症,发生在麻醉和手术后[3]。舒芬太尼是有效的阿片类药物,在全身麻醉中起到镇痛作用[4]。虽然舒芬太尼在临床上广泛应用,但其用于老年患者全麻后的麻醉恢复时间、恢复质量及围恢复期不良反应发生率等方面尚缺乏明确的研究证据。因此,本研究系统评价了舒芬太尼在老年髋关节置换术患者中的镇痛效果和不良反应,重点观察了手术过程中脑氧饱和度(cerebral oxygen saturation,SctO2)的变化及POCD 的发生率,并与芬太尼进行比较。旨在为舒芬太尼在老年患者中的临床合理应用提供更可靠的医学依据。
1 资料与方法
1.1 一般资料 在2016 年9 月~2020 年2 月期间,88例接受全麻下行髋关节置换手术的65 岁以上患者纳入研究。纳入标准:ASA 分级Ⅰ~Ⅲ级,术前无严重心、肺、肝、肾系统病变,意识功能基本正常。排除标准为:有严重精神障碍或脑血管疾病病史;长期使用神经和精神系统药物(如镇静催眠药和抗抑郁药);严重肝肾功能不全;有长期酗酒史;言语、听力、视力和交流能力严重受损;术前MMSE 评分<23。患者按1:1 的比例随机分为2 组:舒芬太尼组和芬太尼组。
1.2 全麻与镇痛的管理 患者进入手术室后,建立中心静脉或外周静脉输注线路,连续监测心电图、外周血氧饱和度及无创血压,直至手术结束。麻醉诱导采用咪达唑仑(0.04 mg/kg)、舒芬太尼(舒芬太尼组:0.3μg/kg)或芬太尼(芬太尼组:3μg/kg)、顺式阿曲库铵(0.15 mg/kg)、依托咪酯(0.2mg/kg)进行,气管插管后机械通气,呼气末二氧化碳浓度维持在35~40 mmhg。持续输注丙泊酚(4~10 mg/kg·h),间断注射顺式阿曲库铵维持肌肉松弛,间断注射舒芬太尼(舒芬太尼组:0.15~0.3μg/kg·h)或芬太尼(芬太尼组:1~2μg/kg·h)维持镇痛。所有患者术后均采用静脉自控镇痛48 h,静脉自控镇痛阿片类药物为舒芬太尼组:0.15μg/kg 或芬太尼组:10μg/kg,和20 mg 阿扎司琼(总容量100 mL,含0.9%生理盐水,基础速率2 mL/h,静脉推注2 ml,停药时间15 min)。
1.3 监测患者的恢复状态 记录麻醉恢复时间,包括自主呼吸恢复、睁眼、拔管和定向恢复。术后疼痛状态由视觉模拟评分(VAS)确定,评分范围为0~10,评分越高,疼痛越明显。采用Ramsay 镇静量表评价术后不同阶段的镇静水平。
1.4 SctO2测定 在麻醉诱导(T0)、手术开始(T1)、手术开始后30 分钟(T2)、手术开始后1 小时(T3)以及拔管时(T4),采用FORESIGHTTM 血氧仪(美国CASMED公司)测量SctO2。根据每个时间点左右侧SctO2的平均值分析平均SctO2以及最小SctO2和最大SctO2的变化。
1.5 蒙特利尔认知评估(Montreal Cognitive Assessment,MoCA)与POCD 发病率 采用MoCA 对受试者的认知功能进行了评估[5]。MoCA 量表最高分为30 分,由注意力集中、执行功能、记忆、语言、视觉结构功能、抽象思维、计算和定向等8 个认知领域的11 个考察项目组成。两组患者分别于术前1 天、术后1 天和7 天进行评估。认知评定标准:根据所有患者手术前的得分计算MoCA量表上每个项目的标准差(SD)。将每个患者手术前后的评分与每个项目的标准差进行比较。如果得分降低≥2 SD,患者诊断为POCD,并记录POCD 的发生率。
1.6 数据处理 两组间的差异采用t 检验或卡方检验。采用双因素方差分析(ANOVA)和Turkey 检验进行多重比较。如果P< 0.05,则认为差异具有统计学意义。
2 结果
2.1 受试者的人口学特征 芬太尼组受试者中,男性21 例,女性23 例,平均年龄71±5.1 岁,平均体重68.2±3.9 kg,ASA Ⅰ和Ⅱ为13 例、31 例,平均手术时间85.3±11.8 min,平均术中失血量274.4±55.6ml。舒芬太尼组受试者中,男性22 例,女性22 例,平均年龄69±2.1 岁,平均体重69.2±3.4 kg,ASA Ⅰ和Ⅱ为15 例、29 例,平均手术时间88.2±10.9 min,平均术中失血量266.9±63.0mL。没有观察到两组之间的一般人口统计学特征有任何显著差异。
2.2 两组术后恢复情况比较 芬太尼组的麻醉恢复时间(包括呼吸恢复时间、睁眼时间、拔管时间和定向力恢复时间)明显长于舒芬太尼组(P<0.001)(表1)。舒芬太尼组在拔管后5、10、30、60 min 的VAS 评分均显著低于芬太尼组(P<0.001),并且在拔管后5、10min 的Ramsay 评分均显著高于芬太尼组(P<0.001)(表2)。

表1 两组术后恢复情况比较
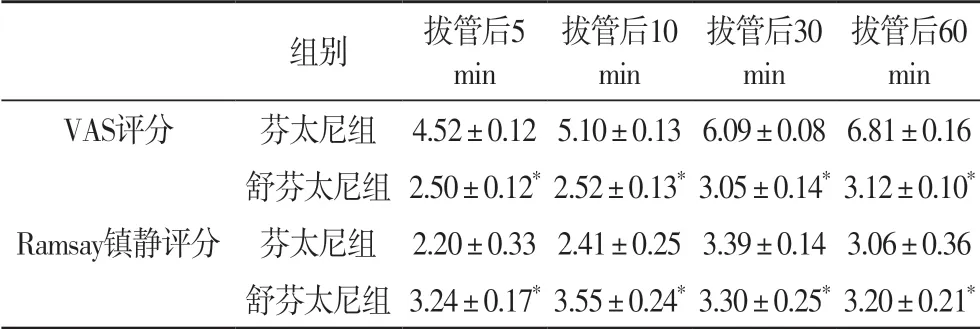
表2 比较两组术后不同阶段VAS评分和Ramsay镇静评分
2.3 两组间SctO2状态比较 两组在每个时间点的SctO2水平没有显著差异。与芬太尼组相比,舒芬太尼组手术期间的平均SctO2(73.9±1.5 vs. 76.1±2.3)和SctO2相对最大降幅(23.0±4.9 vs. 14.2±5.0)均显著降低(P<0.001),而两组最小SctO2没有显著差异(62.0±2.4 vs. 63.8±2.8)(表3)。

表3 不同时间段患者SctO2的变化(%)
2.4 MoCA 评估与POCD 发病率 与术前1 天MoCA得分相比,两组患者术后1 天MoCA 得分均显著降低(P<0.05)。并且舒芬太尼组术后1 天MoCA 评分明显高于芬太尼组(P<0.05)。此外,舒芬太尼组POCD 的发生率明显低于芬太尼组。舒芬太尼组3 例确诊POCD,芬太尼组11 例确诊POCD(P<0.05)。
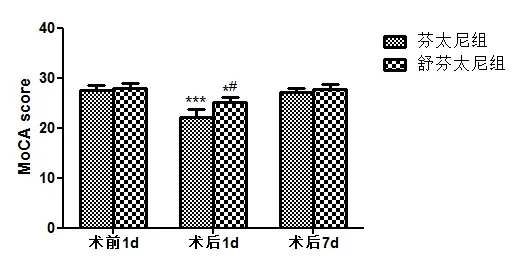
图1 两组不同时间点MoCA评分比较。与术前1天相比,*P< 0.05,***P< 0.05;与芬太尼组相比,#P< 0.05。
3 讨论
以前的研究表明术后早期恢复受术中麻醉剂的影响[6]。康复期延长可能会导致多种不良反应,如神经功能障碍和呼吸系统并发症[7]。因此,确保术后早期麻醉恢复非常重要。本研究比较了芬太尼和舒芬太尼给药后患者的恢复情况,结果表明舒芬太尼显著缩短了恢复时间,包括缩短了呼吸恢复、睁眼、拔管和定向恢复的时间。此外,舒芬太尼在镇痛和镇静方面也有较好的效果。这些结果与先前的一项研究一致,该研究显示舒芬太尼在髋关节置换术患者的镇痛、镇静和恢复方面优于芬太尼[8]。因此,舒芬太尼具有更好的恢复和镇痛作用。
术中SctO2与术后神经功能相关[9]。研究发现,术中SctO2较基线水平减少20%以上与POCD 和脑功能障碍(如脑缺血)的高发病率有关[10]。因此,我们评估了受试者在不同时间点的SctO2,包括麻醉诱导后测量的基线情况和手术的不同阶段。结果显示,在手术开始时,与基线水平相比,手术开始时SctO2水平增加,并且在手术期间SctO2水平逐渐下降。这种先增加后逐渐减少的现象类似于先前对接受髋关节置换术患者的研究[11]。值得注意的是,没有发现芬太尼组和舒芬太尼组在每个时间点的SctO2水平有任何显著差异。然而,进一步分析表明,舒芬太尼组SctO2的相对最大下降幅度明显小于芬太尼组。这一结果与我们发现的舒芬太尼组POCD 发生率明显低于芬太尼组的结论一致。
POCD 与麻醉和手术有关,在老年患者中较为常见[12]。阿片类镇痛药与认知功能呈负相关。服用阿片类镇痛药的慢性疼痛患者在认知功能测试中表现较差,停止服用阿片类镇痛药可显著改善神经认知,包括语言学习和记忆[13]。尽管舒芬太尼和芬太尼都是诱导神经元超极化和抑制神经元兴奋性的强效阿片类激动剂,并且两者具有相似的药效学特性,但研究表明舒芬太尼是一种比芬太尼更强效的阿片类激动剂,并且舒芬太尼恢复得更快[14]。目前,麻醉剂引起认知障碍的机制仍不清楚,研究发现,麻醉对认知的影响与麻醉剂的药代动力学有关,较短的作用时间与较短的POCD 持续时间有关,较长的麻醉持续时间与较长的呼吸抑制有关[15]。这些发现与我们的研究结果一致,即术后1 天芬太尼组POCD 发生率明显高于舒芬太尼组。然而,这种影响是暂时的。术后7 天认知功能无明显差异。
舒芬太尼比芬太尼具有更好的镇痛镇静作用,患者恢复更快,POCD 发生率降低。这些发现表明舒芬太尼可能是首选用于老年患者接受髋关节置换术。
