子痫前期患者血清miR-21、miR-125b的相对表达水平变化及其临床意义*
2021-05-13韩大鹏
袁 媛,韩大鹏,胡 丽
1.上海城建职业学院健康与社会关怀学院,上海 201415;2.上海光华中西医结合医院关节外科,上海 200000;3.上海中医药大学附属曙光医院妇产科,上海 200021
子痫前期是一种常见妊娠并发症,在全球围产期孕妇中其发病率为5%~8%,且呈逐步升高趋势,每年有超过76 000例孕妇和500 000例胎儿因子痫前期死亡[1]。子痫前期发病机制复杂,遗传、环境及心理被认为是其发病过程中的关键因素,随着分子诊断技术及理论的不断发展,微小RNA(miRNA)的表达变化或其调控通路的改变也被认为与子痫前期的发生、进展相关[2]。miRNA是一组内源性非编码单链RNA分子,其长度通常为22个核苷酸,miRNA自身并不编码蛋白质,而是通过与其他基因结合对靶基因进行调控[3]。miRNA可调控细胞分化、增殖、凋亡等过程,在机体代谢稳态、肿瘤发生及免疫等过程中发挥重要作用,恶性肿瘤、心血管疾病、代谢性疾病等中均发现miRNA异常分布,miRNA在这些疾病发生过程中具有调控作用[3-5]。已有研究报道,miRNA在子痫前期患者胎盘组织中呈异常表达[6],但胎盘组织miRNA检测只能在产后进行,并不能预先对该病进行诊断与预判。由于miRNA可以经血液循环进入母体外周血,且在外周循环中高度稳定,使得血清miRNA可能作为无创诊断、监测子痫前期的潜在生物标志物。曾辛等[6]研究发现,miR-21在孕妇胎盘组织高表达可能与重度子痫前期发病相关。本研究主要探讨血清miR-21、miR-125b的相对表达水平变化及联合检测的临床意义,以期为子痫前期无创检测、诊断提供新思路。
1 资料与方法
1.1一般资料 选取2018 年7月至 2019 年10月在上海中医药大学附属曙光医院就诊的子痫前期患者60例,根据《妊娠期高血压疾病诊治指南(2020)》[7]中关于子痫前期的诊断标准,分为轻度子痫前期患者(轻度组,28例)及重度子痫前期患者(重度组,32例)。另选择同期体检健康妊娠孕妇58例作为对照组。所有研究对象既往无高血压、其他心血管疾病、糖尿病及肾脏疾病等慢性疾病史,无乙醇或药物滥用史,无吸毒史,无前置胎盘、胎盘早剥、流产、早产等不良妊娠结局。本研究经上海中医药大学附属曙光医院伦理委员会批准,所有研究对象均签署知情同意书。
1.2方法
1.2.1血压检测 收集3组研究对象的年龄、孕周、孕次、产次等,采用水银血压计(鱼跃医疗)测量所有研究对象的血压,测量前静坐,期间禁饮浓茶、咖啡等,以3次测量结果的平均值作为最终结果。
1.2.2标本收集 每位研究对象在首次入院时采集空腹静脉血2管,每管5 mL,其中一管不添加抗凝剂,静置20 min后,4 ℃、3 000 r/min离心10 min,取血清-80 ℃冻存备用(miRNA检测);另一管采用肝素抗凝,静置10 min后,4 ℃、3 000 r/min离心10 min,取血清-20 ℃保存备用(生化指标检测)。收集研究对象24 h蛋白尿,以二甲苯防腐,取标本5 mL于4 ℃、3 000 r/min离心10 min,取上清液标本-20 ℃保存备用(尿蛋白检测)。
1.2.3生化指标及尿蛋白检测 采用罗氏(上海)Cobas 8000全自动生化分析仪检测24 h尿蛋白水平,日立7600型全自动生化分析仪检测血清肌酐(Scr)、尿素氮(BUN)水平。购买仪器配套成品试剂盒,检测室的室内温度、湿度、操作步骤严格按照试剂盒说明书进行。
1.2.4血清miR-21、miR-125b相对表达水平检测 先进行外周血中总RNA的提取,按照miRNA 提取分离试剂盒操作说明书进行;采用紫外分光光度计检测RNA样品的浓度和纯度,比值在1.8~2.0者可用于后续实验;再将RNA 反转录合成cDNA,参照反转录试剂盒(美国Thermo公司)操作说明书进行;最后进行实时荧光定量PCR(qPCR)扩增,严格按照GoTaqR qPCR Master Mix试剂盒操作说明书进行,每个样品设置 3 个平行重复,内参为管家基因U6。实验结束后记录Ct值,使用 2-ΔΔCt公式对miRNA进行定量,计算血清miR-21、miR-125b的相对表达水平。qPCR检测引物序列如下,miR-21上游引物:5′-TCG GCG GTA GCT TAT CAG ACT GA-3′;miR-21下游引物:5′-ATC CAG TGC AGG GTC CGA GG-3′。miR-125b上游引物:5′-TCC CTG AGA CCC TAA CTT GT-3′;miR-125b下游引物:5′-ACA AGT TAG GGT CTC AGG GA-3′。U6上游引物:5′-CTC GCT TCG GCA GCA CA-3′;U6下游引物:5′-AAC GCT TCA CGA ATT TGC GT-3′。
2 结 果
2.1一般资料比较 3组年龄和孕周比较,差异无统计学意义(P>0.05);轻度组、重度组子痫前期患者收缩压、舒张压均较对照组明显升高,新生儿体质量明显下降(P<0.05)。重度组子痫前期患者收缩压、舒张压明显高于轻度组(P<0.05),新生儿体质量明显低于轻度组(P<0.05)。见表1。
表1 3组孕妇的一般资料比较
2.2血清miR-21、miR-125b的相对表达水平比较 3组血清miR-21、miR-125b的相对表达水平比较,差异有统计学意义(P<0.05)。组间比较显示,轻度组子痫前期患者血清miR-21、miR-125b的相对表达水平明显高于对照组,差异有统计学意义(P<0.05);而重度组子痫前期患者血清miR-21、miR-125b的相对表达水平明显高于轻度组,差异有统计学意义(P<0.05)。见图1。
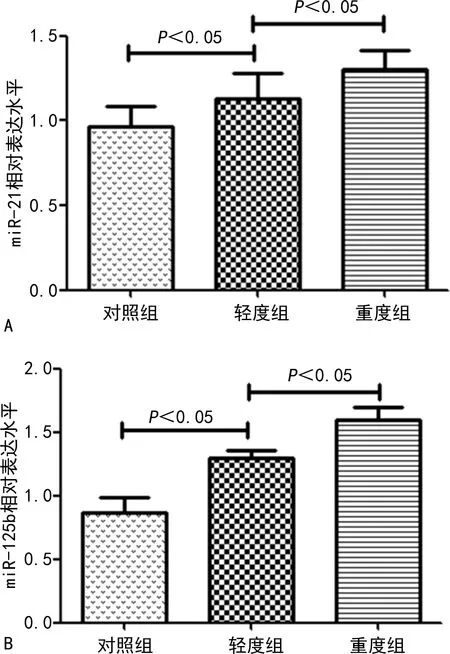
注:A表示miR-21的相对表达水平在3组间的比较;B表示miR-125b相对表达水平在3组间的比较。
2.3血清miR-21、miR-125b与子痫前期相关指标的相关性分析 孕妇血清miR-21、miR-125b与收缩压、舒张压、24 h蛋白尿、Scr、BUN呈正相关(P<0.05),与新生儿体质量呈负相关(P<0.05)。见表2。
2.4血清miR-21、miR-125b对子痫前期的诊断价值 ROC曲线结果显示,血清miR-21单独检测诊断子痫前期的曲线下面积(AUC)为0.836(95%CI:0.762~0.910),最佳临界值为1.137时,灵敏度为74.1%,特异度为72.6%;miR-125b单独检测诊断子痫前期的AUC为0.801(95%CI:0.722~0.880),最佳临界值为1.408时,灵敏度为70.0%,特异度为73.5%。依据血清miR-21、miR-125b单独诊断的最佳临界值对子痫前期进行联合检测,联合检测诊断子痫前期的AUC为0.914(95%CI:0.865~0.964),灵敏度为88.7%,特异度为68.3%。见图2。
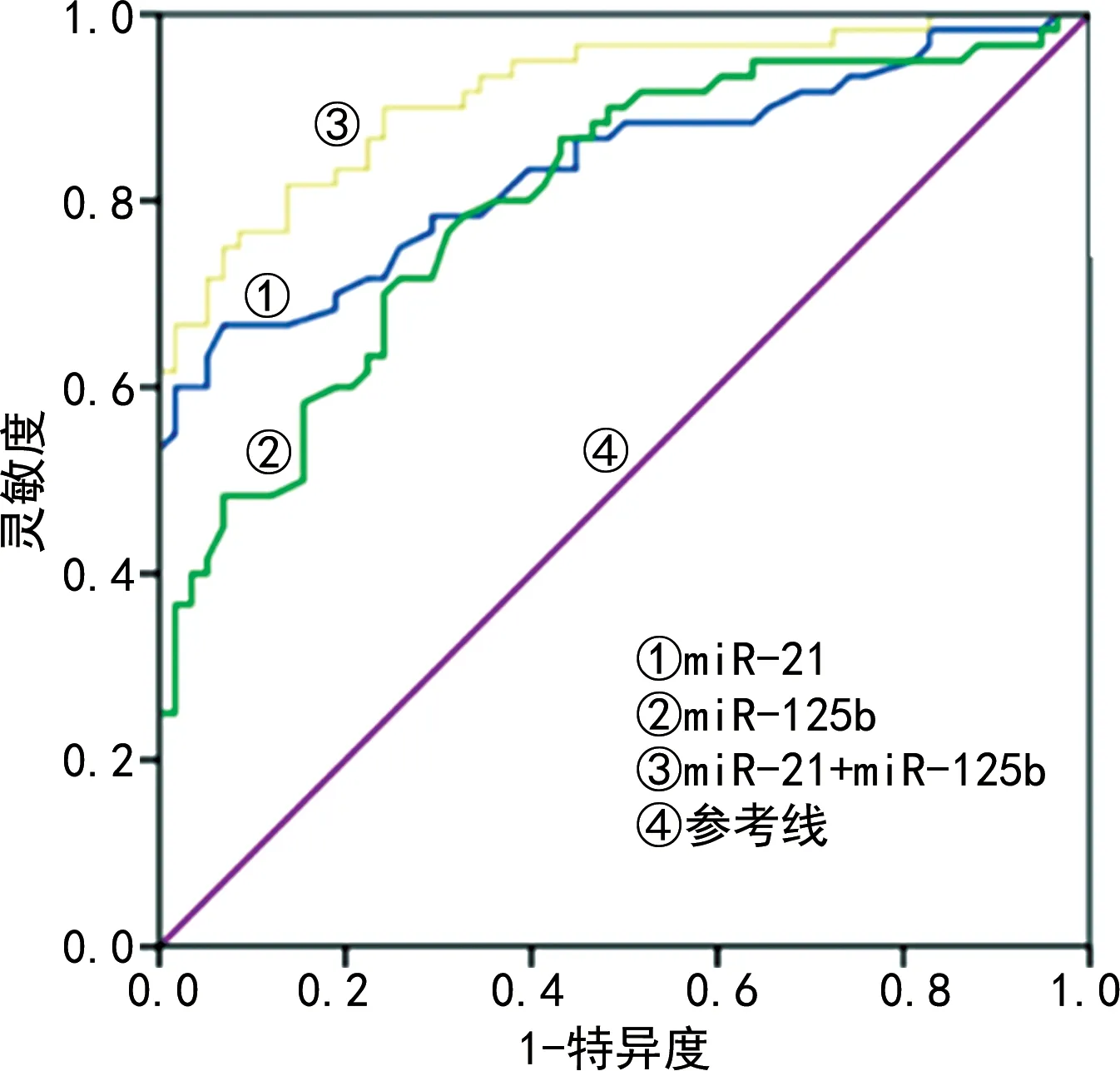
图2 血清miR-21、miR-125b单独及联合检测对子痫前期诊断的ROC曲线分析
3 讨 论
子痫前期是临床常见疾病,主要表现为妊娠20周后出现高血压并伴有反复蛋白尿,可致孕妇肾脏、肝脏或神经等系统受损,亦可抑制胎儿生长,严重影响孕妇、胎儿的健康[6-7]。子痫前期发病机制尚不十分明晰,除环境、心理等因素外,母体抵抗力、胎盘及胎儿生长不佳也可影响其发病[8]。研究认为,多种原因造成胎盘滋养细胞功能缺陷而出现细胞缺血、缺氧,激活细胞发生应激反应、炎症应答等,应激因子、炎症因子进入血液循环导致血管内皮细胞受损,进而造成子痫前期的发生、进展[9-10]。因此,早期对子痫前期进行及时、准确的诊断,干预其病理、生理进展,对预防严重妊娠并发症、延长孕周、保护母婴健康均有积极意义。疾病诊断的生物标志物应具备较好的预测价值,较高的特异度和灵敏度,并在体内稳定存在,有较长检测窗口期。本研究结果显示,血清miR-21、miR-125b在子痫前期患者中表达存在差异,并且与子痫前期严重程度有一定关系,说明血清miR-21、miR-125b可能作为子痫前期无创诊断标志物。
miRNA在人体内广泛存在,其自身并不编码蛋白质,而是通过与特定靶基因结合来调控基因表达,在细胞分化、增殖、凋亡等病理、生理过程中发挥重要作用。此外,越来越多的研究发现,miRNA不仅通过自身表达变化在疾病发生、进展过程中发挥抑制或促进作用,而且在血液循环中也存在差异性表达[3,11]。血清核酸物质检测被认为是无创诊断未来的发展方向,在疾病发生早期DNA、RNA等核酸物质释放入血,并可长期、稳定存在于血液循环中,通过对它们的检测能够较早地对疾病进行诊断、预判而让患者获益[12]。本研究发现,子痫前期患者血清miR-21、miR-125b的相对表达水平均高于健康妊娠孕妇,且组间比较显示,重度组子痫前期患者血清miR-21、miR-125b相对表达水平要明显高于轻度组。有研究发现,在子痫前期患者胎盘组织中血清miR-21、miR-125b表达明显增加[6,13],提示二者可能参与子痫前期的发生。当滋养细胞缺血、缺氧而致血管内皮细胞出现炎症应答时,血清miR-21可加快B细胞活化而促进细胞因子、趋化因子分泌,进一步促进炎症应答,加重胎盘血管内皮细胞损伤[14]。血清miR-125b参与子痫前期发生的可能机制为血清miR-125b靶向作用于鞘氨醇-1-磷酸受体基因,再通过复杂信号通路诱导白细胞介素8的表达,导致局部炎性反应的增强[15]。此外,血清miR-125b还可能通过钾离子通道调控蛋白KCNA1来抑制人类滋养细胞的侵袭,造成滋养细胞功能缺陷,导致子痫前期的发生[16]。
收缩压、舒张压升高是子痫前期的诊断标准之一,并且与疾病预后密切相关。本研究中,一般资料比较结果显示,子痫前期患者收缩压、舒张压较健康妊娠孕妇明显升高,新生儿体质量明显下降,并且重度子痫前期患者更为明显,这与多数子痫前期研究结果相符[6-9],提示本研究纳入病例无明显偏差。由于小血管痉挛而致血压升高、灌注不足,子痫前期患者多存在不同程度的肾脏受损。本研究进一步分析患者血清miR-21、miR-125b与肾功能指标的相关性,结果显示,血清miR-21、miR-125b与24 h蛋白尿、Scr、BUN呈正相关(P<0.05),提示miR-21、miR-125b可能与子痫前期疾病进展存在相关性,尤其是对子痫前期合并肾损伤具有一定预测价值。子痫前期可抑制胎儿宫内生长,并且随着病程、疾病严重程度增加胎儿受抑制更为明显。本研究发现,血清miR-21、miR-125b与胎儿体质量呈负相关,提示血清miR-21、miR-125b对子痫前期患者围产儿结局可进行预判。
本研究ROC曲线结果显示,血清miR-21、miR-125b对子痫前期具有单独诊断价值,而将二者联合检测可增加诊断效能。可溶性血管内皮生长因子受体-1与胎盘生长因子比值(sFlt-1/PlGF)是目前临床常用子痫前期诊断指标,但是PlGF随着孕周增加而增加,在30周左右才能达到峰值;此外,子宫循环发生在妊娠10周左右,而PlGF失衡多在孕晚期,因此,sFlt-1/PlGF对子痫前期早期诊断价值有限[17]。miRNA作为终端蛋白表达的调控物质,在疾病存在蛋白组学改变之前即可出现变化,并且进入血液循环后可稳定存在,是较好的子痫前期诊断标志物。
