血小板/淋巴细胞比值联合血栓弹力图MA值预测急性颅脑损伤预后的价值
2021-05-12王松苏菲李士雪郑勇涛王敏
王松,苏菲,李士雪,郑勇涛,王敏
近年颅脑损伤的发病率逐渐升高,其致残率、病死率较高[1-2]。颅脑损伤早期评估患者的预后有助于制定合理的治疗方案,指导对患者的救治。目前临床上常使用格拉斯哥昏迷量表(Glasgow coma score,GCS)评分、影像学表现、瞳孔对光反应等早期预测患者的预后,但是均有一定的局限性;而研究可量化的评估颅脑损伤的指标对预测预后有重要的意义[3-5]。由于颅脑损伤后抗凝血系统被激活,急性创伤引起的凝血系统功能异常是创伤后死亡的主要原因之一;其中血小板(platelet,PLT)是凝血、血栓形成中重要物质。研究表明PLT功能障碍与创伤性脑损伤有密切关系,PLT功能可早期评估创伤性脑损伤的严重程度,对指导治疗有重要意义;并且有研究表明PLT反应增高在脑缺血再灌注损伤中起到有害的作用,可加重脑组织的炎症反应[6-8]。近年来血小板/淋巴细胞比值(platelet to lymphocyte Ratio,PLR)的临床应用研究逐渐增多,PLR可反映患者的血栓形成能力和炎症免疫功能,是一种新的血栓炎症指标,对重症创伤患者死亡具有预测价值[9]。但是PLR在颅脑损伤方面的研究还较少。颅脑损伤后患者局部、全身的凝血功能发生异常,常导致继发性脑损伤;故及时检验凝血功能对提高治疗效果有重要意义。血栓弹力图(thrombelastography,TEG)可准确评估凝血功能,其中血栓最大振幅(thrombus max radius,MA值)是TEG检查指标中反映血凝块强度的一个指标[10]。本研究对邢台市第三医院2016年1月—2019年6月收治的90例急性颅脑损伤患者和50例健康对照者的血细胞、PLT、凝血功能及TEG检查指标进行比较;并比较不同预后脑损伤患者的各项检查指标,分析PLR联合MA值评估急性颅脑损伤预后的价值。现报告如下。
1 资料与方法
1.1 一般资料 90例急性颅脑损伤(脑损伤组)患者中,男56例,女34例;年龄24~67岁,平均(45.7±8.9)岁;重度意识障碍者34例(GCS评分≤8分),轻度意识障碍者56例(GCS评分9~12分)。致伤原因:交通伤者41例,砸伤14例,高处坠落伤11例,跌伤21例。瞳孔对光反应双侧消失(或迟钝)者60例、单侧消失(或迟钝)17例、双侧正常13例。影像学检查示脑内血肿19例、硬膜外血肿29例、硬膜下血肿或蛛网膜下腔出血26例、脑挫伤16例。患者入院后均给予控制颅内压、止血等治疗,其中56例患者行手术治疗。同时选择同期健康体检者50例作为对照组,其中男33例,女17例;年龄27~66岁,平均(45.4±8.6)岁。两组研究对象的性别、年龄比较,差异无统计学意义(均P>0.05)。本研究方案经医院伦理委员会批准,所有研究对象或其家属均知情并同意。
1.2 纳入与排除标准 脑损伤组纳入标准:(1)有明确的颅脑损伤病史,经头颅CT或MRI检查证实为颅脑损伤;(2)受伤到入院时间≤8 h;(3)闭合性颅脑损伤。脑损伤组和对照组排除标准:(1)既往有颅脑损伤、脑血管病或其他颅内病变史;(2)颅脑损伤前有反复的脑卒中病史并且有痴呆的表现;(3)既往有神经、精神病史;(4)有酗酒、吸毒史;(5)有其他脏器严重威胁生命的多发伤,需要其他专科手术;(6)既往有严重心、肝、肾等脏器功能障碍;(7)合并甲状腺疾病、糖尿病等疾病;(8)受伤之前3个月内有严重感染性疾病;(9)有血液系统疾病或长期使用抗凝药物;(10)有恶性肿瘤,入院前1个月行放疗或化疗治疗者。
1.3 方法
1.3.1 血细胞、PLT、凝血功能及TEG检查 脑损伤组患者于入院后第1 d治疗前、对照者在体检日早晨空腹采集肘静脉血标本5 mL。使用生化自动分析仪检测血细胞数和PLT数,计算中性粒细胞/淋巴细胞数比值(neutrophil to lymphocyte ratio,NLR)、PLR。用全自动凝血仪检测凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、纤维蛋白原(fibrinogen,Fib)。使用TEG5000分析仪进行TEG检查,试剂为美国Haemoscope公司产品;检查指标有凝血反应时间(R值)、凝血块形成时间(K值)、凝固角(α角)、血栓最大幅度(MA值)和凝血指数(coagulation index,CI)。
1.3.2 颅脑损伤预后评估 对脑损伤组患者进行随访观察,在伤后6个月时采用格拉斯哥预后量表(Glasgow outcome scale,GOS)评分评估患者的预后;GOS评分0~3分者为预后不良,GOS评分4~5分者为预后良好。

2 结 果
2.1 脑损伤组与对照组凝血功能比较 脑损伤组的PT、APTT显著高于对照组,Fib显著低于对照组,差异均有统计学意义(均P<0.001)。见表1。

表1 脑损伤组与对照组的凝血功能比较
2.2 两组PLT、NLR、PLR及TEG各指标比较 脑损伤组的NLR、PLR、R值、K值、CI显著高于对照组,PLT、α、MA值显著低于对照组,差异均有统计学意义(P<0.05~0.001)。见表2。

表2 脑损伤组与对照组的PLT、NLR、PLR及TEG各指标比较
2.3 脑损伤组不同预后患者的PLT、NLR、PLR及TEG各指标比较 根据伤后6个月时的GOS评分,脑损伤组患者中预后良好者56例、预后不良者24例(其中死亡11例)。预后不良组患者的NLR、PLR、R值、K值、CI显著高于预后良好组,PLT、α、MA值显著低于预后良好组,差异均有统计学意义(P<0.005~0.001)。见表3。

表3 脑损伤组不同预后患者的PLT、NLR、PLR及TEG各指标比较
2.4 脑损伤组患者PLR、TEG指标与GCS和GOS评分的相关性 Pearson相关分析显示,PLR、CI、R值、K值与GCS评分和GOS评分均呈负相关(r=-0.241~-0.504,P<0.05~0.005),MA值、α与GCS评分和GOS评分均呈正相关(r=0.341~0.467,P<0.05~0.005)。见表4。
2.5 ROC分析 以不同预后为结局,以MA值、PLR值及两者联合绘制ROC曲线。结果显示伤后6个月,MA截断点取48.42 mm时其预测预后的灵敏度为80.05%,特异度为71.74%,ROC曲线下面积(area under ROC,AUC)为0.715,95%置信区间为0.742~0.854;PLR截断点取220.28时其预测预后的灵敏度为83.25%,特异度为75.48%,AUC为0.805,95%置信区间为0.783~0.875;联合MA值和PLR预测预后的灵敏度为84.74%,特异度为90.05%,AUC为0.912,95%置信区间为0.876~0.928。见图1。
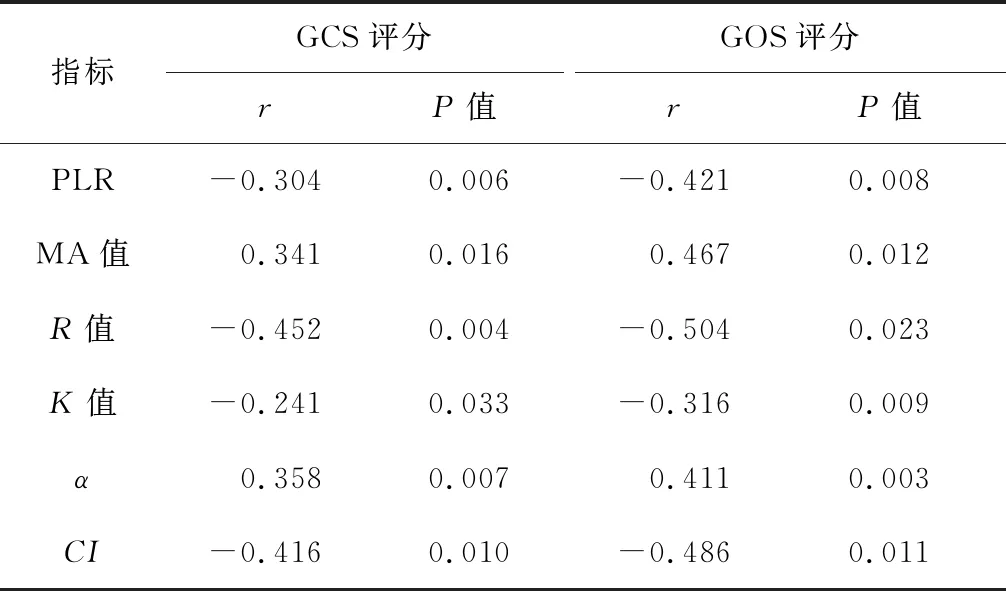
表4 PLR、TEG各指标与GCS和GOS评分的相关性

MA的AUC为0.715,PLR的AUC为0.805,联合MA和PLR的AUC为0.912
3 讨 论
急性颅脑损伤的病情较重,病死率较高;因此即时患者的评估预后对指导治疗有重要的临床意义。PLR是一种新的血栓炎症性指标,可反映机体的炎症反应,对重症创伤患者的死亡有一定的预测价值。颅脑损伤患者的脑组织受到损伤,血-脑屏障被破坏,凝血及抗凝血系统被激活,加重了患者的病情。TEG可以有效地反映患者的血液凝固动态过程、纤维蛋白的动力学变化[11-12]。为此本研究探讨PLR联合MA值对急性颅脑损伤预后判断的价值,为临床治疗提供依据。
近年来有关创伤患者血小板功能异常的研究报道表明,血小板可能是凝血系统、炎症免疫系统相互作用之间的桥梁。有研究显示在大鼠早期创伤性脑损伤中,血小板二磷酸腺苷受体抑制率与炎症反应程度之间呈正相关[7]。血小板功能可用于创伤性脑损伤病情的早期评估。颅脑损伤患者早期发生炎症反应后,可激活血小板;激活的血小板使炎症介质的释放增多,激活免疫细胞。而免疫细胞可释放白细胞介素-6等炎性物质又促使血小板聚集、粘附、释放等。血小板、炎症反应、免疫细胞激活之间的相关作用,影响病情的进展。PLR是将血小板和免疫功能结合起来的一个指标,其不仅能反映血栓的形成能力,还能反映机体的炎症反应和免疫功能。有研究显示,癌症患者的PLR水平升高提示患者的预后不良[13-15]。本研究脑损伤组患者的NLR、PLR显著高于对照组,PLT显著低于对照组,差异均有统计学意义(P<0.05),说明了在颅脑损伤患者机体的血小板、免疫细胞、炎症反应被激活,血小板、白细胞的数量发生改变。在本研究中,预后不良组患者的NLR、PLR显著高于预后良好组,PLT显著低于预后良好组,差异有统计学意义(P<0.05);使用Pearson相关性分析后显示PLR与GCS、GOS评分呈负相关,即PLR水平越高,颅脑损伤患者的预后就越差,PLR可反映预后情况。
血管内凝血是颅脑损伤患者常见的并发症,颅脑损伤患者的凝血、纤溶系统被激活,纤溶系统亢进可引起继发性出血,导致局部、全身的凝血功能异常,造成二次脑损伤,是颅脑损伤预后的一个独立危险因素。有研究[16-18]表明凝血功能和颅脑损伤患者的预后有关,损伤程度越重,凝血功能就越差,患者的预后就越差。本研究脑损伤组患者的PT和APTT显著高于对照组,Fib显著低于对照组,差异有统计学意义(P<0.05~0.001);表明颅脑损伤患者存在凝血功能异常。但是传统的凝血功能检查只能反映凝血初始阶段的凝血功能,不能及时全面反映凝血功能的变化,不能预测血栓形成的风险。近年来TEG在临床得到广泛应用,TEG可快速提供整个凝血过程的相关指标变化,并进行连续的检测,简化了凝血功能障碍的诊断,可动态检测血栓的形成。TEG指标中的R值、K值反映了凝血活酶生成时间、凝血因子的水平及活性、凝血块的生成速度,MA反映了血小板、纤维蛋白的水平及状态,α表示纤维蛋白的生成速度,CI与血小板的功能、纤维蛋白原水平有关[19-20]。颅脑损伤患者的脑组织损伤、血-脑屏障破坏,促凝血酶原激酶大量释放,凝血和抗凝血过程启动,使全身的凝血系统功能发生紊乱。
本研究TEG检测结果显示,脑损伤组患者的R值、K值、CI显著高于对照组,α、MA值显著低于对照组,差异均有统计学意义(P<0.05~0.001),表明颅脑损伤患者的全身凝血系统功能发生紊乱。同时,脑损伤组患者中预后不良患者的R值、K值、CI又显著高于预后良好患者,α、MA值显著低于预后良好患者,差异均有统计学意义(P<0.05~0.001)。Pearson相关分析显示,脑损伤组患者的CI、R值、K值与GCS评分和GOS评分均呈负相关(r=-0.241~-0.504,P<0.05~0.005),MA值、α角与GCS评分和GOS评分均呈正相关(r=0.341~0.467,P<0.05~0.005);表明不同病情及预后患者的凝血状态被激活的程度亦不同,TRG检测可及时、有效、准确地反映患者的凝血功能,并可评估患者的预后。ROC分析显示,脑损伤组患者MA值及PLR评估预后的AUC分别为0.761和0.937,而两者联合预测预后的AUC为0.979,表明两者联合检测对患者预后评估的准确性更高。
综上所述,PLR、TEG各指标可反映颅脑损伤患者的凝血功能及炎症状态,可用于评估患者的预后,对颅脑损伤的治疗有重要指导意义。但是在急性颅脑损伤患者的病情诊断中仍需要配合传统凝血功能检查,全面地评估凝血功能状况,可以综合评估患者的预后,指导临床治疗。
