全面“二孩”政策下孕产妇健康管理对策研究
2021-05-10徐祥贵
邓 波,胡 霞,张 成,徐祥贵,陈 彦,4,5
1.南京医科大学医政学院,江苏 南京 211166;2.南京医科大学第一附属医院妇幼分院医务处,3.科技处,江苏 南京 210036;4.南京医科大学健康江苏研究院,江苏 南京 211166;5.南京医科大学第一附属医院门诊部,江苏 南京 210029
剖宫产是处理异常分娩、高危妊娠,挽救孕产妇、围产儿生命的有效手段,在一定程度上降低了孕产妇和围产儿死亡率。世界卫生组织(world health organization,WHO)建议任何一个地区的剖宫产率不应超过15%,然而文献显示,20世纪80年代以后我国剖宫产率快速上升,国内大部分地区剖宫产率超过40%,个别地区甚至已上升至80%以上[1]。剖宫产率偏高已经成为我国严重的公共卫生问题。2016年1月1日我国全面实施“二孩”政策,生育需求逐步释放,生育人群结构发生改变,高龄、高危、有剖宫产史的孕产妇比例明显增加,特别是剖宫产后的二胎生育、妊娠合并症等增加了孕产妇死亡的风险。高龄及瘢痕子宫孕产妇的急剧增多,增加了妊娠并发症和合并症的发生风险,这些危急重症患者的救治不仅需要医疗保健机构具有健全的抢救流程,还需要医务人员和团队具有快速反应和及时救治的能力。因此,加大对孕产妇危急重症临床救治培训的力度,切实保障我国高龄及高危孕产妇的安全迫在眉睫,孕产妇健康安全保障形势比较严峻。本研究选取“二孩”政策实施前后某省级妇幼保健院住院孕产妇的病历资料进行回顾性分析,旨在了解政策实施前后剖宫产率、剖宫产指征的变化,并探究其趋势,为医院管理部门监测安全住院分娩数据、促进医院医疗质量提升、提高孕产妇健康管理水平,也为卫生行政部门优化卫生政策提供循证依据。
一、资料和方法
(一)一般资料
选取2014年1月1日—2019年12月31日,在某妇幼保健院住院分娩的34 528 例孕产妇临床资料。将政策实施前分娩的孕产妇作为第一组(2014年1月1日—2015年12月31日),将政策实施后两年(2016年1月1日—2017年12月31日)分娩的孕产妇作为第二组,将政策实施后四年(2018年1月1日—2019年12月31日)分娩的孕产妇作为第三组进行比较。回顾性分析实施“二孩”政策前后医院剖宫产率、剖宫产指征构成比的变化。同时,编制统一的调查问卷对2014年、2016年和2019年的孕产妇分娩认知情况进行调查。根据已有文献或数据,剖宫产率初步估计为42%,考虑置信度为95%、P值估计的相对误差不超过10%时,计算得出样本量为528。采用随机抽样调查方式,对每个时期的研究对象按住院编号排序,通过生成随机种子数,每个时期随机选择176 例,就选择分娩方式的意愿和相关知识的知晓程度进行调查。
(二)分析指标
根据国际疾病分类第10 版(ICD-10)编码调出病案首页信息,对孕产妇的年龄、文化程度、孕产史、分娩记录、剖宫产医学指征、产后出血量和新生儿情况进行回顾性统计学分析。根据2014年中华医学会妇产科学分会产科学组发布的“剖宫产手术的专家共识”分类统计剖宫产指征[2]。①胎儿窘迫:包括胎动减少、胎心监护异常等;②头盆不称:包括头浮、产程停滞或进展欠佳;③瘢痕子宫:既往有剖宫产史或行子宫肌瘤剔除史;④胎位异常:臀位或横位;⑤前置胎盘及前置血管;⑥双胎或多胎妊娠;⑦胎盘早剥;⑧骨盆异常:包括漏斗骨盆或中骨盆狭窄;⑨妊娠合并症:如合并心脏病、呼吸系统疾病、重度子痫前期或子痫、急性妊娠期脂肪肝、血小板减少及重型妊娠期肝内胆汁淤积症等;⑩巨大儿;⑪社会因素,即非临床因素,指未经充分试产或孕妇及家属要求行剖宫产术,包括心理上焦虑担忧害怕、选择良辰吉时、试管婴儿、高龄初产等手术指征不明显;⑫其他,包括产道畸形、严重外阴疾病、生殖道严重的感染性疾病及妊娠合并肿瘤等。若产妇同时存在多个指征,统计时仅纳入第一指征。利用问卷调查孕产妇选择分娩方式的意愿和原因,对分娩方式相关知识知晓情况。
(三)统计学方法
针对经产妇率、高龄产妇率、高危妊娠率、危重孕产妇率和外埠转入危重孕产妇率等指标,采用χ2检验进行三组间(政策实施前两年、政策实施后两年、政策实施后四年)比较,并进行两两比较,采用Bonferroni 法校正多重比较的检验水准。在比较2014年、2016年和2019年三组间孕产妇基本特征时,对连续性资料(年龄)的组间比较采用方差分析,对分类资料(文化程度、住址分布、家庭月收入、选择分娩方式的意愿和原因)采用χ2检验。对不同年份间的分娩认知情况进行χ2检验并对知晓率进行χ2趋势检验。
问卷调查数据经EpiData3.1 软件双录入,并经双份比对和逻辑核查等质控流程确认无误后,锁定数据库。利用SPSS26.0 统计软件进行统计分析。P<0.05表示差异有统计学意义。
二、结 果
(一)全面“二孩”政策实施前后孕产妇基本情况比较
研究对象年龄为15~59 岁,孕周为27+1~43 周。政策实施前合计孕产妇8 381例;政策实施后两年合计13 607 例,增长了62.36%;政策实施后四年合计12 530 例,相比政策实施前增长了49.50%。政策实施前孕产妇年龄16~49岁,平均年龄28.84岁;政策实施后两年孕产妇年龄16~50岁,平均年龄29.96岁,平均年龄增长1.12 岁;政策实施后四年孕产妇年龄15~59 岁,平均年龄30.10 岁,较前两年又增长0.14 岁。高龄产妇数由1 185 例(14.14%)增加至政策实施后两年的2 458例(18.06%)和四年的2 170例(17.32%);经产妇数由2 644 例(31.55%)增加至4 973例(36.55%)和4 541例(36.24%)。政策实施前后差异均具有统计学意义(P<0.05),但政策实施后两年和四年差异无统计学意义(P>0.05)。政策实施前,高危妊娠孕产妇4 227 例(50.44%),危重孕产妇253例(3.02%),其中外埠转入的危重孕产妇占68.38%;政策实施后两年,高危妊娠孕产妇上升至7 041 例(51.75%),危重孕产妇481 例(3.53%),外埠转入率为77.75%;政策实施后四年,高危妊娠上升至8 484例(67.71%),危重孕产妇563 例(4.49%),外埠转入率为79.75%,政策实施后高危妊娠和危重孕产妇比例上升,外埠转入的危重孕产妇比例也在增加,差异均有统计学意义(P<0.05,表1)。

表1 全面“二孩”政策实施前后孕产妇一般资料比较 [例数(%)]
对2014年、2016年和2019年的孕产妇分娩认知情况进行问卷调查,共发放528份问卷,收回有效问卷528份,有效回收率为100%。2014年、2016年、2019年调查对象年龄分布最多的为26~30 岁,分别占每年调查对象的64.77%、60.80%、67.05%;文化程度构成比本科及以上均占首位,其次为高中或专科,最低的为初中及以下;家庭月收入构成比占首位的均为>10 000 元;家庭居住地构成比均为城镇高于农村;孕前检查有合并症或并发症的孕产妇占大部分(表2)。

表2 问卷调查孕产妇一般资料比较[例数(%)]
(二)全面“二孩”政策实施前后剖宫产率变化
政策实施前剖宫产数3 979 例(47.48%),政策实施后两年剖宫产数5 474 例(40.23%),政策实施后四年剖宫产数5 423 例(43.28%);政策实施前顺产数4 402 例(52.52%),政策实施后两年顺产数8 133 例(59.77%),政策实施后四年顺产数7 107 例(56.72%)。政策实施后两年,剖宫产率下降7.25%,政策实施后四年,剖宫产率较实施后两年上升了3.05%。政策实施后两年和四年的剖宫产率与政策实施前相比,差异均有统计学意义(P<0.001)。
(三)全面“二孩”政策实施前后剖宫产指征分析
通过比较政策实施前后的各类剖宫产医学指征的发生率,发现剖宫产指征有所变化。政策实施后两年,瘢痕子宫、严重合并症和并发症、前置胎盘及前置血管指征上升明显,分别从27.14%、11.86%、4.37%上升至33.56%、17.59%、6.59%,差异有统计学意义(P<0.001)。骨盆异常、头盆不称、胎儿窘迫、社会因素、巨大儿及其他指征比例均降低,差异均有统计学意义(P<0.05,表3)。
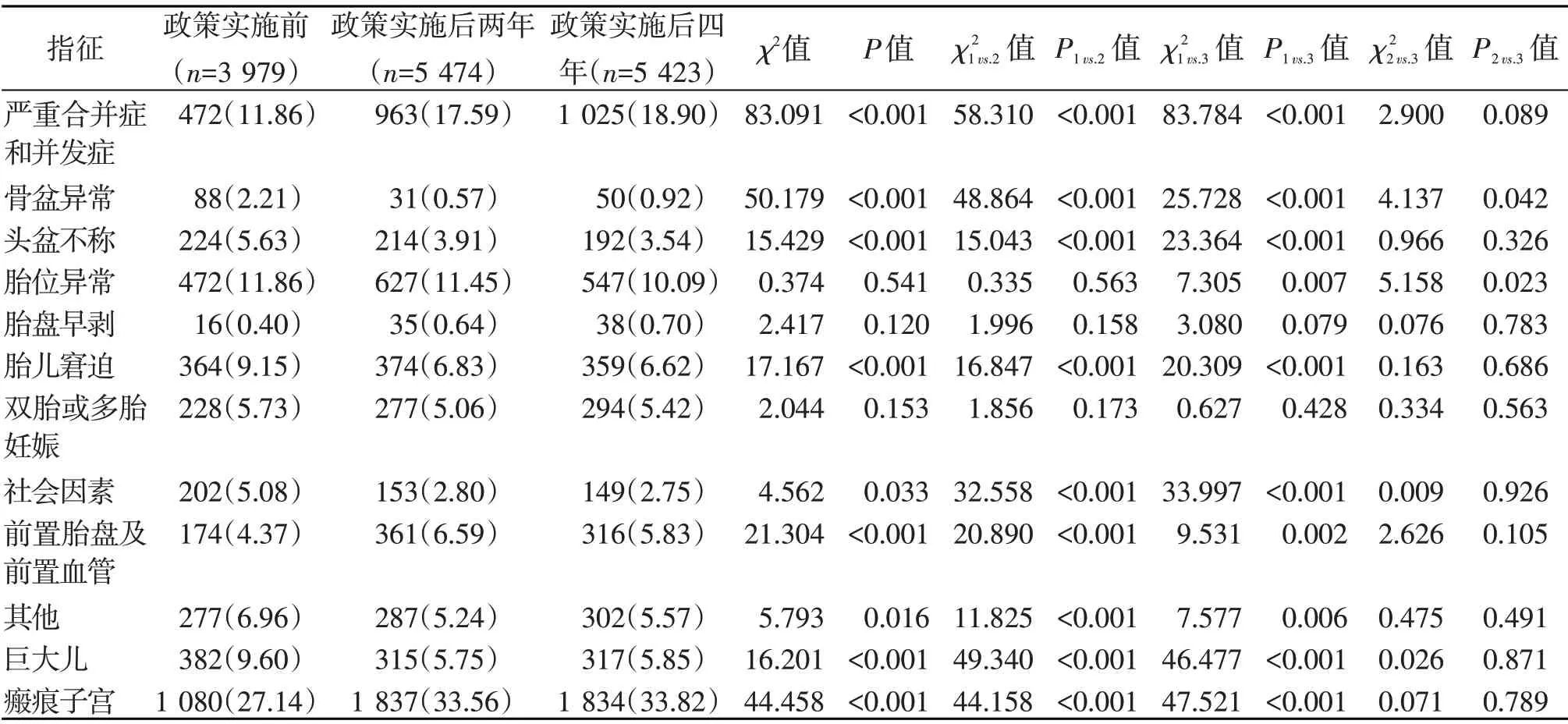
表3 全面“二孩”政策实施前后剖宫产指征变化情况 [例数(%)]
(四)全面“二孩”政策实施前后孕产妇分娩认知情况分析
1.孕产妇选择分娩方式的意愿
孕产妇选择分娩方式的意愿调查结果发现,2014年有51.14%(90/176)的孕产妇选择顺产,原因排在前三的分别是顺产婴儿抵抗力强、聪明,有利于产后恢复,以及生产费用较少;2016年有61.93%(109/176)的孕产妇选择了顺产,原因排在前三的分别是婴儿抵抗力强、聪明,有利于产后恢复,以及产后并发症少;2019年有57.95%(102/176)的孕产妇选择了顺产,原因排在前三的分别是有利于产后恢复,产后并发症少,有利于母乳喂养。其中,产后并发症少和有利于母乳喂养在三组间比较差异均具有统计学意义(P<0.001),可以发现受到全面“二孩”政策等的影响,孕妇更加看重顺产在产后并发症和母乳喂养方面的好处。2014年倾向于选择剖宫产的孕产妇,社会因素占主要地位;2016年大多是因为有妊娠合并症、不能承受试产失败的风险,或是有剖宫产指征;2019年大多是因为有剖宫产指征和妊娠合并症而不可避免地选择剖宫产。其中社会因素(不能忍受疼痛、剖宫产安全、技术成熟)、有剖宫产指征在三组间差异具有统计学意义(P<0.001),说明孕产妇更倾向于因为符合剖宫产指标而选择剖宫产,而不单纯地因为疼痛等社会原因去选择剖宫产(表4)。

表4 孕产妇选择顺产或剖宫产的原因 [例数(%)]
2.孕产妇分娩方式相关知识知晓情况
孕产妇分娩方式相关知识共5 个条目,2014—2019年,孕产妇对顺产的好处、妊娠合并症和并发症、剖宫产产后注意事项、剖宫产对再次妊娠分娩的影响、剖宫产后再次妊娠的最佳时间的知晓率都呈上升趋势(表5)。

表5 孕产妇分娩方式相关知识知晓率 [例数(%)]
三、讨 论
保障孕产妇健康安全,应做到自然分娩和剖宫产的有机结合,既不要滥用剖宫产术,也不能错过剖宫产的最佳时机。医院医务管理部门也应积极采取措施,指导科室合理掌握剖宫产指征、降低剖宫产率、做好孕产妇的健康管理。
(一)政策实施前后孕产妇一般资料的变化
研究数据显示,政策实施后两年,孕产妇总数、经产妇及高龄产妇比例都明显增加;政策实施后四年,孕产妇总数、经产妇及高龄产妇比例较两年前略有下降。造成此种现象的主要原因在于,2016年1月1日全面“二孩”政策实施,许多想生育二孩但因没有生育指标而耽误的妇女出现“井喷”状态,经产妇和高龄产妇比例明显增加;有生育二孩意愿的初产妇也会提前生育一孩的时间。政策实施两年后,经产妇和高龄产妇所占比例逐渐趋于稳定。高龄会带来一系列妊娠合并症和并发症。有研究报道[3],妊娠期高血压、糖尿病的发生率与孕产妇年龄成正比,这也是导致胎盘早剥、早产、胎儿窘迫在高龄孕产妇中发生率较高的重要原因,增加新生儿不良结局发生率。因此,定期产前检查和孕产期保健是高龄孕产妇减少妊娠期并发症、合并症发生率,改善妊娠不良结局的重要手段之一。
(二)社会因素、巨大儿为指征的剖宫产率呈下降趋势
研究结果发现,全面“二孩”政策实施后,在总分娩人数增加、经产妇和高龄产妇数占比均增加的情况下,孕产妇剖宫产率在下降。和本研究结果类似的是,重庆一家三级医院的调查结果显示,全面“二孩”政策实施后,孕产妇的剖宫产率降低,通过问卷调查发现,该院打算要二胎的妇女对剖宫产的需求也比政策出台前降低[4]。在湖北和甘肃,2013—2016年6 家医院调查结果显示,总体剖宫产率有所下降,并且可能有20%剖宫产不是必须的[5]。实行“二孩”政策之后,许多以前没有计划再生育的妇女选择了生育第二个孩子,她们选择分娩方式会更加小心谨慎,以保证二胎分娩方式的多选择性及安全性[6]。同时,医院开展“孕妇学校”课程,并利用宣传视频、微信公众号、科普折页、节日专题活动等方式对分娩相关知识进行宣传,从而减少社会因素导致的剖宫产。设立“产科营养联合门诊”,指导孕期合理膳食,提醒孕产妇警惕体重的变化,也可以减少巨大儿指征的剖宫产。
(三)无痛分娩等人性化分娩措施可以减少非必要剖宫产
无痛分娩、家庭成员陪伴、“导乐”分娩等人性化措施,也有效促进了阴道分娩,降低了医院的剖宫产率。良好的分娩镇痛不仅能有效控制分娩疼痛,减少心理因素引起的难产,还有助于降低母体和围生期婴儿的死亡率和并发症发生率。该医院从2015年8月开始提供全天候24 小时“无痛分娩”服务,2019年3月成为国家卫生健康委员会公布的第一批分娩镇痛试点医院,到现在分娩镇痛率约为50%,比例有所上升但与目标仍有一定的距离。分析未行镇痛分娩的原因可以发现,产妇方面除了血小板异常、凝血功能异常、腰椎间盘突出史等自身病理性因素外,仍有一部分是因为对分娩镇痛不了解,担心会对身体有影响,应加强对这一部分人群的健康宣教。
(四)高危孕产妇的增加要求医疗机构做好危重孕产妇的健康管理
我们有必要为有需要的妇女提供剖宫产[7],绝对必要的剖宫产通常表现为严重的母婴并发症,如臀位或横位、前置胎盘和子痫前期等。三级医院绝对必要剖宫产率通常较高,许多高危孕产妇被转移到三级医院,2014—2019年危重孕产妇的外埠转入率逐年增加至79.75%,因为三级医院的医疗保健更加全面和专业化[8]。是否需要再次剖宫产,不仅取决于产科因素,还取决于医院处理复杂情况的能力等医疗因素。全面“二孩”政策实施后,有严重合并症和并发症、前置胎盘和前置血管的孕产妇比例显著增加,由此带来的分娩风险也相应增加,给医疗保健机构,尤其是三级医疗保健机构孕产妇的健康管理带来严峻考验。对此,要完善运行管理组织架构,成立危重孕产妇救治领导小组、救治专家组和综合保障组;建立健全各项高危孕产妇救治保障制度,建立院内多学科分工协作机制,协调相关业务处室的沟通合作,优化救治流程;加强医务人员业务能力培训,建设高水平重症救治平台,提升救治支撑能力。
