3种不同子宫切除术治疗子宫肌瘤的临床分析
2021-05-09袁雄英
袁雄英
(樟树市人民医院妇产科,江西 樟树331200)
子宫肌瘤在临床较常见,阴道不规则流血、月经周期改变等为临床主要表现,如得不到及时有效的治疗,会导致流产、不孕等[1]。对于子宫肌瘤治疗,临床多采用手术,主要分为肌瘤剔除术、子宫切除术,而当因疾病需要切除子宫时,应采用子宫切除术[2]。而阴式子宫切除术(TVH)、腹腔镜辅助阴式子宫切除术(LAVH)及腹式子宫切除术(TAH)是临床常用的子宫切除术,均具有一定的临床效果[3],但关于三者比较的效果还有待进一步研究证实。基于此,本研究探讨3种不同子宫切除术治疗子宫肌瘤的临床效果,现报道如下。
1 资料与方法
1.1 临床资料选取本院2015年10月至2019年11月收治的60例子宫肌瘤患者作为研究对象,随机分为A组、B组和C组,各20例。A组年龄36~60岁,平均年龄(46.45±6.52)岁;肌壁间肌瘤13例,浆膜下肌瘤4例,黏膜下肌瘤3例。B组年龄38~61岁,平均年龄(46.53±6.87)岁;浆膜下肌瘤5例,肌壁间肌瘤11例,黏膜下肌瘤4例。C组年龄37~61岁,平均年龄(46.29±5.98)岁;浆膜下肌瘤6例,肌壁间肌瘤12例,黏膜下肌瘤2例。3组患者临床资料比较差异无统计学意义,具有可比性。所有患者均对本研究知情同意,并自愿签署知情同意书。本研究已通过医院伦理委员会审核批准。
1.2 纳入及排除标准纳入标准:①经B超检查确诊;②子宫体积≥孕12周;③具有手术切除指征。排除标准:①凝血功能障碍;②精神异常;③肝肾功能障碍。
1.3 方法
1.3.1 A组A组采用阴式子宫切除术(TVH):全麻取截石位,电刀对阴道全层黏膜进行环切,对膀胱与子宫间间隙进行分离,上推直肠,离断子宫主韧带、骶韧带及动静脉,横断、向下牵拉宫颈,对圆韧带、固有韧带及输卵管韧带进行处理,将子宫体取出,缝合。
1.3.2 B组B组采用腹式子宫切除术(TAH):全麻,作下腹部正中切口,逐层分离,韧带采用止血钳夹断,将子宫膀胱腹膜反折切开,对子宫进行游离后切除,缝合。
1.3.3 C组C组采用腹腔镜辅助阴式子宫切除术(LAVH):全麻取膀胱截石位,3孔法入腹,采用巾钳提起脐孔两侧的皮肤,置入穿刺套管,建立气腹,将腹腔镜置入,作横切口在左髂前上棘,作横切口在左腹直肌外侧,放置阴道举宫器对子宫进行操纵,电凝切除输卵管圆韧带、卵巢固有韧带和峡部。需切除附件患者应切断盆漏斗韧带,将膀胱反折腹膜剪开,处理盆腔残端出血及损伤,缝合盆腔腹膜及阴道壁,冲洗,退出器械,缝合。
1.4 观察指标①比较3组临床指标,包括肛门排气时间、下床活动时间、手术时间、住院时间及术中出血量。②术后24、48 h,比较3组疼痛程度,采用视觉模拟评分法(VAS)[4]评分,分值范围为0~10分,分数越高表明疼痛越剧烈。③比较3组术后感染发生情况。
1.5 统计学方法采用SPSS 22.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t/F检验,计数资料用[n(%)]表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 3组临床指标比较B组手术时间短于A组与C组,差异有统计学意义(P<0.05);C组术中出血量、下床活动时间、肛门排气时间及住院时间均低于A组与B组,且A组上述指标均低于B组,差异有统计学意义(P<0.05),见表1。
表1 3组临床指标比较(±s)
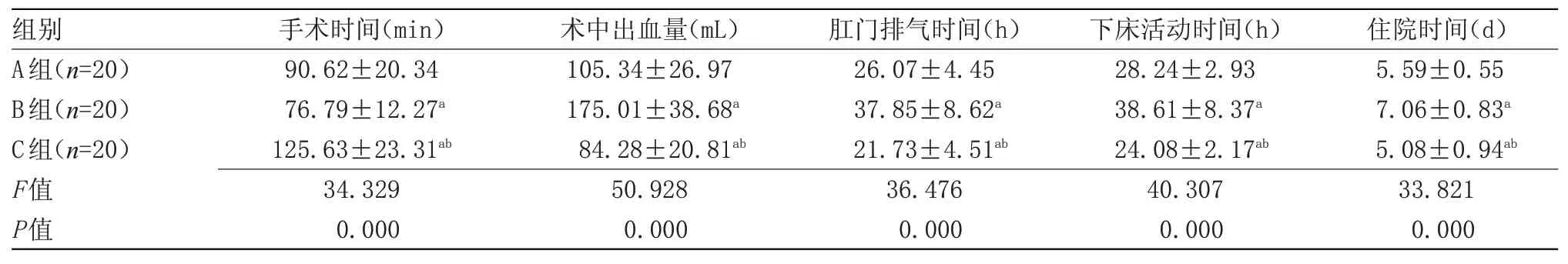
表1 3组临床指标比较(±s)
注:与A组比较,aP<0.05;与B组比较,bP<0.05
?
2.2 3组疼痛程度比较C组术后24 h和48 h时VAS评分均低于A组与B组,且A组术后24 h和48 h VAS评分低于B组,差异有统计学意义(P<0.05),见表2。
表2 3组术后VAS评分比较(±s,分)
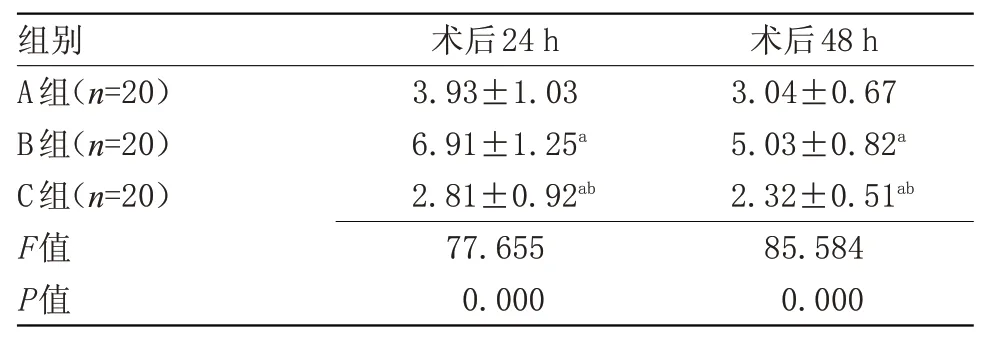
表2 3组术后VAS评分比较(±s,分)
注:与A组比较,aP<0.05;与B组比较,bP<0.05
?
2.3 3组感染发生率比较A组术后发生感染1例,感染发生率为5.00%;B组发生感染4例,感染发生率为20.00%;C组发生感染0例,感染发生率为0.00%。B组感染发生率略高于A组与C组,但差异无统计学意义(χ2=0.914、2.500,P=0.339、0.114)。
3 讨论
子宫切除术以往多通过开腹完成,对器械要求不高,腹壁切口较大,手术视野较清晰,且不受子宫大小及盆腔粘连的限制,适应证较广[5]。但TAH手术切口较长,在术中易对肠管造成干扰,术后腹壁有瘢痕,影响术后恢复,且术后患者的切口有牵拉疼痛,不利于患者的早日下床活动,且盆腔粘连严重,在一定程度限制其临床应用[6-7]。
本研究结果显示,C组下床活动时间、肛门排气时间、住院时间及术中出血量均低于A组与B组,术后24 h和48 h时VAS评分均低于A组与B组;B组感染发生率略高于A组与C组,但差异无统计学意义,表明相比于TAH,子宫肌瘤患者采用TVH、LAVH均具有一定的安全性,且LAVH微创效果更好,可有效缓解患者疼痛程度,促进患者术后恢复。TVH经阴道穹隆入路,是切除子宫的捷径,可有效减少手术创伤,且腹部无切口对有皮肤疾病、肥胖患者较适用。同时,TVH治疗无论从经济还是微创角度均具有较好的应用价值,但TVH无法对盆腔内的病变情况进行直接观察,可导致盆腔粘连或盆腔器官撕裂的损伤,进而导致大出血,故手术受限于子宫大小、附件病变及盆腔粘连的影响[8-9]。然而,LAVH具有经阴道子宫切除术的优点,腹腔镜检查可有效扩大手术视野,全面了解盆腔内的情况,弥补TVH的不足,腹腔镜下切除附件包块,解除盆腔粘连,便于处理盆腔漏斗韧带、圆韧带或卵巢固有圆韧带,使患者的子宫处于松弛状态,更易拔出阴道,为实施阴道手术创造有利条件,降低手术操作难度[10]。同时,LAVH在术后早期可采用腹腔镜进行再次检查,对盆腔有无出血或血肿形成进行了解,并及时进行处理,避免影响术后恢复[11]。而B组手术时间短于A组与C组,可能是因为LAVH采用手推或剪刀将阴道后穹窿剪开时,阴道断端会出现渗血,且阴道操作空间狭窄,对阴道断端喷血小动脉进行处理有较大难度,止血需一定的时间,且在腹腔镜下操作过程较复杂,一定程度延长了手术时间,同时,LAVH虽有较好的临床效果,但对于严重盆腔严重粘连、子宫内膜异位症、子宫>15孕周患者并不适用[12]。
综上所述,相比TAH,子宫肌瘤患者采用TVH、LAVH均具有一定的安全性,且LAVH微创效果更好,可缓解疼痛,利于患者术后恢复。
