三种不同化放疗方法对宫颈癌患者术前辅助治疗效果对比研究
2021-05-07赵红利杨琴龚钿汪小舟黄春梅张仕田李嵘
赵红利,杨琴,龚钿,汪小舟,黄春梅,张仕田,李嵘
(四川大学华西医院眉山医院/眉山市人民医院妇科,a 妇产科,b 放射科,c 肿瘤科,眉山 620010)
宫颈癌又称子宫颈癌,是发生在宫颈阴道部或移行带的鳞状上皮细胞及宫颈管内膜的柱状上皮细胞交界处的恶性肿瘤,严重危害女性健康,且发病率有上升和低龄化表现。国际妇产科联盟(FIGO)将本病分为Ⅰ至Ⅳ期,治疗上目前多采用包括放疗、辅助化疗及手术在内的综合治疗方案[1],本次研究观察子宫动脉灌注栓塞化疗、全身静脉化疗和体外放疗三种术前辅助治疗对宫颈癌Ⅰb2期至Ⅱb期患者的疗效,为Ⅰb2期至Ⅱb期宫颈癌患者术前辅助治疗方案的选择提供依据。
1 资料与方法
1.1 一般资料 选取2017年1月至2020年1月在眉山市人民医院妇科收治的原发性宫颈癌患者220例,依据治疗方式分为子宫动脉灌注栓塞化疗组72例,全身静脉化疗组75例和体外放疗组73例。子宫动脉灌注栓塞化疗组年龄范围39~59岁,年龄(46.7±2.7)岁;病理类型:鳞癌41例,腺癌20例,鳞腺癌11例;临床分期:Ⅰb2 23例,Ⅱa1 16例,Ⅱa2 18例,Ⅱb 17例。全身静脉化疗组年龄范围40~61岁,年龄(47.2±3.6)岁;病理类型:鳞癌36例,腺癌24例,鳞腺癌15例;临床分期:Ⅰb2 25例,Ⅱa1 17例,Ⅱa2 14例,Ⅱb 19例。体外放疗组年龄范围38~63岁,年龄(46.1±3.2)岁;病理类型:鳞癌38例,腺癌25例,鳞腺癌10例;临床分期:Ⅰb2 26例,Ⅱa1 15例,Ⅱa2 15例,Ⅱb 17例。三组患者年龄、病理类型和临床分期差异性比较,差异无统计学意义(P>0.05)。
1.2 纳入与排除标准 纳入标准:(1)无恶性肿瘤病史或同时不存在其他恶性肿瘤的原发性宫颈癌者,均经病理活组织检查后确诊。(2)按国际妇产科联盟(FIGO)2010年分期标准[2]诊断为Ⅰb2至Ⅱb期者。(3)术前均行血常规、尿常规、血肝肾功能、凝血功能、心电图、妇科彩色多普勒超声或盆腔CT或盆腔MRI检查,无明显先期治疗以及化疗禁忌证,患者及家属签署知情同意书。(4)入院前均未接受过手术或放、化疗治疗者。排除标准[3]:(1)曾接受或现在正在接受其他肿瘤相关治疗者;(2)FIGO临床分期为Ⅰa期、Ⅰb1期、Ⅲ期和Ⅳ期者;(3)合并有其他肿瘤者;(4)无法耐受化疗副作用者;(5)伴有严重肝、肾功能损害者。
1.3 治疗方法
1.3.1 子宫动脉灌注栓塞化疗组 顺铂(总剂量等同于静脉给药)+氟尿嘧啶,经皮股动脉穿刺子宫动脉插管化疗栓塞术(UAE)插管化疗及栓塞,疗程为1个周期。
1.3.2 全身静脉化疗组 紫杉醇+顺铂(紫杉醇135 mg/m2,顺铂75 mg/m2),疗程为1~2个周期。
1.3.3 体外放疗组 给予盆腔外照射治疗,标准放射野,利用钴-60r线或直线加速器6MV-X线行盆腔野照射,常规分割,放射总剂量为40~50 Gy,180~200 cGy/次,共23~25次。
1.3.4 手术治疗 以上三组治疗结束后2~4周,经检查未见明显手术禁忌证患者均接受广泛子宫切除+盆腔淋巴结清扫术。年龄<45岁,患者要求保留卵巢的给予保留一侧或双侧卵巢及保留卵巢移位,余同广泛子宫切除+盆腔淋巴结清扫术。
1.4 观察指标
1.4.1 近期临床症状缓解[4]以下肢肿胀、活动受限、大小便困难、阴道流血及排液等症状的缓解情况进行判断。0分表示完全缓解;1分表示明显缓解;2分表示中度缓解;3分表示轻度缓解;4分表示未缓解,在0~2分之间表示有效。
1.4.2 肿块消退[5]经妇科功能检查、超声多普勒或盆腔影像学检查,参照世界卫生组织实体瘤疗效判定标准(RECIST)进行判断:(1)完全缓解(CR):病灶完全消失且>4周;(2)部分缓解(PR):病灶最大直径×最大垂直直径减少>50%,且>4周,无新病灶发生;(3)好转(MR):病灶最大直径×最大垂直直径减少25%~50%,且>4周,无新病灶发生;(4)稳定(SD):无新病灶发生;(5)肿瘤进展(PD):最大直径×最大垂直直径增大,或发现新病灶,总有效=CR+PR+MR。
1.4.3 胃肠道不良反应评价[6]采用世界卫生组织统一分级标准,0度表示无反应;1度表示有轻度反应;2度表示有中度反应但可以耐受;3度表示有重度反应且不可耐受;4度表示有严重的并发症出现。
1.5 随访 对所有先期治疗后手术的患者进行随访,全部病例以电话访问、来院门诊、住院复查的方式进行。
1.6 统计学处理 使用SPSS 23.0进行研究资料分析。观测资料主要为计数资料,以例数及百分比描述。多组间比较为整体+分割χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 近期临床症状缓解比较 治疗1个月后,三组患者临床症状均有不同程度缓解,子宫动脉灌注栓塞化疗组总缓解率83.33%(83.33%,60/72)优于全身静脉化疗组(68.00,51/75)和体外放疗组(64.38,47/73),差异有统计学意义(P<0.05)。见表1。

表1 三组患者近期临床症状缓解比较[例(%)]
2.2 肿块消退情况 治疗1个月后,子宫动脉灌注栓塞化疗组患者的肿块消退情况明显优于全身静脉化疗组和体外放疗组,子宫动脉灌注栓塞化疗组的总缓解率为87.50%(63/72),明显高于全身静脉化疗组的72.00%(54/75)和体外放疗组的68.49%(50/73),差异有统计学意义(P<0.05)。见表2。
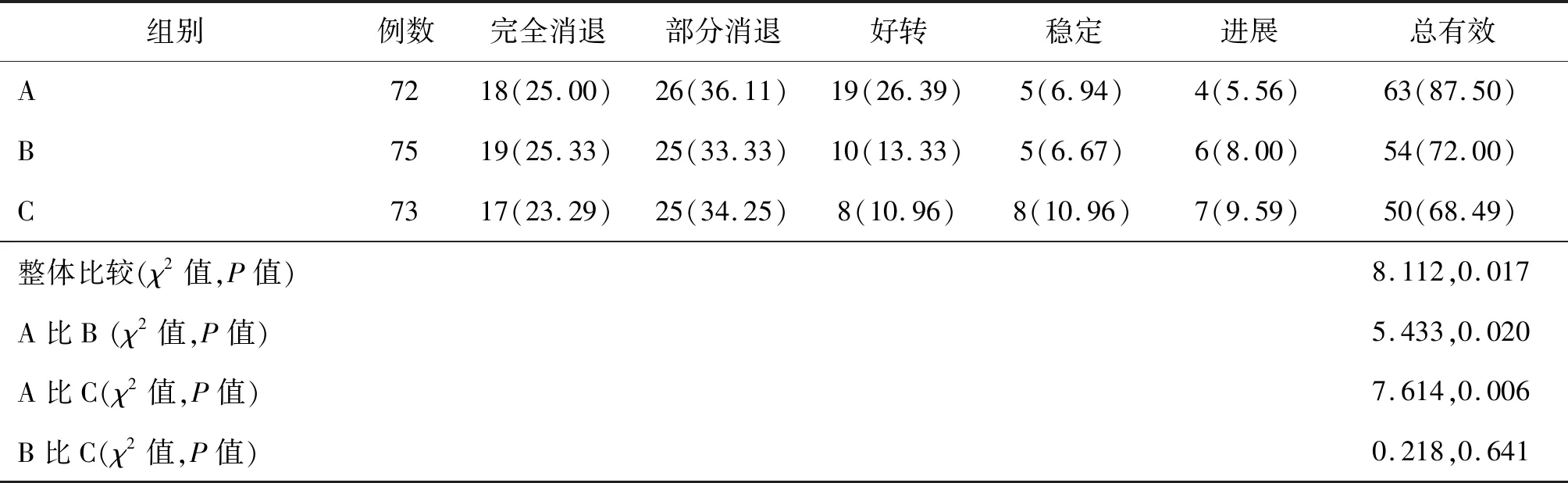
表2 三组患者肿块消退情况比较[例(%)]
2.3 胃肠道不良反应情况 治疗1个月后,子宫动脉灌注栓塞化疗组的无反应比例(43.06%,31/72)明显高于体外放疗组(20.55%,15/73),差异有统计学意义(P<0.05)。见表3。

表3 三组患者胃肠道不良反应情况比较[例(%)]
3 讨论
子宫颈癌发病率近年来其发病率逐渐上升。多数宫颈癌患者早期诊断率较低,发现后临床恶性程度又较高,且经手术治疗后生存率偏低,这已经严重威胁女性的身心健康。处于宫颈癌Ⅰb2至Ⅱb期的患者通常需要进行术前辅助治疗来缩小病灶组织体积,从而以利于手术的切除,但是部分患者在经手术治疗后仍未达到满意疗效,而且随着辅助治疗剂量的增加,其伴随的各种不良反应也随之增多。术前化疗能通过化疗药物,促使病灶细胞进入治疗敏感期,能抑制癌细胞损伤后的自我修复。有研究表明[7],术前辅助治疗可明显提高Ⅰb2至Ⅱb期宫颈癌的缓解率,降低复发及病灶转移率,提高患者近期、远期生存率。
在宫颈癌的传统治疗中,一般体外放疗会引起卵巢功能降低以及阴道出现不同程度的萎缩,无法满足患者或家属对生活质量的要求,因此其逐渐被术前新辅助化疗(NACT)所取代[8-9]。有研究认为,新辅助化疗与单纯手术治疗或放疗相比,具有缩小病灶体积、恢复盆腔内脏器解剖位置、降低临床分期等特点。同时介入治疗作为新辅助化疗的方法之一,较传统的全身静脉化疗具有以下优势:(1)局部作用于病灶,延长了病灶细胞浸润于化疗药物的时间,能提高化疗药物的杀伤力;(2)经动脉介入给药能达到定位准确,从而能降低各种不良反应的发生;(3)介入治疗能降低病灶细胞活力,杀灭微小转移病灶,从而为手术治疗创造条件,控制术后病灶复发或转移的可能[10]。
本次研究进行Ⅰb2期到Ⅱb期宫颈癌患者术前子宫动脉灌注化疗及栓塞术、全身静脉化疗及体外放疗三种不同术前辅助治疗的临床疗效评估,评价其近期疗效、不良反应。研究结果显示,治疗1个月后,子宫动脉灌注栓塞化疗组在近期临床症状缓解、肿块消退情况和胃肠道不良反应情况均优于全身静脉化疗组和体外放疗组,说明子宫动脉灌注栓塞化疗通过快速升高肿瘤局部受药浓度,杀灭相关肿瘤细胞,从而缩小肿瘤体积[11]。另外,肿瘤局部受药浓度升高后,还能降低肿瘤的转移率,相比传统化疗或放疗带来的不良反应,子宫动脉灌注栓塞化疗还能降低不良反应发生率,从而避免了患者因不耐受不良反应而终止治疗[12]。
综上所述,子宫动脉灌注栓塞化疗联合手术治疗能有效控制Ⅰb2期到Ⅱb期宫颈癌患者病情的发展,能提高近期临床症状缓解率,疗效优于全身静脉化疗及体外放疗,且胃肠道不良反应发生率小。
