归脾汤加减治疗不寐证合并焦虑抑郁状态患者的疗效评价
2021-04-29黄翠香
黄翠香
(河北省涞水县中医院,河北 保定)
0 引言
不寐证又称失眠,主要特征为夜间睡眠障碍,表现为入睡困难、睡眠深度或时间不足、多梦、早醒等,患者醒来后无法恢复清晰的思维和充沛的精力,不仅严重干扰其学习、生活以及工作,还会导致神经和认知功能障碍、免疫力减弱等,并发焦虑、抑郁等多种疾病[1]。笔者将100 例不寐证合并焦虑抑郁状态患者应用归脾汤加减治疗,分析如下。
1 资料与方法
1.1 一般资料
遴选近一年来我院接治的200 例不寐证合并焦虑抑郁状态患者,以掷骰子的方法分为治疗组(n=100)和对照组(n=100),两组的各项临床资料均可比(P>0.05),见表1。
表1 一般资料分析(±s)

表1 一般资料分析(±s)
组别 例数 男性(例) 女性(例) 年龄(岁) 病程(d)治疗组 100 43 57 47.93±8.16 12.79±4.23对照组 100 45 55 48.05±7.84 13.18±5.31
1.2 治疗方法
治疗组应用归脾汤加减:组成为:夜交藤30 g,炒枣仁、茯神、黄芪各20 g,党参、丹参各15 g,当归、远志、白术、龙眼各10 g,木香、炙甘草各6 g,大枣4 枚。依据患者病症加减:若患者阴虚,加熟地黄、鳖甲、知母;若患者脾胃湿热,加黄芩、黄连;若患者肝阳上亢,加用生龙骨、生牡蛎、珍珠母;若患者肝气郁滞,加香附、延胡索、郁金。1 剂/d,分两次服用,午、晚饭后各1 次。对照组应用常规西医治疗:口服谷维素,10 mg×100 s/ 盒(广东恒健制药有限公司,国药准字:H44020613),20 mg/ 次,tid;口服草酸艾司西酞普兰片,10 mg×7 s/ 盒(四川科伦药业股份有限公司,国药准字H20080788),5 mg/次,qd。两组均连续治疗4 周。
1.3 观察指标
(1)依据患者睡眠情况和汉密顿焦虑、抑郁量表(HAMA、HAMD)减分率评估疗效,其中减分率为治疗前后的评分之差与治疗前评分的百分比:当患者恢复正常睡眠时间或每次睡眠超过6 h,睡眠程度深,睡醒后有充沛的精力,HAMA 或HAMD 减分率超过75% 时为治愈;当患者可迅速入睡,睡眠深度改善,睡眠时间增加超过3 h,HAMA或HAMD 减分率介于50%~75% 时为显效;当睡眠质量改善,但睡眠时间增加少于3 h,HAMA 或HAMD 减分率介于25%~49% 时为有效;当睡眠质量、睡眠时间均未好转,HAMA 或HAMD 减分率不足25%时为无效。
(2)应用匹兹堡PSQI 量表评估睡眠质量,内容包括7 项:入睡时间、睡眠质量、睡眠效率、睡眠时间、睡眠障碍、催眠药物、日间功能障碍,各项分值为0~3 分,共计21 分,分值越高,睡眠质量越差。
(3)应用中医证候评分评估患者的症状改善情况,包括纳少、头晕、便溏、目眩、脉象和舌质、睡眠不安、食后腹胀、心悸难平、神思不属、记忆力减弱,各项依据症状“无”“轻”“中”“重”分别记为0 分、1 分、2 分、3 分,总共计30 分,分值越高,中医证候越重。
(4)分别应用HAMA、HAMD 评估患者的焦虑、抑郁状态,评分越高,焦虑、抑郁越严重。
1.4 统计学方法
将实验所得数据采用统计学软件SPSS 21.0 进行分析处理,计量资料采用t检验,以(±s)表示;计数资料采用χ2检验,以(%)表示,P<0.05 表示差异有统计学意义。
2 结果
2.1 疗效分析
应用归脾汤加减治疗的治疗组的总有效率为96.00%,与对照组(83.00%)相比,差异显著(χ2=8.9918,P<0.05),见表2。
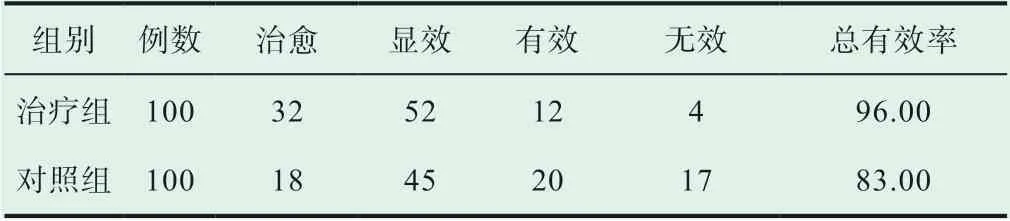
表2 疗效分析(n, %)
2.2 睡眠质量、中医症候分析
治疗后,治 疗组的PSQI 评分为(4.39±1.48)分,中医症候评分为(9.56±0.97)分,比之对照组,差异均显著(P<0.05),见表3。
表3 PSQI 评分、中医症候评分分析(±s, 分)

表3 PSQI 评分、中医症候评分分析(±s, 分)
PSQI 评分 中医症候评分治疗前 治疗后 治疗前 治疗后治疗组(n=100) 15.48±6.03 4.39±1.48 14.26±3.15 9.56±0.97对照组(n=100) 15.52±5.96 9.85±2.71 13.93±2.98 12.74±1.26 t 0.0472 17.6825 0.7610 7.4208 P>0.05 <0.05 >0.05 <0.05组别
2.3 焦虑、抑郁状态分析
治 疗 后,治 疗 组 的HAMA 评 分 为(8.49±3.08)分,HAMD 评分为(13.83±4.71)分,比之对照组,差异均显著(P<0.05),见表4。
表4 HAMA、HAMD 评分分析(±s, 分)
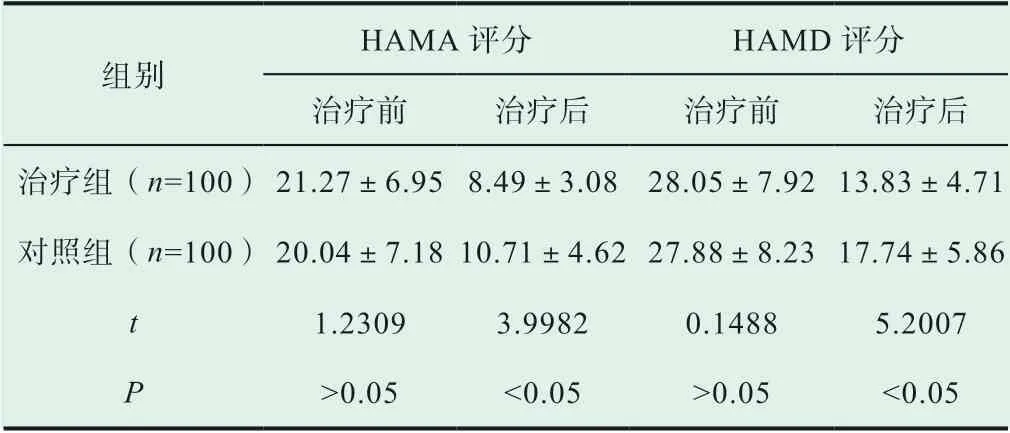
表4 HAMA、HAMD 评分分析(±s, 分)
HAMA 评分 HAMD 评分治疗前 治疗后 治疗前 治疗后治疗组(n=100) 21.27±6.95 8.49±3.08 28.05±7.92 13.83±4.71对照组(n=100) 20.04±7.18 10.71±4.62 27.88±8.23 17.74±5.86 t 1.2309 3.9982 0.1488 5.2007 P>0.05 <0.05 >0.05 <0.05组别
3 讨论
不寐证的诱因包括:(1)遗传因素;(2)强光、噪音等环境因素;(3)焦虑症、精神障碍疾病等精神因素,并可形成恶性循环;(4)忧伤、抑郁等心理因素;(5)生物钟紊乱、不良饮食习惯等生理因素;(6)内分泌失调、呼吸或循环系统疾病等病理因素;(7)可增加神经兴奋性的咖啡因等药物因素[2-3]。常规治疗措施为应用镇静催眠药物、抗焦虑抑郁药物等,虽可有效促进睡眠,但不良反应较多,用药时间过久患者可产生耐药性、依赖性,并会镇定过度,损伤记忆力,故临床应用受限[4-5]。中医认为,不寐证的诱因包括久病体虚、忧思过度、饮食不节、劳逸失调等,这些因素可引起脾失化源、肝失藏精、精血内耗,进而导致阴阳失调、心失所养、气血耗伤、心神受损,最终导致不寐[6-7]。不寐证患者常存在焦虑、抑郁等不良情绪,焦虑抑郁属于“郁证”之范畴,其病机与不寐证有相似之处,这些情绪又会加重不寐证,从而形成恶性循环[8-9]。因此,治疗不寐证合并焦虑抑郁的关键在于补心健脾、以生心血、理气解郁[10]。
本研究分析了归脾汤加减治疗不寐证合并焦虑抑郁状态患者的疗效。归脾汤方中,夜交藤、茯神可安神养心,增加睡眠时间;炒枣仁可补肝;黄芪可补益中气、镇痛镇静,提高机体抵抗力和记忆力;党参、大枣可益气补脾、补血生津;丹参可痈凉血消、除烦清心、活血通经;当归可活血止痛、补益气血、润肠通便;远志可消肿祛痰、益智安神;白术可镇静抗菌、健脾益气;龙眼可养心安神;木香可行气健脾,增加消化液产生量,增强肠胃蠕动功能;炙甘草可调和药性;诸药合用,共奏重镇安神、解郁理气、平衡阴阳、和血养血、健脾养心之功效[11-12]。本研究结果显示,治疗组的总有效率以及治疗后的PSQI 评分、中医症候评分、HAMA 评分、HAMD 评分比之对照组,差异显著(P<0.05)。证实归脾汤加减的效果颇优。
综上,归脾汤加减可有效治疗不寐证合并焦虑抑郁,可提高患者睡眠质量,缓解症状,改善焦虑抑郁状态,具有临床推广应用价值。
