血流变及血栓前标志物在诊断阻塞性睡眠呼吸暂停低通气综合征并发心脑血管血栓栓塞性疾病中的应用价值
2021-04-29谭西英王宇王海合
谭西英, 王宇, 王海合
(新乡市第一人民医院, 河南 新乡453000)
阻塞性睡眠呼吸暂停低通气综合征 (OSAHS) 为呼吸内科常见病, 多发于中年肥胖男性群体, 主要表现为夜间睡眠打鼾, 同时伴呼吸暂停、 白天嗜睡等症状。 近年来, 临床研究[1]表明OSAHS 患者易并发多种心脑血管血栓栓塞性疾病, OSAHS 现已成为此类疾病的独立危险因素, 但至今为止临床对于OSAHS 并发心脑血管血栓栓塞性疾病的具体机制尚未十分明确。 有报道[2]指出, 血流变指标和血栓前标志物的异常改变是血栓栓塞性疾病的重要诱因。 鉴于此, 本研究选取78 例OSAHS 患者作为研究对象, 旨在探讨血流变及血栓前标志物水平对于诊断OSAHS 并发心脑血管血栓栓塞性疾病的价值。
1 资料与方法
1.1 一般资料选取2019 年1 月至2020 年1 月我院收治的78例OSAHS 患者, 按是否并发心脑血管血栓栓塞性疾病分别并发组 (n =39)、 未并发组 (n =39)。 所有患者近期均无创伤、感染、 手术, 排除长期服药抗凝药物或非甾体类抗炎药物者。并发组男27 例, 女12 例; 年龄33 ~67 岁, 平均年龄 (47.90± 8.55) 岁。 未并发组男25 例, 女14 例; 年龄32 ~69 岁, 平均年龄 (47.94 ± 8.03) 岁; 并发疾病类型: 脑血栓栓塞18 例,肺血栓栓塞15 例, 心梗6 例。 两组的一般资料比较, 差异无统计学意义 (P>0.05)。
1.2 方法①多导睡眠图 (PSG) 监测: 通过多导睡眠呼吸监测仪对患者进行睡眠监测, 时间控制在7 h, 主要监测内容涉及体位、 鼾声、 脑电、 眼动、 肌电、 胸腹运动、 口鼻气流、 夜间最低血氧饱和度 (MinSaO2) 及SaO2低于90%时间/总睡眠时间百分比 (TSaO2<90) 等。 ②血流变和血栓前标志物测定: 在PSG 监测的当晚嘱咐患者禁食12 h, 于次日取其10 mL 清晨空腹静脉血, 通过离心方式获得血浆标本, 应用全自动血流变分析仪测定全血粘度, 并测定红细胞电泳时间、 红细胞聚集指数; 同时, 应用全自动凝血分析仪测定D-二聚体 (D-D)、 血管性血友病因子 (vWF)、 抗凝血酶Ⅲ(AT-Ⅲ)。
1.3 观察指标比较两组的血流变指标 (全血粘度、 红细胞电泳时间、 红细胞聚集指数)、 血栓前标志物 (D-D、 vWF、 AT-Ⅲ) 水平, 同时分析血流变指标与睡眠呼吸参数的相关性。
1.4 统计学分析采用SPSS 23.0 统计软件处理数据, 计量资料以±s表示, 行t 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组的血流变指标比较并发组的全血粘度、 红细胞聚集指数均高于未并发组, 红细胞电泳时间长于未并发组, 差异有统计学意义 (P<0.05)。 见表1。
表1 两组的血流变指标比较 (±s)
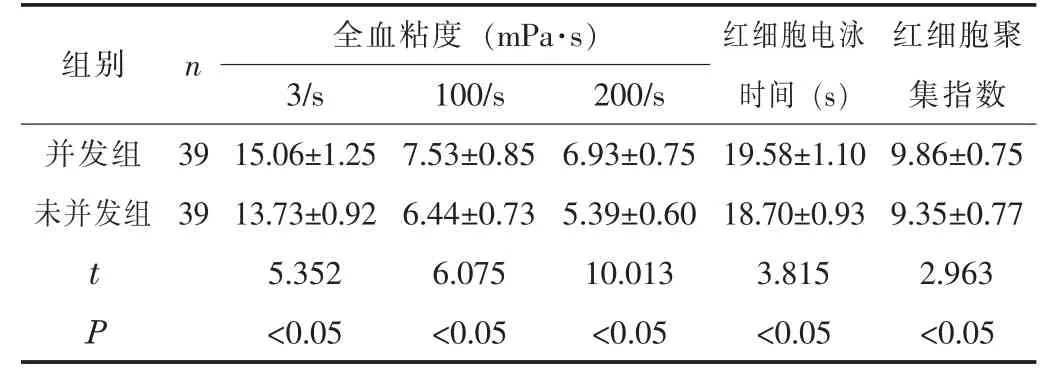
表1 两组的血流变指标比较 (±s)
组别 n 全血粘度 (mPa·s) 红细胞电泳时间 (s)红细胞聚集指数3/s 100/s 200/s并发组 39 15.06±1.25 7.53±0.85 6.93±0.75 19.58±1.10 9.86±0.75未并发组 39 13.73±0.92 6.44±0.73 5.39±0.60 18.70±0.93 9.35±0.77 t 5.352 6.075 10.013 3.815 2.963 P<0.05 <0.05 <0.05 <0.05 <0.05
2.2 两组的血栓前标志物比较并发组的D-D、 vWF、 AT-Ⅲ均高于未并发组, 差异有统计学意义 (P<0.05)。 见表2。
表2 两组的血栓前标志物比较 (±s)
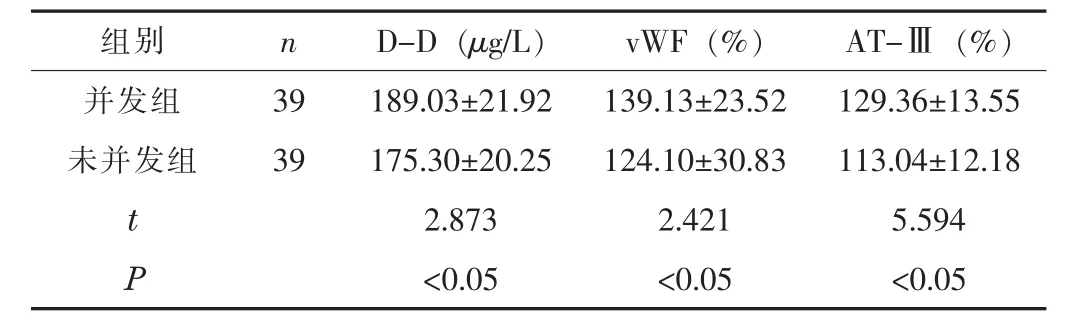
表2 两组的血栓前标志物比较 (±s)
组别 n D-D (μg/L) vWF (%) AT-Ⅲ(%)并发组 39 189.03±21.92 139.13±23.52 129.36±13.55未并发组 39 175.30±20.25 124.10±30.83 113.04±12.18 t 2.873 2.421 5.594 P<0.05 <0.05 <0.05
2.3 血流变指标与睡眠呼吸参数的相关性全血粘度、 红细胞电泳时间、 红细胞聚集指数与呼吸紊乱 (AHI) 指数、 TSaO2<90 呈正相关, 而与MinSaO2呈负相关。 见表3。
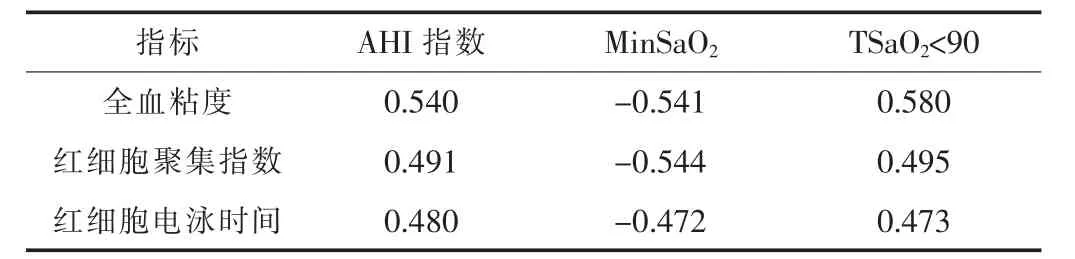
表3 血流变指标与睡眠呼吸参数的相关性
3 讨论
OSAHS 属于一种睡眠呼吸障碍性疾病, 患者在夜间睡眠期间常会反复性出现呼吸暂停低通气并伴或不伴低氧血症, 对患者身体健康威胁较大。 有报道[3]指出, OSAHS 与心脑血管疾病有着十分密切的关系, 其属于心脑血管疾病的重要危险因素, 而在此类心脑血管疾病中, 肺血栓栓塞、 脑血栓栓塞及心梗等心脑血管血栓栓塞性疾病较为多见。 对于OSAHS 并发心脑血管血栓栓塞性疾病的具体机制, 既往有报道[4]指出可能与患者机体脂质代谢紊乱、 血管内皮功能障碍以及氧化应激反应增强等存在一定关系, 但因其发生疾病所涉及的原因较为复杂, 至今临床上尚未完全明确。
临床研究[5]表明, 血流变及血栓前标志物水平异常是造成患者重要脏器血流灌注量不足及诱发血栓栓塞性疾病的主要因素。 本研究结果显示, 并发组的全血粘度、 红细胞聚集指数均高于未并发组, 红细胞电泳时间长于未并发组, 提示相对于单纯OSAHS 患者而言, OSAHS 并发心脑血管血栓栓塞性疾病患者存在血流变指标异常上升的情况。 本研究结果显示, 并发组的D-D、 vWF、 AT-Ⅲ均高于未并发组, 提示相对于单纯OSAHS 患者而言, OSAHS 并发心脑血管血栓栓塞性疾病患者的血栓前标志物水平存在异常上升的情况, 这是由于心脑血管血栓栓塞性疾病患者体内器官系统已处于血栓形成阶段所致。本研究相关性分析结果显示, 全血粘度、 红细胞电泳时间、 红细胞聚集指数与AHI 指数、 TSaO2<90 呈正相关, 而与MinSaO2呈负相关, 提示OSAHS 并发心脑血管血栓栓塞性疾病患者血流变异常变化与其AHI 指数和缺血相关参数存在一定关系, 这与陈绍森等[6]的研究结果较为相似。 分析原因可能是由于OSAHS 患者的血流变指标改变造成其血液循环减慢, 致使体内血液处于高凝状态, 引发微循环障碍, 导致组织缺氧, 诱发血栓, 进而增加了心脑血管血栓栓塞性疾病的发生风险。 临床对于OSAHS 患者的血流变指标改变的具体原因至今尚未完全明确, 可能与下述因素有关: ①夜间低通气及呼吸暂停的反复性发作造成机体出现长期慢性、 间歇性缺氧, 而缺氧会在一定程度上增加血液中红细胞数量; ②夜间缺氧、 睡眠呼吸紊乱的反复性发作, 造成交感神经兴奋性上升, 提高机体应激反应, 从而导致血管紧张素、 心钠素以及醛固酮水平发生变化, 致使患者夜尿和出汗增多; ③夜间缺氧、 呼吸暂停致使患者张口呼吸, 进而导致其呼吸道水分的蒸发量增多。 以上因素造成患者机体内水分大量丢失, 导致血浆容量下降, 红细胞数量上升,进而增强了红细胞的聚集能力, 并提高了血浆粘度。
综上所述, 检测血流变及血栓前标志物有助于诊断OSAHS并发心脑血管血栓栓塞性疾病, 对临床诊治有重要作用。
