粘连性与植入性胎盘植入的MRI征象分析
2021-04-25吴秀丽周荣真林双翔郑珂黄善强
吴秀丽 周荣真 林双翔 郑珂 黄善强*
胎盘植入谱系疾病(PAS)包括胎盘与子宫肌层的异常黏附和侵犯的整个疾病范畴,病理上根据胎盘植入深度的不同,将其进一步分为粘连性胎盘(PA)植入,胎盘绒毛附着于子宫肌层;植入性胎盘(PI)植入,胎盘绒毛侵入部分子宫肌层;穿透性胎盘(PP)植入,绒毛侵入子宫肌层并穿透子宫肌壁直达浆膜层,甚至侵及邻近器官如膀胱等[1]。临床上,PI型和PP型胎盘植入均有较高的产后大出血及子宫切除的风险[2],而PA型胎盘植入对应的风险较低[3]。其中,PP型胎盘植入最为严重,但比较容易识别,影像学上可出现膀胱受侵犯或胎盘局部外生性团块等特异性征象[4],而PA型和PI型胎盘植入影像学缺乏特异性征象,诊断常容易混淆,目前鲜有MRI鉴别PA型和PI型胎盘植入的研究报道。
1 资料与方法
1.1 临床资料 选取2016年1月至2020年5月温州医科大学附属台州医院就诊的胎盘植入患者70例。(1)纳入标准:①经本院产科手术确诊为胎盘植入;②术前行胎盘MRI检查;③有完整的临床、影像资料。(2)排除标准:①穿透型胎盘植入;②患者无法配合导致图像质量不佳。根据胎盘植入类型分为PA组(粘连性胎盘植入)37例,PI组(植入性胎盘植入)33例。
1.2 方法 (1)MRI平扫:患者取仰卧位,检查前适度充盈膀胱,采用GE Signa 1.5T磁共振扫描仪,以体线圈及腹部相控阵线圈分别作为发射线圈和接收线圈。扫描范围,子宫底部到耻骨联合。扫描体位,轴位、冠状位、矢状位。扫描方法及参数:①单次激发快速自旋回波(SSFSE)序列:TR 1800 ms,TE 80 ms,矩阵256×256,FOV 340 mm,反转角20°,层厚4 mm,层间距1 mm。②二维真实稳态进动快速成像(FIESTA)序列:TR 3.8~5.0 ms,TE 1.5~1.8 ms,矩阵256×256,FOV 340 mm,反转角10°,层厚4 mm,层间距1 mm。矢状位加扫脂肪抑制。③自旋回波(SE)序列T1WI:TR 100 ms,TE 4.6 ms,矩阵256×256,FOV 340 mm,反转角20°,层厚 4 mm,层间距1 mm。④矢状位弥散加权成像(DWI)序列:TR 3500 ms,TE最小值,矩阵256×256,FOV 340 mm,反转角10°,层厚 5 mm,层间距1 mm,b=700。(2)图像分析:在仅知患者一般信息的情况下,由2名>10年妇产科MRI诊断经验的放射科医师通过PACS系统共同阅片,最后达成一致诊断。评价胎盘植入MRI征象,记录各征象检出率,参照SAR和ESUR在PAS的MRI诊断联合共识[4]:①胎盘内T2低信号带;②胎盘局限性隆起;③胎盘后T2低信号带中断/消失;④子宫肌层变薄/中断;⑤膀胱壁毛糙/中断;⑥胎盘局部外生性团块;⑦胎盘床异生血管。
1.3 统计学方法 采用 SPSS 20.0统计软件。计数资料以n(%)表示,采用χ2检验。符合正态分布计量资料以(±s)表示,采用t检验;不符合正态分布以M(Q1,Q3)表示,采用秩和检验。以P<0.05为差异有统计学意义。
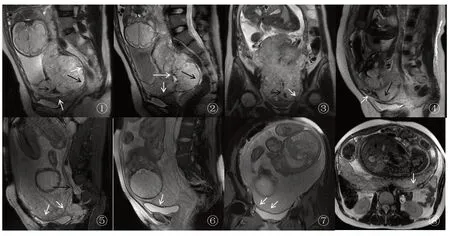
图1 ①-③:完全性前置胎盘,胎盘信号不均匀,可见T2低信号带(短黑箭头)、胎盘局限性隆起(长黑箭头)、胎盘后低信号带消失及子宫肌层变薄(短白箭头)、胎盘内异常血管(长白箭头)。图④:完全性前置胎盘,胎盘信号不均匀,可见T2低信号带(短黑箭头)、胎盘局限性隆起(长黑箭头)、胎盘后低信号带消失及子宫肌层变薄(短白箭头)。图⑤:疤痕子宫,凶险性前置胎盘,可见胎盘局限性隆起(长黑箭头)、胎盘后低信号带毛糙及子宫肌层变薄(短白箭头)。图⑥-⑦:完全性前置胎盘,胎盘信号较均匀,可见胎盘后低信号带中断、消失伴相应部位子宫肌层变薄(短白箭头)。图⑧:胎盘信号较均匀,可见胎盘后低信号带中断、消失伴相应部位子宫肌层变薄(短白箭头)
2 结果
2.1 两组胎盘植入患者的临床资料与手术结果比较 PA型胎盘植入37例(52.8%),PI型胎盘植入33例(47.2%)。术中出血量和子宫全切两组比较有显著差异有统计学意义(P<0.05)。见表1。
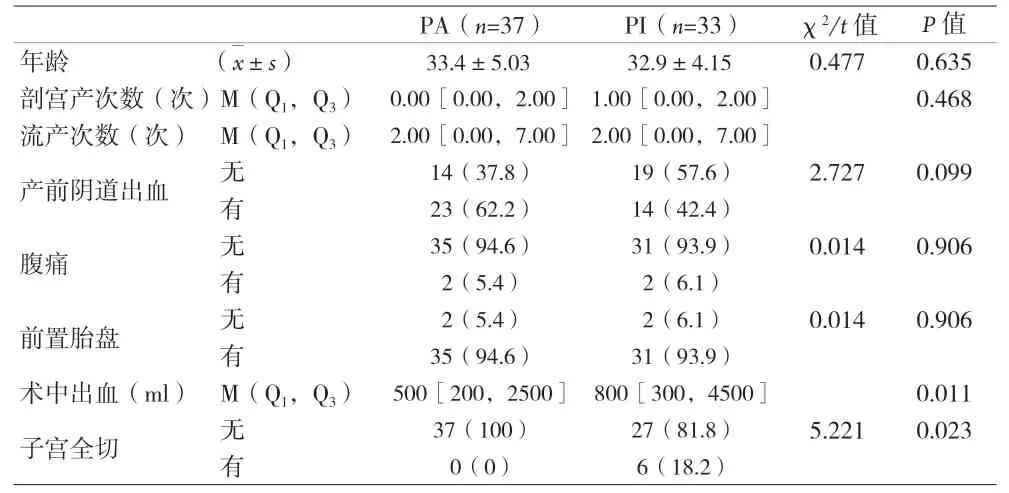
表1 两组胎盘植入患者的临床资料及手术结果比较[n(%)]
2.2 两组患者胎盘植入MRI征象比较 见表2、图1。

表2 两组患者胎盘植入MRI征象比较[n(%)]
3 讨论
PAS患者的临床结局与胎盘植入深度和宫旁浸润程度密切相关[5],入侵越深手术风险就越大,出现产后出血、泌尿系统损伤等并发症的可能性越高[6]。本研究PI组患者术中出血量高于PA组,且植入性胎盘存在子宫全切的风险,而粘连性胎盘植入患者术中均无切除子宫,与既往研究相符[3]。患者年龄、流产次数,与产前阴道流血、腹痛症状,两组比较差异均无统计学意义,提示年龄、流产次数、产前阴道流血及腹痛不能作为区分胎盘植入类型的依据。既往研究[7-8]认为,既往剖宫产和前置胎盘是导致胎盘植入的重要危险因素。本研究PA组和PI组胎盘植入患者的既往剖宫产次数比较差异无统计学意义,可能与选取的胎盘植入类型和样本量较小有关;所有患者中,前置胎盘者占比94.3%,其中PA组94.6%,PI组93.9%,两组比较差异无统计学意义,不排除与MRI检查患者过度选择有关,需要增大样本量进一步验证。
分析两组胎盘植入患者的MRI图像,胎盘内T2低信号带、胎盘局限性隆起、胎盘后T2低信号带中断/消失等征象有显著差异,可用于鉴别PA型与PI型胎盘植入。胎盘内T2低信号带,是由于胎盘内反复出血或梗死而导致纤维蛋白沉积[9],与术中失血和子宫切除有关,是PAS孕妇预后不良的重要预测指标[10],本研究PI组胎盘内T2低信号带出现概率(81.8%)明显高于PA组(45.9%)。胎盘局限性隆起,是由于胎盘绒毛侵入子宫肌层而导致周围结构完整性破坏[11],与胎盘植入及穿透高度相关,是评估子宫肌层侵犯的有用征象[12]。胎盘后低信号带中断/消失是胎盘植入的直接征象,常出现在胎盘绒毛异常侵袭的区域,由于PA型胎盘植入深度较浅,该征象有时难以辨别。本研究中该征象在PA组胎盘植入的出现概率(54.1%)低于PI型(100%),差异有统计学意义。
子宫肌层变薄/中断是胎盘植入的直接征象,是MRI辅助诊断PAS敏感度较高的征象,但其受观察者主观性影响较大[4],且晚孕期子宫生理性变薄也会影响该征象的识别。本研究该征象两组比较差异无统计学意义,故不能作为鉴别PA型和PI型胎盘植入的依据。PAS孕妇胎盘发育异常,可使胎盘床血管结构产生改变,胎盘床异生血管可伴胎盘/子宫界面内层中断向子宫肌层延伸,胎盘侵袭性越强,胎盘床血管变化越明显。BOURGIOTI等[13]研究发现,子宫肌层变薄/中断是影响胎盘植入深度的独立危险因素,张慧婧等[8]对比PP型和PI型患者的超声图像,发现该征象在两组之间差异有统计学意义,而本研究PA组和PI组胎盘植入患者子宫肌层变薄/中断检出率比较差异无统计学意义(P>0.05),可能与未纳入PP型胎盘植入患者且分组与以往研究不同有关。膀胱壁毛糙/中断和胎盘局部外生性团块为PP型胎盘植入的特异性征象,膀胱壁毛糙/中断提示胎盘穿透子宫肌层向膀胱侵犯,胎盘局部外生性团块是指胎盘组织穿透子宫向外突出呈团块状[4],此两种征象在本研究PA组患者中均未出现。PI组出现膀胱壁毛糙/中断患者2例,可能与子宫肌层变薄及膀胱充盈不佳有关,PI组有1例表现为胎盘局部外生性团块,分析发现该患者存在胎盘/子宫隆起,相应部位子宫壁菲薄,导致误判。
综上所述,粘连性胎盘植入和植入性胎盘植入患者的MRI表现有一定的特征性,依据胎盘内T2低信号带、胎盘局限性隆起、胎盘后低信号带中断/消失可以在术前鉴别胎盘植入的类型,并指导临床采取相应措施,避免不良结局的发生。
