右美托咪定自控镇痛对卵巢癌病人镇痛效应和免疫功能的影响
2021-04-24厦门市妇幼保健院麻醉科厦门36003南充市中心医院麻醉科南充637000
( 厦门市妇幼保健院麻醉科,厦门36003 ; 南充市中心医院麻醉科,南充637000)
张运宏1林 鹏1李 刚2喻红彪2任思宏2贾俊香1△
癌症病人的免疫功能与肿瘤的发生、发展有密切的关系,术后疼痛可抑制机体免疫系统,而术后免疫功能的抑制会增加恶性肿瘤病人术后肿瘤转移的风险[1]。因此,有效地控制癌症病人术后疼痛,改善病人术后免疫功能显得格外重要。尽管病人自控镇痛 (patient controlled analgesia, PCA) 技术在不断改进,但至今仍有50%~70%的病人存在术后镇痛不全[2]。右美托咪定是一种新型高选择性α2肾上腺素能受体激动剂,临床研究发现复合右美托咪定可明显改善术后镇痛效果[3~5]。但术后不同的镇痛方式对病人免疫功能影响是不一样的[6]。卵巢癌根治术后采用右美托咪定硬膜外自控镇痛(patient controlled epidural analgesia, PCEA )和静脉自控镇痛(patient controlled intravenous analgesia, PCIA)对病人免疫功能的影响是否一样,何者有利病人术后免疫功能,目前尚不清楚。本研究拟观察右美托咪定硬膜外和静脉自控镇痛对卵巢癌根治术病人术后镇痛效应和免疫功能的影响,为临床麻醉术后针对癌症病人选择合适的镇痛方式提供参考。
方 法
1.一般资料
本研究采取前瞻性、随机、对照的临床研究。选择2016 年6 月至2018 年9 月来我院择期行卵巢癌根治术病人224 例,年龄46~58 岁;体重48~67 kg,ASA I-II 级。采用随机数字表法将所有病人分为四组,每组56 例:舒芬太尼静脉自控镇痛组(SIA 组)、右美托咪定复合舒芬太尼静脉自控镇痛组(DSIA 组)、罗哌卡因硬膜外自控镇痛组(REA 组)和右美托咪定复合罗哌卡因硬膜外自控镇痛组(DREA 组)。该研究已通过南充市中心医院医学伦理委员会批准(NC2015120214),并与病人及家属签署知情同意书。
纳入标准:①符合《卵巢癌诊疗规范(2018 年版)》中诊断标准;②行卵巢癌根治术;③肝功能和肾功能无异常;④内分泌功能及凝血功能正常;⑤血红蛋白和血小板在正常范围内。
排除标准:①神经系统疾病病史;②硬膜外穿刺禁忌证;③局部麻醉药过敏史。
2.方法
四组病人均无术前用药。病人入手术室后建立左上肢静脉通道,输注复方林格氏液6~10 ml (kg·h)。常规监测ECG、SpO2、SBP、DBP 和BIS 值。REA组和DREA 组病人于全麻诱导前,选择L1-2间隙行硬膜外穿刺,置入并保留硬膜外导管。所有病人麻醉诱导采用静脉注射咪达唑仑0.05 mg/kg,丙泊酚1.5 mg/kg,舒芬太尼0.5 μg/kg,顺式阿曲库铵0.12 mg/kg。经口明视气管插管后采用Drager 麻醉机控制呼吸。术中麻醉维持采用吸入2%~3.5%七氟醚,间断静脉注射舒芬太尼5~10 μg 和顺式阿曲库铵5 mg,维持BIS 值40~60。手术结束前10 min SIA 组和DSIA 组病人静脉注射舒芬太尼5 μg 作为术后镇痛负荷量,然后分别采用舒芬太尼和右美托咪定复合舒芬太尼静脉自控镇痛;REA组和DREA 组病人硬膜外腔注射0.25%罗哌卡因5 ml 作为术后镇痛负荷量,然后分别采用罗哌卡因和右美托咪定复合罗哌卡因硬膜外自控镇痛。其中SIA 组静脉自控镇痛泵采用舒芬太尼3 μg/kg + 昂丹司琼8 mg +生理盐水总容量为100 ml,DSIA 组静脉自控镇痛泵采用舒芬太尼3 μg/kg + 右美托咪定7.2 μg/kg + 昂丹司琼8 mg + 生理盐水总容量为100 ml,REA 组硬膜外自控镇痛泵采用罗哌卡因150 mg +生理盐水总容量为100 ml,DREA 组硬膜外自控镇痛泵采用罗哌卡因150 mg + 右美托咪定7.2 μg/kg +生理盐水总容量为100 ml。待病人清醒、自主呼吸完全恢复后拔管送麻醉恢复室,当病人Aldrete 评分> 19 送回病房。
3.观察指标
术 前30 min (T0)、术 后 即 刻(T1)、6 h (T2)、18 h (T3)、36 h (T4)、72 h (T5)各抽取病人静脉血5 ml,采用流式细胞术检测T 淋巴细胞亚型(CD3+,CD4+, CD8+, CD4+/CD8+)水平和自然杀伤(NK)细胞活性;术后1 h (T1)、6 h (T2)、12 h (T3)、24 h (T4)、48 h (T5)时分别记录病人静息状态和运动状态疼痛视觉模拟评分法(visual analogue scale, VAS) 评分和Ramsay 镇静评分。VAS 评分用于疼痛评估,0 分代表没有任何疼痛感;3 分以下有轻微的疼痛;4~6分疼痛较为明显;7~10 分疼痛非常剧烈,难以忍受。Ramsay 镇静评分共6 分,2~4 分镇静满意,5~6分镇静过度。观察各组病人术后皮肤瘙痒、恶心、呕吐的发生情况。
4.统计学分析
采用SPSS 18.0 统计软件对试验数据进行统计分析。计量资料以均数±标准差(±SD)表示,组间比较采用两因素重复测量资料方差分析,组间两两比较采用LSD-t检验,组内时间两两比较为差值t检验;两组病人术后皮肤瘙痒、恶心、呕吐的发生情况采用X2检验,P< 0.05 为差异有统计学意义。
结 果
1.四组病人一般情况比较
四组病人年龄、体重、手术时间、以及麻醉时间比较差异无统计学意义(P> 0.05,见表1)。
2.四组病人各时刻CD3+, CD4+, CD8+, CD4+/CD8+和NK 细胞水平变化情况
与T0时比较,四组病人CD3+, CD4+和CD4+/CD8+水平在T1-T5时均降低(P< 0.05)。四组病人NK 细胞水平在T1-T2时较T0时均显著升高(P< 0.05),在T3时下降至术前水平;T4-T5时SIA和DSIA 组NK 细胞水平较T0时显著降低(P< 0.05)。与DSIA 组相比,T3-T5时DREA 组CD3+, CD4+和CD4+/CD8+均明显升高,T4-T5时DREA 组NK 细胞水平显著升高(P< 0.05,见表2)。
3.四组病人术后不同时刻VAS 评分比较
与T1时相比,REA 组T2-T4时、SIA 组T2-T5时、DSIA 组T2及T5时静息VAS 评分均显著升高(P<0.05);REA 组T2-T3时、SIA 组T2-T5时、DSIA 组T2-T4时运动VAS 评分均显著升高(P< 0.05)。与SIA 组相比,REA 组及DSIA 组T2-T5时、DSIA 组T2及T3时静息VAS 评分均显著降低(P< 0.05);REA 组及DREA 组T1-T5时、DSIA 组T2-T5时运动VAS 评分均显著降低(P< 0.05)。与REA 组相比,DREA 组T2-T4时静息VAS 评分显著降低,SIA 组及DSIA 组T2-T5时静息VAS 评分均显著升高(P<0.05);DREA 组T2及T4时运动VAS 评分显著降低,SIA 组及DSIA 组T1-T5时运动VAS 评分均显著升高(P< 0.05)。与DSIA 组比较,REA 组及DREA组T2-T5时静息VAS 评分均显著降低,SIA 组T2及T3时静息VAS 评分均显著升高(P< 0.05);REA 组及DREA 组T1-T5时运动VAS 评分均显著降低,SIA 组T2-T5时运动VAS 评分均显著升高(P< 0.05,见表3)。
4.四组病人术后不同时刻Ramsay 镇静评分比较
与T1时相比,REA 组T2-T4时、SIA 组T2-T5时、DSIA 组T2及T5时病人Ramsay 镇静评分显著降低(P< 0.05)。与SIA 组相比,REA 组T2、T4及T5时、DREA 组T2-T5时、DSIA 组T3及T4时病人Ramsay 镇静评分显著升高(P<0.05)。与REA 组相比,DREA 组T2-T4时Ramsay 镇静评分显著升高,SIA 组T2及T5时、DSIA 组T2时Ramsay 镇静评分显著降低(P< 0.05)。与DSIA 组相比,REA 组T2时、DREA 组T2-T5时Ramsay 镇静评分显著升高,SIA组T3及T4时Ramsay 镇静评分显著降低(P< 0.05,见表4)。
5. 四组病人术后镇痛不良反应发生情况
术后SIA 和DSIA 组病人恶心和呕吐的发生率较REA 和DREA 组显著升高(P< 0.05),但皮肤瘙痒的发生率四组间无明显差别(P> 0.05,见表5)。
表1 四组病人一般情况比较(n = 56,±SD)

表1 四组病人一般情况比较(n = 56,±SD)
组别 年龄(岁) 体重(kg) 手术时间(min) 麻醉时间(min)REA 组 52.9±6.5 61.6±8.2 218.5±21.7 235.8±27.2 DREA 组 53.6±6.1 62.4±7.5 221.8±24.1 238.4±29.4 SIA 组 54.2±7.3 61.8±7.3 220.3±22.6 236.9±27.7 DSIA 组 53.7±6.7 62.1±7.8 219.7±23.3 237.2±26.8
表2 四组病人各时刻CD3+, CD4+, CD8+, CD4+/CD8+和NK 细胞水平比较(n = 56,±SD)

表2 四组病人各时刻CD3+, CD4+, CD8+, CD4+/CD8+和NK 细胞水平比较(n = 56,±SD)
aP < 0.01,与T0 相比(Bonferroni 法校正);bP < 0.05,与同时刻SIA 组相比;cP < 0.05,与同时刻REA 组相比;dP < 0.05,与同时刻DSIA 组相比
时刻 组别 CD3+ CD4+ CD8+ CD4+/CD8+ NK%T0 REA 组 63.95±10.41 31.82±4.53 23.78±5.44 1.32±0.48 19.7±5.8 DREA 组 64.12±11.24 32.35±5.26 22.55±4.85 1.38±0.46 18.5±7.3 SIA 组 64.54±10.83 31.61±5.73 22.67±5.26 1.37±0.51 18.6±6.4 DSIA 组 63.75±10.32 32.16±4.41 23.69±5.32 1.35±0.52 19.3±6.6 T1 REA 组 49.75±8.36a 21.84±4.65a 20.17±5.76a 1.17±0.33a 33.6±8.4a DREA 组 48.11±7.34a 21.36±4.72a 20.64±4.57a 1.14±0.38a 32.4±9.2a SIA 组 49.65±8.58a 20.62±4.37a 20.75±4.74a 1.08±0.31a 33.5±8.7a DSIA 组 48.65±8.77a 21.53±4.43a 21.52±4.92a 1.10±0.42a 32.7±9.3a T2 REA 组 48.12±8.21a 20.76±4.77a 20.24±5.73a 1.12±0.61ab 25.6±7.4a DREA 组 49.83±6.84a 21.58±4.84a 20.52±4.36a 1.25±0.36abcd 24.5±8.6a SIA 组 48.72±8.45a 20.78±4.45a 20.31±4.82a 0.92±0.23ac 25.3±8.3a DSIA 组 49.87±8.21a 21.36±4.23a 20.38±4.43a 1.03±0.54ab 25.8±7.7a T3 REA 组 52.54±9.15abcd 20.28±4.63a 20.51±5.62a 1.06±0.67ab 20.2±6.5b DREA 组 54.48±8.43abd 21.31±4.58ab 20.52±4.35a 1.18±0.28abcd 20.3±5.7b SIA 组 47.64±9.37ac 19.64±4.45a 20.22±4.48a 0.85±0.25ac 19.1±6.2c DSIA 组 50.45±9.26abc 20.68±4.42a 20.61±4.75a 0.98±0.46ab 19.5±6.5 T4 REA 组 54.68±9.51ab 22.83±4.33abcd 21.24±5.78abcd 1.16±0.36ad 19.2±5.3abd DREA 组 56.11±7.34abcd 24.81±4.61abd 22.28±4.83bcd 1.26±0.34abcd 19.4±8.1bd SIA 组 50.54±9.62ac 18.33±4.52ac 19.34±5.15a 0.84±0.32ac 16.7±6.7ac DSIA 组 53.54±9.15ab 19.83±4.67ac 19.12±4.97a 0.93±0.27ac 17.2±6.4ac REA 组 56.53±9.67abd 26.59±5.07abd 22.81±4.82 1.22±0.52abd 18.4±5.3abd DREA 组 58.78±8.14abcd 28.17±4.13abcd 21.53±4.53 1.36±0.35bcd 19.6±7.4bcd SIA 组 51.54±9.36ac 20.56±4.83ac 21.12±5.75 0.87±0.29ac 16.5±6.5ac DSIA 组 54.54±9.42abc 22.85±4.36abc 22.12±5.59 0.95±0.55ac 17.2±6.2a T5
表3 四组病人术后不同时刻静息和运动VAS 评分比较(n = 56,±SD)
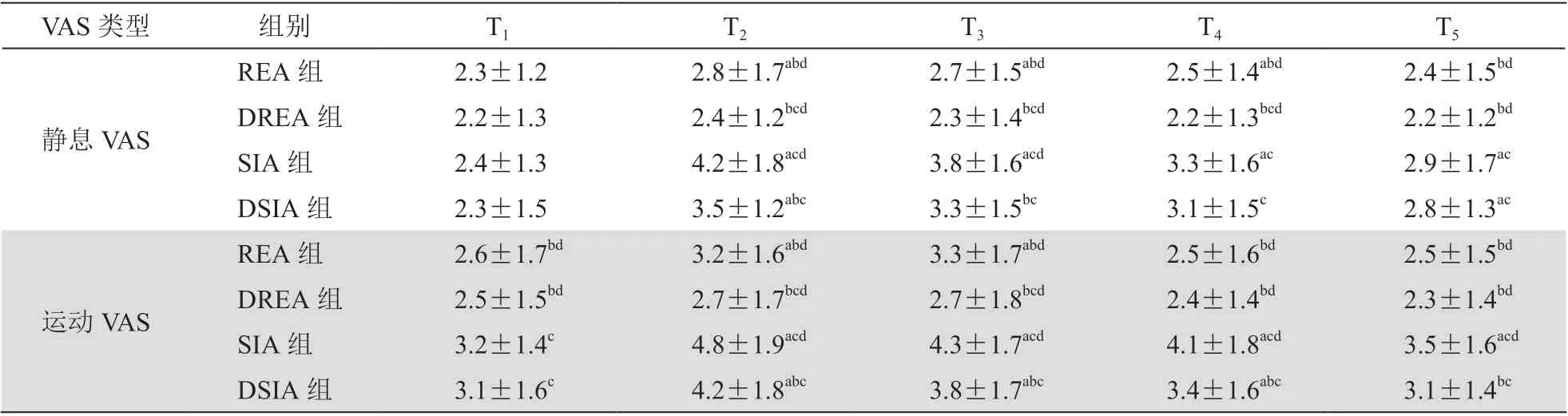
表3 四组病人术后不同时刻静息和运动VAS 评分比较(n = 56,±SD)
aP < 0.0125,与T1 相比(Bonferroni 法校正);bP < 0.05,与同时刻SIA 组相比;cP < 0.05,与同时刻REA 组相比;dP < 0.05,与同时刻DSIA 组相比
VAS 类型 组别 T1 T2 T3 T4 T5静息VAS REA 组 2.3±1.2 2.8±1.7abd 2.7±1.5abd 2.5±1.4abd 2.4±1.5bd DREA 组 2.2±1.3 2.4±1.2bcd 2.3±1.4bcd 2.2±1.3bcd 2.2±1.2bd SIA 组 2.4±1.3 4.2±1.8acd 3.8±1.6acd 3.3±1.6ac 2.9±1.7ac DSIA 组 2.3±1.5 3.5±1.2abc 3.3±1.5bc 3.1±1.5c 2.8±1.3ac REA 组 2.6±1.7bd 3.2±1.6abd 3.3±1.7abd 2.5±1.6bd 2.5±1.5bd DREA 组 2.5±1.5bd 2.7±1.7bcd 2.7±1.8bcd 2.4±1.4bd 2.3±1.4bd SIA 组 3.2±1.4c 4.8±1.9acd 4.3±1.7acd 4.1±1.8acd 3.5±1.6acd DSIA 组 3.1±1.6c 4.2±1.8abc 3.8±1.7abc 3.4±1.6abc 3.1±1.4bc运动VAS
表4 四组病人术后不同时刻Ramsay 镇静评分情况比较(n = 56,±SD)
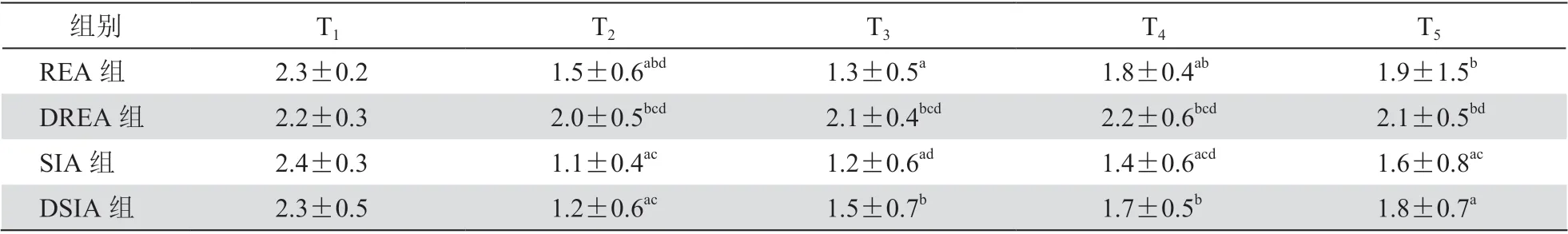
表4 四组病人术后不同时刻Ramsay 镇静评分情况比较(n = 56,±SD)
aP < 0.0125,与T1 相比(Bonferroni 法校正);bP < 0.05,与同时刻SIA 组相比;cP < 0.05,与同时刻REA 组相比;dP < 0.05,与同时刻DSIA 组相比
组别 T1 T2 T3 T4 T5 REA 组 2.3±0.2 1.5±0.6abd 1.3±0.5a 1.8±0.4ab 1.9±1.5b DREA 组 2.2±0.3 2.0±0.5bcd 2.1±0.4bcd 2.2±0.6bcd 2.1±0.5bd SIA 组 2.4±0.3 1.1±0.4ac 1.2±0.6ad 1.4±0.6acd 1.6±0.8ac DSIA 组 2.3±0.5 1.2±0.6ac 1.5±0.7b 1.7±0.5b 1.8±0.7a

表5 四组病人术后恶心、呕吐和皮肤瘙痒发生率比较(例)
讨 论
卵巢癌是所有妇科癌症中最凶险同时亦是典型的免疫抑制性肿瘤。免疫系统在卵巢癌的发病机制、疾病进展和病人总体生存率中起着积极的作用,刺激免疫系统或恢复免疫抑制将有助于癌症的治疗[7]。术后疼痛因素可潜在影响肿瘤复发与转移,同时抑制机体免疫系统。因此癌症病人术后完善的镇痛可减轻免疫抑制,将有助于术后康复。
尽管病人自控镇痛(PCA)技术在不断改进,但至今仍有大量的病人存在术后镇痛不全。有研究发现右美托咪定联合舒芬太尼PCIA 可改善手术病人的术后镇痛效果和术后早期认知功能[8]。同时右美托咪定联合布比卡因与单独布比卡因术后硬膜外自控镇痛比较,发现右美托咪定与布比卡因联合硬膜外输注可更好地控制创伤病人术后疼痛[9]。因此,本研究将右美托咪定应用到PCIA 和PCEA 中观察卵巢癌病人术后镇痛效果。发现术后PCIA 组病人静息和运动VAS 均较PCEA 组病人显著升高,表明PCIA 组病人术后镇痛效果较PCEA 组差。Hwang等[10]比较了PCEA 和PCIA 对腹腔镜前列腺癌根治术病人术后镇痛效果,发现PCEA 术后镇痛效果好且病人满意度高于PCIA,与本研究结果一致。
本研究中四组病人术后各时间点CD3+, CD4+,CD4+/CD8+和NK 细胞水平均明显降低,表明细胞免疫均被抑制,手术与麻醉加重了卵巢癌病人术后免疫功能的抑制。其中术后36~72 h PCEA 组病人免疫功能的抑制程度均较PCIA 组轻,表明PCEA组病人免疫功能恢复较早,与龚旭华等[11]报道一致。挥发性麻醉剂和阿片类药物的使用会导致细胞免疫抑制,可能增加癌症复发率,最终影响癌症病人预后[6]。本研究中PCEA 组病人镇痛药物不含阿片类药物,而PCIA 泵中主要镇痛药物为舒芬太尼,病人采用PCEA 对免疫功能的抑制较PCIA 轻,表明PCEA 更适合该类病人的术后镇痛。研究中发现18~72 h 时DREA 组病人CD3+, CD4+, CD4+/CD8+和NK 细胞水平较REA 组升高,显示DREA 组病人细胞免疫抑制较REA 组轻。动物实验研究发现焦虑可显著降低淋巴细胞总数和免疫球蛋白浓度,抑制了细胞核体液免疫系统[12]。同时临床研究也显示焦虑可导致CD3+T 细胞、CD45+T 细胞、CD3+/CD4+辅助T 细胞和CD3+/CD8+细胞毒性T 细胞数量减少[13]。说明焦虑会导致病人细胞免疫功能下降。本研究中REA 组6~36 h 时Ramsay 镇静评分较DREA 组低,显示复合右美托咪定可减少病人术后焦虑和不安程度,因此DREA 组病人因焦虑导致的免疫抑制亦相对减少。
术后恶心呕吐(postoperative nausea and vomiting, PONV)是手术麻醉后的一种常见并发症,给病人造成的苦恼甚至超过了术后疼痛[14]。本研究中PCEA 组病人恶心呕吐的发生率较PCIA 组显著降低。Zheng 等[15]临床研究发现PCIA 组病人恶心呕吐发生率亦较高,与本研究结果一致。临床研究发现右美托咪定能降低PONV 的发生率和严重性,同时减少术后疼痛[16]。本研究中DREA 组和DSIA 组分别较REA 组和SIA 组恶心呕吐率低,表明右美托咪定的应用可以减少病人术后自控镇痛恶心呕吐的发生。
Clarke 等[17]研究发现硬膜外镇痛在活体肝移植术后镇痛效果较好,但皮肤瘙痒感明显多于静脉PCA。这主要是因为硬膜外应用了阿片类镇痛药,而且随着阿片类药物剂量的增加,皮肤瘙痒的发生率就越高[18]。皮肤瘙痒发生率可以通过从硬膜外镇痛溶液中去除阿片类物质来改善,使用无阿片类药物的硬膜外麻醉不仅能很好地控制疼痛,还能减少不良反应[19]。本研究并未在PCEA 中加入阿片类药物,DREA 组病人皮肤瘙痒的发生率与DSIA 组相似,均较低。
综上所述,右美托咪定硬膜外自控镇痛对卵巢癌病人术后免疫功能抑制轻微、镇痛效果好、不良反应少。
