糖尿病对带状疱疹病人的预后影响及其危险因素研究*
2021-04-24吴征元杜佳溪季云晶李胜男王溢文
吴征元 杜佳溪 孙 悦 季云晶 李胜男 王溢文 申 文
(1 江苏省徐州医科大学麻醉学重点实验室,徐州221004;2 徐州医科大学附属医院皮肤科,徐州221002;3 徐州医科大学附属医院疼痛科,徐州221002)
糖尿病 (diabetes mellitus, DM) 是最常见的慢性非传染性疾病之一,其发生主要由于胰岛β 细胞破坏损伤致胰岛素分泌不足或其他原因导致胰岛素敏感性降低所引起[1]。根据国际糖尿病联盟 (International Diabetes Federation, IDF) 的资料显示,全球患有DM 的人数约为4.15 亿,到2040 年预计这一数字将增加至6 亿以上[2]。随着我国人口老龄化进程的加快,糖尿病将影响我国1 亿老年人的晚年健康,这将成为我国最主要的公共卫生问题[1]。
带状疱疹 (herpes zoster, HZ) 是由长期潜伏在脊髓后根或颅神经节内的水痘-带状疱疹病毒(varicella-zoster virus, VZV) 经再激活后引起的感染性皮肤病[3]。我国目前尚缺乏HZ 的大型流行病学调查,近期Yang 等[4]对国内7 所城市医院进行调查后发现,HZ 及带状疱疹后神经痛 (postherpetic neuralgia,PHN) 的患病率分别为7.7%和2.3%,在HZ 病人中,29.8%会发生PHN。大约3/4 的病人存在DM 以及高血压等合并症。HZ 常合并有神经病理性疼痛,可表现为持续性或间断性剧烈疼痛,许多病人可伴有情绪及睡眠障碍,更有甚者会产生自杀倾向。显著影响病人的日常生活和心理健康[3]。
HZ 好发于老年或免疫缺陷的个体中,这主要由VZV 介导的细胞免疫水平(cell-mediated immunity,CMI)降低所致[3]。既往研究表明DM 中HZ 的高发生率可能与DM 中CMI 降低有关[5]。目前较少有研究去分析DM 与HZ 预后情况之间的联系。本研究拟分析在相同治疗方案下,合并DM 的HZ 病人在治疗前后的疼痛以及睡眠质量等方面的差异,并分析影响HZ 病人预后情况的危险因素。
方 法
1.一般资料
本研究已获得徐州医科大学附属医院伦理委员会批准,所有受试者均签署知情同意书(伦理号:XYFY2019-KL050)。采用前瞻性研究设计方法,选取2018 年8 月至2019 年8 月入住我院皮肤科的中胸段HZ 病人90 例,若病人有DM 史,或试验期间一直服用DM 药物,或随机血糖大于200 mg/dl,为D 组(糖尿病组),另一组病人为N 组(非糖尿病组),每组45 例。
纳入标准:①符合2018 年中国专家共识的DM 及HZ 诊断标准,疱疹位于T3-T12脊神经支配区域[1,3];②年龄50~90 岁;③HZ 病程≤14 天;④治疗前疼痛数字评分法(numerical rating scale,NRS)评分 ≥ 4 分。
排除标准:①合并其他疼痛且难以与HZ 鉴别;②存在严重糖尿病并发症(如糖尿病足、糖尿病肾病、糖尿病视网膜病变等);③对红光及基础治疗药物过敏;④合并其他皮肤病(如湿疹、银屑病、多形红斑等);⑤全身严重系统疾病(如恶性肿瘤、肝肾功能不全等);⑥长期使用糖皮质激素或免疫抑制剂;⑦有阿片类药物滥用史;⑧有认知及交流障碍者;⑨拒绝参加试验或拒绝签署知情同意书者。
剔除标准:①受试者自愿退出;②受试者在治疗期间违背方案;③受试者试验过程中参与另一临床试验。
2. 治疗方法
两组病人均采用相同治疗方法,分为基础药物治疗及物理治疗。
(1)基础药物治疗:口服甲钴胺片(卫材(中国)药业有限公司)0.5 mg,每日3 次;加巴喷丁胶囊(江苏恩华药业股份有限公司)第1 天0.1 g,每日3 次,第2 天0.2 g,每日3 次,第3 天0.3 g,每日3 次,根据疼痛程度加用剂量,最高增至0.6 g,每日3 次;膦甲酸钠氯化钠注射液(商品名:可耐;正大天晴药业集团,250 ml:3.0 g)缓慢静脉滴注,每日1 次,连用7 天。补救镇痛:若病人疼痛控制不佳NRS ≥7 分,采用盐酸曲马多胶囊(萌蒂(中国)制药有限公司)100 mg 补救镇痛。
(2)物理治疗:高能量激光治疗仪(英国BTL公司)定向照射,波长1064 nm,功率8 W,10 J/cm。照射皮损范围,每日2 次,一个疗程7 天。
3. 疗效评价
(1)疼痛程度评定:采用NRS 评估疼痛程度,0分为无痛,1~3分为轻度疼痛,4~6分为中度疼痛,7~10 分为重度疼痛,病人从0~10 中选出符合自己疼痛程度的数值。
(2)睡眠情况评定:采用阿森斯失眠量表 (Athens insomnia scale, AIS)评估睡眠质量,该量表有8个问题,每个问题对应4 个等级,分别记为0~3 分,总分越高,问题越严重。
4. 观察指标
由不参与该试验的同一名住院医师评估两组病人入院时、出院时、出院后1 周、1 月及3 月时的NRS 及AIS 评分;记录两组病人皮疹发病时间及完全愈合时间;同时记录住院期间补救药物使用例数和不良事件发生例数以及HZ 病人皮损愈合后3 月的PHN 发生率。
5. 统计学分析
采用IBM SPSS 23.0 软件 (SPSS Inc. Chicago, IL,USA; 2015) 对数据进行统计分析,使用Shapiro-Wilk检验判断连续型资料是否服从正态分布,服从正态分布的定量资料采用均数±标准差(±SD)表示;组间比较采用两独立样本t检验,组内不同时间点的比较采用可重复测量方差分析;非正态分布定量资料采用中位数 (M) 和四分位间距 (IQR) 表示,组间比较采用Mann-Whitney U 检验,组内不同时间点比较采用Friedman 秩和检验;定性资料用频数(率)表示,使用卡方检验或Fisher 确切概率法;采用二分类Logistic 回归分析对HZ 病人发生PHN的影响因素进行单因素及多因素Logistic回归分析,计算比值比 (odds ratio,OR) 及95%可信区间 (confidence interval,CI)。检验水准α = 0.05(双侧),P< 0.05为差异有统计学意义。
结 果
1. 两组病人一般资料比较
两组病人在性别、年龄、BMI、发病部位等一般资料方面无统计学差异(P> 0.05)。在合并症中,两组病人在高血压方面具有统计学意义,而在慢性阻塞性肺疾病(chronic obstructive pulmonary diseases,COPD)及心脑血管疾病方面无统计学差异。与N组相比,D 组发疹时间较短,住院时间及皮损愈合时间显著延长,PHN 发生率也明显增加,差异均具有统计学意义(P< 0.05,见表1)。
2. 两组病人各时间段NRS 评分比较
与入院时相比,两组病人在出院时、出院后1周、1 月及3 月的NRS 评分显著降低(P< 0.05);与N组相比,D 组病人在各时间段的NRS 评分明显增加,差异具有统计学意义(P< 0.05,见表2)。
3. 两组病人各时间段AIS 评分比较
表1 两组一般临床特征(±SD)Table 1 Clinical characteristics of two groups (±SD)

表1 两组一般临床特征(±SD)Table 1 Clinical characteristics of two groups (±SD)
组别Group N 组N Group (n = 45)D 组D Group (n = 45) P年龄(岁)Age (Years) 66.1±9.4 68.8±9.2 0.172性别(男/女)Sex (Male/Female) 17/28 15/30 0.660体重指数(kg/m2) BMI (kg/m2) 24.9±3.1 24.0±3.3 0.225发病部位(左/右)Location (Left/Right) 20/25 16/29 0.389发疹时间(天)Rash time (Days) 5.1±0.9 4.1±1.1 < 0.001住院时间(天)Hospitalization (Days) 8.6±2.0 9.9±1.1 < 0.001皮疹愈合时间(天)Rash heal time (Days) 17.7±2.1 20.2±2.2 < 0.001高血压(是/否)Hypertension (Yes/No) 12/33 21/24 0.049慢性阻塞性肺疾病(是/否)Chronic obstructive pulmonary diseases (Yes/No) 8/37 14/31 0.141心脑血管疾病(是/否)Cardiovascular and cerebrovascular diseases (Yes/No) 12/33 15/30 0.490吸烟史(是/否)Smoking history (Yes/No) 16/29 13/32 0.884饮酒史(是/否)Drinking history (Yes/No) 14/31 16/29 0.655 PHN 发生率(是/否)PHN incidence (Yes/No) 10/35 22/23 0.008
与入院时相比,两组病人在出院时、出院后1周、1 月及3 月的AIS 评分显著降低(P< 0.05);与N 组相比,D 组病人在各时间段的AIS 评分明显增加,差异具有统计学意义(P< 0.05,见表3)。
4. HZ 病人发生PHN 的危险因素Logistic 回归分析
(1)HZ 病人发生PHN 的危险因素Logistic 回归分析中的赋值说明(见表4)。
(2)HZ 病人发生PHN 的单因素Logistic 回归分析:本研究采用单因素Logistic 回归分析方法,在α = 0.1 的水平上,从8 个分析因素中筛选出5 个可能危险因素,分别是:性别、年龄、DM、入院时疼痛评分(简称为初始疼痛)以及皮疹愈合时间(见表5)。
(3)HZ 病人发生PHN 的多因素Logistic 回归分析:采用逐步前进法进行多因素条件Logistic 回归分析,其结果显示有 5 个因素进入模型。合并DM 的HZ 病人发生PHN 的风险较非DM 要高4.52倍(OR= 4.52, 95%CI: 1.05-19.43)。此外,年龄、性别、初始疼痛也与PHN 有明显的关系(OR= 2.49, 95%CI:1.22-5.08;OR= 5.57, 95%CI: 1.23-25.24;OR= 3.57,95%CI: 1.65-7.74);本研究尚未发现皮疹愈合时间与PHN 的发生存在相关关系(OR= 1.26, 95%CI:0.93-1.69),见表6。
5. 两组病人补救药物使用次数及不良反应情况比较
在治疗期间两组病人均未发生严重不良事件。与N 组相比,D 组病人补救药物使用次数明显增加,差异具有统计学差异(P< 0.05),未见两组病人在恶心、呕吐、便秘、头晕等不良反应方面存在差异,但不良反应总发生例数D 组较N 组明显增多(P<0.05,见表7)。

表2 两组各时间段NRS 评分比较[M (IQR)]Table 2 Comparison of NRS scores between two groups at different time points [M (IQR)]

表3 两组各时间段AIS 评分比较[M (IQR)]Table 3 Comparison of AIS score between two groups at different time points [M (IQR)]
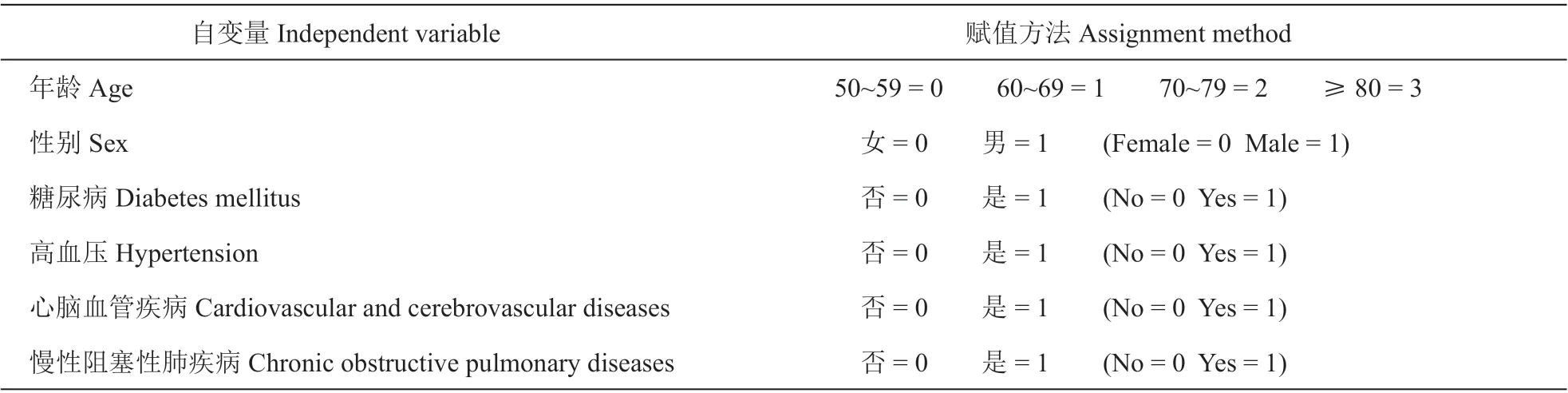
表4 Logistic 回归分析赋值说明Table 4 The variables description of Logistic regression analysis
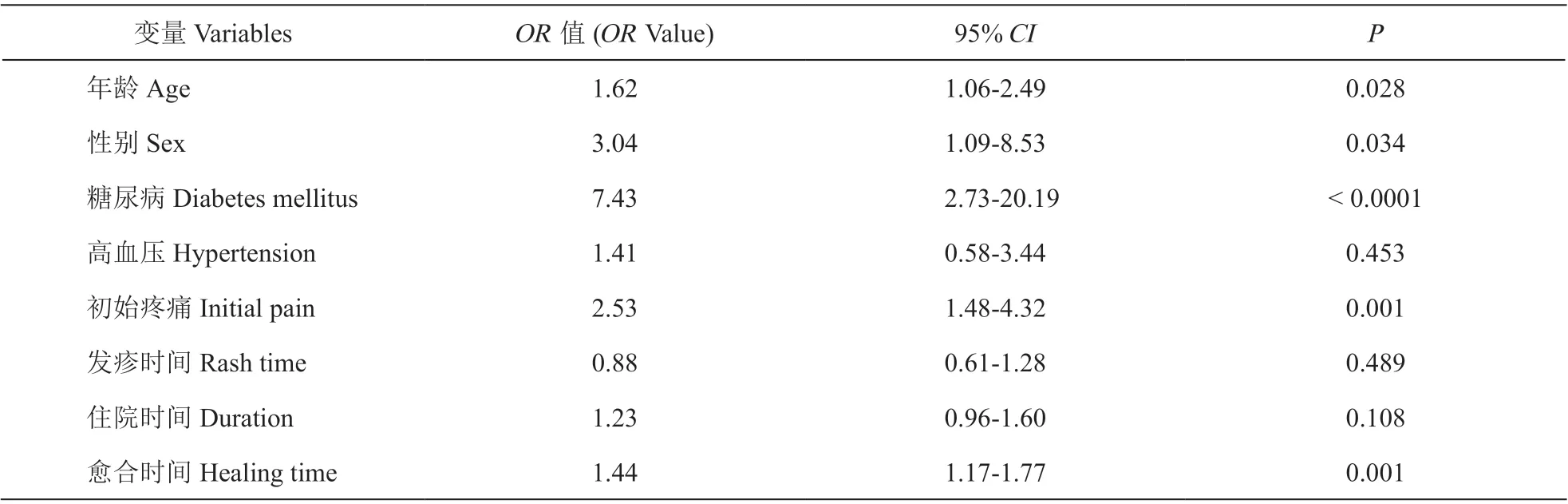
表5 HZ 病人发生PHN 的单因素Logistic 回归分析Table 5 Univariate logistic regression analysis of PHN in patients with HZ
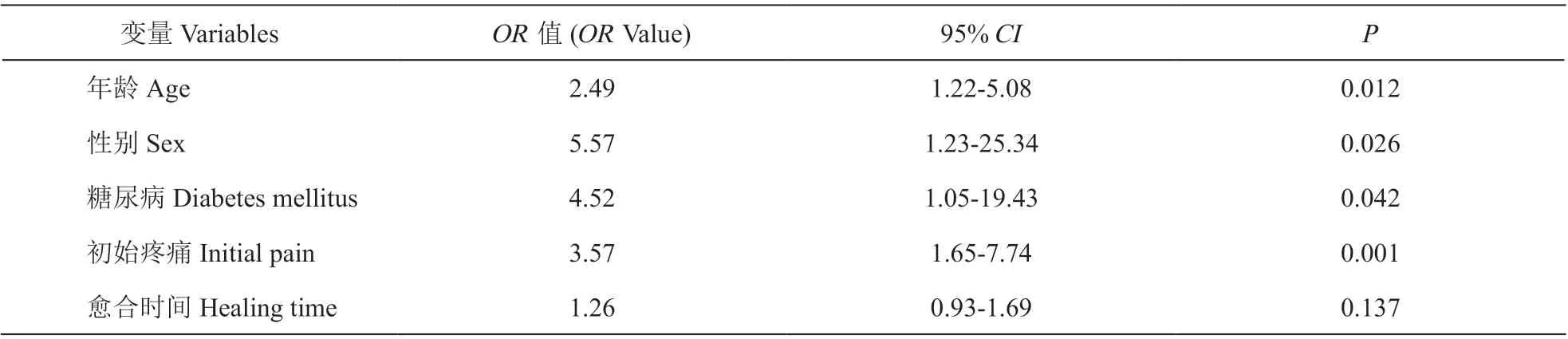
表6 HZ 病人发生PHN 的多因素Logistic 回归分析Table 6 Multivariate logistic regression analysis of PHN in patients with HZ

表7 两组补救药物使用次数及不良反应情况比较Table 7 Comparison of cases of remedial drugs used and adverse reactions between two groups
讨 论
HZ 是由感染神经节中潜伏性VZV 再激活引起的,临床上主要以水痘、疱疹及剧烈疼痛为特征,其疼痛性质多样,常伴有睡眠及情感障碍,严重影响病人的身心健康[3]。DM 是一组以慢性血糖水平增高为特征的代谢性疾病,常伴有CMI 的降低,从而增加感染的风险[1]。既往研究发现DM 合并HZ的病人具有更严重的临床症状,治疗难度也更大[6]。近期台湾一项大型队列研究显示,DM 组的HZ 总发病率较非DM 组高1.16 倍,校正性别、年龄等相关因素后,DM 病人患HZ 的风险较非DM 病人高1.17 倍[7]。越来越多的研究证实,DM 是HZ 发生发展的重要危险因素之一。
本研究发现D 组病人较N 组在发疹时间、住院时长、皮疹愈合时间及PHN 发生率方面存在统计学差异。既往研究认为DM 微血管网络受损所引起的神经元应激反应可能与VZV 再激活有关[8]。Okamoto 等[9]研究发现,DM 病人对VZV 的CMI要显著低于健康对照组,该结果提示CMI 在HZ 的发展过程中具有重要作用。此外,良好的血糖控制,也可影响HZ 的预后。冯文静等[10]研究证实,DM病人合并急性带状疱疹感染时,控制血糖可减轻病人疼痛,降低住院时长,改善预后。DM 合并HZ时常伴有生活质量的降低,为评价病人预后情况,在各时间段进行NRS 及AIS 评分,本研究发现与N 组相比,D 组各时间段评分均升高。既往研究发现,VZV 会损害Aδ、Aβ 及C 感觉神经纤维,可使PHN 疼痛性质多样,严重影响病人日常生活。而DM 也可损害Aδ 以及C 神经纤维,使外周神经受损,造成自发性神经放电以及痛性神经病变,从而表现为灼性神经痛及痛觉过敏[11,12]。有研究证实,瞬时高血糖可增加小直径C 神经纤维的自发性放电,并与神经病理性疼痛增强有关[13]。Either 等[14]研究发现,DM 可显著增强骨性关节炎病人的疼痛程度及相关功能活动评分。与此同时,Monti 等[15]认为DM 可影响中枢神经系统的神经递质,引起自主神经功能紊乱,影响病人睡眠。本研究治疗期间疗效确切,无严重不良反应。
在单因素及多因素Logistic 回归中,发现DM是HZ 病人预后不佳的独立危险因素,这可能与DM 的病理生理机制有关。众所周知,DM 病人常伴有细胞免疫功能的下降,可能会增加感染风险。DM 病人持续高血糖可引起多元醇旁路激活,导致细胞功能损害,从而易发生VZV 感染[16]。Kaiserman 等[8]认为,DM 微血管网络受损而导致的神经元应激反应可能引起VZV 的再激活,从而使HZ 及PHN 风险增加。Geerlings 等[17]认为,DM 病人体内多形核细胞和单核细胞/巨噬细胞的先天性免疫反应(即趋化性、吞噬作用和细胞杀伤)较健康者低。此外,一些微生物可更好的黏附在高葡萄糖的宿主环境中,因此,在DM 合并HZ 病人中更容易发生PHN。
本研究结果显示,年龄、性别是HZ 发展为PHN的重要危险因素,与国内外相关文献结论相似[1~5]。有研究指出,中老年人随年龄增长VZV 特异性细胞免疫功能逐渐降低,HZ 及PHN 的发病率逐渐升高。流行病学资料显示,60 岁以上的HZ 病人发展成PHN 的概率高达50%以上[6]。在一项大型流行病学研究中发现,女性在HZ 及PHN 中的发病率更高,目前关于此机制尚未明确,可能与教育水平、生理及心理因素有关[18,19]。
本研究发现初始疼痛程度也与PHN 的发生发展存在紧密联系。李雪薇等[20]发现,HZ 病人治疗前的VAS 评分也是PHN 的危险因素,与本文结果相似。可能原因为初始疼痛越剧烈,其神经损伤程度较严重。神经纤维的损伤、修复、重塑以及中枢敏化是目前主流的PHN 形成的学说,特别是早期的神经生理病理的改变,直接影响到病情的发生发展[21]。因此,应尽早治疗,有效控制疼痛。本次研究中尚未筛查出皮疹愈合时间为PHN 的相关危险因素,可能与例数较少有关。
有研究指出,高达30%的DM 病人尚未被诊断出来,因此,我们可能低估了DM 的患病率,从而低估了DM 病人中HZ 的真实发病率[18]。早期抗病毒治疗可显著缩短病程,减轻疼痛,促进病变愈合及改善预后。但Forbes 等[22]在一项队列研究中发现早期使用抗病毒药物与PHN 的发展无关。此外,快速和持续的血糖控制是预防病毒感染的最佳措施。Hata 等[23]研究发现,减毒活带状疱疹疫苗可增强老年DM 病人的细胞及体液免疫,且较之健康对照组未发现明显不良反应。还有文献证实,应用带状疱疹疫苗可使HZ 发病风险降低61.1%,使PHN 风险降低66.5%[24]。因此,对于存在感染HZ高危因素的病人(特别是DM)建议接种带状疱疹疫苗。
本研究为一项单中心的观察性研究,样本量相对较小,其临床结论需待大样本、多中心的试验去进一步证实;另外,本研究随访时间较短、治疗期间所使用的量表相对较少、未分析治疗后6 月及更长时间的疗效;未考虑DM 病人血糖控制水平、病程以及是否发展为糖尿病周围神经病变等情况是本研究的不足之处。
综上所述,DM 及HZ 已成为主要的公共健康问题,造成了严重的社会经济负担,需引起社会广泛的关注,应早期预防、诊断及治疗。对于存在PHN 高危因素的病人(如DM),需早期干预,可行神经阻滞及脉冲射频治疗,降低PHN 的发生率,改善病人预后。
