不同类型唇腭裂患者牙周状况及口腔卫生研究
2021-04-23韩晓军习利巧
韩晓军,杜 娟,李 琼,习利巧
(河北省优抚医院 口腔科,河北 石家庄050081)
在胎儿宫内发育的第4周至第12周内发生的上颌突融合不完全会导致唇腭裂的形成[1]。遗传因素是该病最关键的病因,通常可以由单基因或者多基因的遗传模式所决定,但也有可能会起源自一些外源性因素,包括孕期的药物接触、X射线辐射、饮酒、吸烟等情况[2]。流行病学研究发现,唇腭裂的发病率约为0.15%-0.20%,在不同种族、不同地区、不同人群间分布有一定差异。但唇腭裂患者多伴有不同程度的牙弓发育不规则,牙齿萌出异常或牙齿形态异常,并且即使接受修复手术后,形成的瘢痕组织也不利于维持患者口腔卫生和牙齿及牙周组织的健康,这使得唇腭裂的患者罹患慢性牙周病的风险大大提高[3-4]。临床上唇腭裂畸形的范围与形状都有较大的变异性,其类型包括唇裂、腭裂以及唇腭裂。患者的裂隙可以是单侧的或双侧的,也可以是完全性的或不完全的[5]。本研究收集了96例单纯性唇腭裂患者的相关资料,分析并评估不同类型唇腭裂对牙周健康和口腔卫生的影响情况,旨在为临床诊治及针对性预防提供更多依据,现报道如下。
1 资料与方法
1.1 一般资料收集于2019年12月—2020年10月间河北省优抚医院收治的96例非综合征单纯性唇腭裂患者的临床资料。入组患者依照唇腭裂类型不同分为2组,包括唇裂组45例,其中男性27例,女性18例,年龄13-18岁,平均(15.17±3.83)岁,唇腭裂组51例,其中男性30例,女性21例,年龄13-19岁,平均(15.49±3.65)岁。同时纳入随机招募的健康正常儿童50例作为对照组。其中男性30例,女性20例,年龄13-18岁,平均(15.31±3.74)岁。本研究符合《赫尔辛基宣言》相关规定,并通过医院伦理委员会批准。
1.2 纳入与排除标准纳入标准:(1)均为单侧唇腭裂,且非唇腭裂综合征患者,患者智力发育无异常;(2)患者的唇腭裂畸形均通过手术修复;(3)三个月内未接受牙周抗菌治疗;(4)家长文化程度相对较高,既往能督促患者规律刷牙;(5)均为本地区居民,饮食习惯差异不大。排除标准:(1)合并其他严重的先天性发育异常疾病;(2)3个月内接受过手术修复治疗;(3)侵袭性牙周炎或合并口腔恶性疾病;(5)儿童依从性低,无法配合研究。
1.3 方法
1.3.1所有患者均由同一名高年资医生接诊,利用Williams牙周探针,进行检查。本研究检查部位为口腔所有牙齿的6个位点,包括舌侧远中、中央、近中及颊侧远中、中央、近中,每颗牙均重复进行2次测量,取平均值为最终结果。龈沟液的样本采集需要在去除菌斑并干燥后利用专用滤纸条插入远中舌侧和近中颊侧龈沟内,待30 s后再将其取出,之后每隔10 s于同一位点连续取样4次,之后将滤纸条放入含有标本稀释液的EP管中-80℃保存。
1.3.2菌斑指数 如果邻面及龈缘区或者龈沟内有大量软垢则为3分,如果在临面或者龈缘区有中等量菌斑则为2分,如果龈缘区视诊不见菌斑,但探针尖可刮得少量牙菌斑则为1分,如果龈缘区无菌斑则为0分[6]。
1.3.3牙龈指数 如果牙龈有溃疡、明显红肿或自动出血,重度炎症则为3分;牙龈探诊出血、水肿光亮、色红,有中度炎症则为2分;牙龈探诊不出血、轻度水肿、色泽轻度改变,有轻度炎症则为1分;牙龈健康无明显异常则为0分[7]。
1.3.4牙周临床指标 包括探诊深度(PD)=所有位点的结果值之和/(牙数×6);20 s后观察出血情况,探针出血(BOP)=出血位点数/总位点数×100%[8]。
1.3.5龈沟液中IL-1ra和IL-1β检测 由 Biosource 公司(美国)购得人IL-lra ELISA试剂盒,由森雄科技公司(中国上海)购得人IL-lβ ELISA试剂盒,操作步骤严格依照说明书进行,同时根据提供的的标准品绘制标准曲线,最终对样本中IL-lra和IL-lβ浓度进行计算。
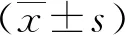
2 结果
2.1 不同类型唇腭裂患者与正常人群的口腔卫生指标比较三组患者间菌斑指数与牙龈指数比较具有统计学差异(P<0.05),组间比较,唇裂组与唇腭裂组患者均明显差于对照组,且唇腭裂组患者的菌斑指数与牙龈指数明显差于唇裂组,差异均具有统计学意义(P<0.05),见表1。

表1 口腔卫生指标比较分)
2.2 不同类型唇腭裂患者与正常人群的牙周临床指标比较三组患者间探诊深度与探诊出血比较具有统计学差异(P<0.05),组间比较,唇裂组与唇腭裂组患者均明显差于对照组,且唇腭裂组患者的探诊深度与探诊出血明显差于唇裂组,差异均具有统计学意义(P<0.05),见表2。
2.3 不同类型唇腭裂患者与正常人群的龈沟液中IL-1ra和IL-1β水平比较三组患者间龈沟液中IL-1ra和IL-1β水平比较具有统计学差异(P<0.05),组间比较,按对照组、唇裂组、唇腭裂组的顺序有IL-1ra水平下降,IL-1β水平上升,差异具有统计学意义(P<0.05),见表3。

表2 牙周临床指标水平在治疗前后的变化
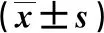
表3 龈沟液中IL-1ra和IL-1β水平比较
3 讨论
唇腭裂患者的口腔解剖结构无法完全恢复至生理状态,因此近年来学者多认为该病是慢性牙周病患病的高风险人群,Dominique等[9]研究比较了唇腭裂患者裂隙范围越大越有可能加重牙龈炎的发生几率。同时Rodrigues等[10]发现与正常健康人群相比,唇腭裂患者菌斑量明显升高,同时双侧唇腭裂患者又明显高于仅单侧患病的患者。而在对单侧唇腭裂患者的研究中,有学者发现如果只是对患者口内的部分牙齿进行检查会使结果产生一定偏倚,使研究对象的牙周状况及口腔卫生被低估或高估[11]。因此本次研究的前提是对所有受检对象除外第三磨牙的全口牙齿进行检查,从而得到更为客观全面的结果。
有研究结果显示,单纯唇裂的患者组织损伤相对较小,修复术后遗留瘢痕也相对局限,病菌附着的机会较少。而对于同时出现唇裂和腭裂的唇腭裂病人,由于患者鼻腔与口腔的异常沟通,会使得鼻腔内的分泌物更容易进入口腔,这增加了致病菌群的数量,同时由于解剖学异常程度更大,菌群也更容易积聚附着,因此增加了牙周炎症的风险[12]。Rodrigues等[13]选择了120例唇腭裂患者进行比较分析,其中60例腭裂患者相较于60例唇腭裂患者在骨丧失量、牙动度、临床附着水平、探诊深度、龈沟出血指数、菌斑指数等方面均更差,牙周正常组织损害也相对多见。因此研究者认为不管是牙周状况还是口腔卫生情况,唇腭裂组都差于单纯腭裂组。然而,在我国人群中,张岱尊等[14]将唇腭裂患者分为唇腭裂、唇裂、腭裂三组,观察并分析结果发现在社区牙周指数、牙龈指数及菌斑指数等方面,不同类型患者的检查结果并未出现明显的统计学差异,患者间的口腔卫生状况差异并不显著,因此认为唇腭裂的严重程度对患者的牙周健康并不起主要的影响。此外还有一部分学者的意见也不统一,他们认为与健康人群相比,唇腭裂患者的牙周疾病发生率并不会出现明显升高,但这些患者的牙龈炎发生率却明显高于正常人群,并且随着唇腭裂严重程度的升高,患者裂隙区邻近牙的牙周组织更容易出现深层损伤[15]。
在本次研究中,通过对正常对照组、唇裂组与唇腭裂组患者的口腔卫生及牙周健康指标进行检查分析,结果显示三组间菌斑指数、牙龈指数、探诊深度、探诊出血等指标比较具有统计学差异(P<0.05),进一步组间比较发现,唇裂组与唇腭裂组患者均明显差于对照组,而唇腭裂组患者的上述指标更明显差于唇裂组,差异均具有统计学意义(P<0.05)。因此可以认为唇腭裂类型的不同与病情差异的原因主要在于纳入的研究对象在口腔疾病预防措施及口腔卫生保健知识的普及教育程度有所不同。为了进一步证明上述结论,本研究对患者的龈沟液进行了检测。按对照组、唇裂组、唇腭裂组的顺序有IL-1ra水平下降,IL-1β水平上升。在唇腭裂患者中,IL-1ra和IL-1β的生理性平衡状态被破坏,加快了炎症损害的发展,这与患者的口腔卫生及牙周健康指标保持了一致性。
