子宫内膜癌的MRI诊断
2021-04-23邓贤朱炜
邓 贤 朱 炜
江西乐平大连医院,江西省乐平市 333300
子宫内膜癌是一种多发生于中老年妇女群体的妇科疾病,有报道[1]指出,在各年龄段妇女中,55~65岁的发病占比达80%,而此病在我国所有女性生殖系统肿瘤当中的占比为0.98%~9.7%,发病率位居第二,仅次于宫颈癌。当前,多采用超声方法对此病进行诊断,但超声检查易受人为因素影响,且较难准确判断肿瘤侵犯肌层的实际程度[2]。而对于磁共振成像(MRI)而言,其不仅组织分辨力高,而且还能够多序列、多方位成像,因而在此病诊疗中得到越来越广泛的应用。本文针对所收治的子宫内膜癌患者,术前行MRI诊断,现就其价值探讨如下。
1 资料与方法
1.1 临床资料 选取2018年11月—2019年12月本院子宫内膜癌患者40例,均经宫腔镜病理或术前诊断性刮宫检查确诊,术前1~2周行MRI检查,且有比较完整的资料;排除MRI禁忌证者。患者年龄43~72岁,平均年龄(65.7±3.1)岁;术后经病理检查,证实38例腺癌,2例腺癌伴鳞化。
1.2 方法 用上海联影医疗科技有限公司生产的uMR560型1.5T磁共振成像系统,矩阵为320×256,视野(FOV)为300mm×360mm,层厚为4~6mm,间距为0.8~2.0mm,采用TSE、SE序列进行冠状位、矢状位、横断位扫描,依据现实情况调整各项参数。所有患者都采用gre-quick方法进行增强扫描,剂量控制在0.1mmol/kg。T1WI:TE为14ms,TR为500ms;T2WI分别为3 000ms、85ms;在检查开始前,适量饮水,使膀胱处于充盈状态。
1.3 观察指标 肿瘤对肌层造成侵犯的判断标准[3]:肿瘤外缘至子宫浆膜之间的最小距离/子宫肌层的厚度,若比值>50%,提示为浅肌层受侵,如果<50%,即深肌层受侵。另外,依据国际妇产科联合会(FIGO)于1988年所制定的分期方法,开展MRI子宫内膜癌分期诊断。
2 结果
2.1 MRI表现 Ⅰa期为3例,T1WI子宫大小、形态、信号都处于正常状态,T2WI仅有内膜局灶性增厚>5mm,而在具体的强化程度上,较肌层低。Ⅰb、Ⅰc期均为7例,T2WI上结合带完整性存在中断情况,T1WI呈现为等信号,增强后黏膜下结合带完全或者部分中断。Ⅱ期为12例,子宫体积呈现明显增大。Ⅲ期6例,不仅有上述表现,4例患者还有卵巢受累情况,2例存在阴道受侵。Ⅳ期5例,3例盆腔淋巴结转移,直肠受累、膀胱受侵各1例(见图1)。
2.2 手术病理与MRI分期对比 在经过病理证实的40例患者中,在对子宫肌层侵犯深度上,MRI低P-Ⅰa 2例,高P-Ⅱb 2例;所以,在子宫内膜癌分期方面,MRI的准确度为90.00%,见表1。
3 讨论
3.1 子宫内膜癌分期 分期能够将子宫内膜癌变的实际范围明确出来,同时还是制定治疗方案及评定预后的重要指标[4]。从FIGO所制定的分期方法得知[5],若肿瘤仅位于子宫内膜,即Ⅰa期;若肿瘤已经浸润至肌层,但<1/2,即Ⅰb;若肿瘤已经侵入肌层>1/2,即Ⅰc;若病变已经累及到宫颈管,即Ⅱ期;如果已经侵入到附件、浆膜或者相邻的近腹,即Ⅲ期;如果阴道转移,即Ⅲb期,若出现盆腔、主动脉旁淋巴结转移,即Ⅲc;Ⅳ期:如果肿瘤已经对膀胱、直肠黏膜造成侵犯,即Ⅳa期;若发生远处转移,如腹股沟淋巴结转移等,即Ⅳb期。
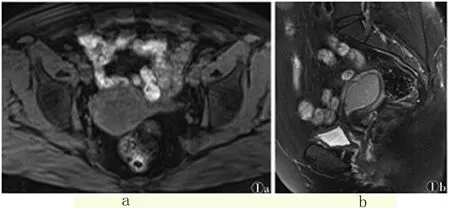

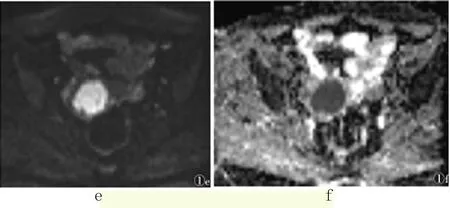
图1 MRI表现
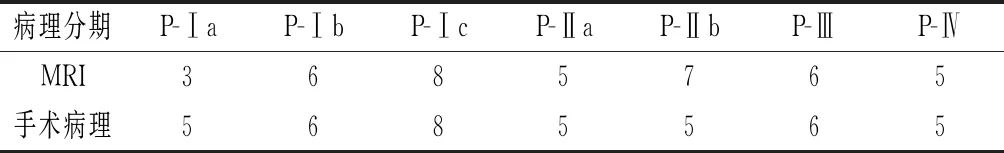
表1 手术病理与MRI分期对比(n)
3.2 MRI诊断子宫内膜癌的价值分析 当前,多采用超声对妇科疾病进行诊断,但需要指出的是,对于那些宫内比较微小的占位性病变,其难以识别,而且在判断肿瘤与邻近组织之间关系上,也有一定局限性[6]。而在显示盆腔结构断面方面,CT、MRI比较清晰,能够为肿瘤与邻近结构之间关系的观察提供方便,多用作肿瘤分期,但需说明的是,针对子宫内膜癌的早期性病变,MRI较CT或超声,要明显偏优[7-8]。进行T2WI平扫工作,能够较好地评估术前子宫内膜癌肌层的侵犯程度,通常情况下准确率可达到74%~98%[9]。而对于MRI增强扫描而言,则在鉴别肿瘤与宫腔当中坏死组织方面,有着重要促进作用,因而有助于分期准确性的提升。从本文可知,在P-Ⅰa、P-Ⅱb期当中,采用平扫T2WI,均有2例未能准确判断其肌层侵犯深度。
3.3 MRI对子宫内膜癌分期的诊断价值 在治疗前,对恶性肿瘤进行分期,能为治疗方案选择提供依据[10]。子宫内膜癌同样是这样,针对Ⅲ、Ⅳ期患者,大多给予化学药物来进行治疗;针对Ⅰ期者,在对其结合带有无中断进行准确判断后,因结合带变薄,所以经常会出现显示模糊的情况,MRI平扫会出现假阳性,而增强扫描可以对黏膜下增强带(SEE)是否完整予以明确,因此,能够对Ⅰb、Ⅰc进行准确区分;将SEE连续性是否完整当作对肌层有无浸润进行判断的指标,本文准确度为90.00%。
3.4 鉴别诊断分析 当妇女出现子宫内膜息肉、增生以及黏膜下子宫肌瘤、血凝块等情况时,不仅会造成子宫内膜增厚,而且还会增加宫腔宽度,因而临床表现与子宫内膜癌比较相似。针对绝经后妇女而言,子宫内膜增生为其出现阴道流血的典型诱因,一些患者既往有雌激素替代疗法的治疗经历;许多中老年妇女的子宫内膜厚度不足8mm,而既往有雌激素替代疗法治疗经历的患者,可达到10mm[11]。针对内膜息肉患者而言,有研究[12]指出,约有3.9%的患者会进展成内膜癌,在MRI上,较难与子宫内膜癌进行准确区分,需进行活检来配合诊断。对于黏膜下肌瘤来讲,其T1WI都呈现为等信号,或者是低信号,而T2WI大多呈现为均匀的低信号,而且还有比较规整的轮廓,以及比较清晰的边界。
综上所述,MRI技术具有软组织对比度高、组织分辨力好、多方向及无损等优点,所以MRI技术能够将肿瘤直观地显示出来,而通过对成像参数的改变,有助于组织对比度的提升,因而能够更好地对肿瘤范围进行评价与判定,准确判断子宫肌层的浸润深度,为早期诊断子宫内膜癌提供条件与依据。
