医疗失效模式与效应分析在门诊患者身份识别中的应用*
2021-04-20丁冬梅
——邢 誉 姚 瑶 丁冬梅
南方医科大学珠江医院 广东 广州 510280
有研究显示,我国近一半护理差错事故是由身份识别差错造成[1]。门诊患者身份识别是保障患者安全的关键。但门诊患者身份识别的准确性受多种因素影响,如何消除门诊患者身份识别安全隐患,成为医院管理者关注的重点问题。医疗失效模式与效应分析(Healthcare Failure Mode and Effect Analysis,HFMEA)是一种医疗质量管理模式,可以对某个流程可能发生的失效进行前瞻性量化分析,识别出失效原因和影响,并制订可行性措施[2]。本研究以HFMEA为框架,量化分析门诊患者身份识别失效环节,重新修订门诊流程,取得了良好效果。
1 HFMEA管理实践
1.1 梳理门诊就诊流程
以有效识别患者身份、确保患者就诊安全为主题,成立多学科项目改善小组。小组成员包括院领导以及门诊部、信息网络中心、质量管理科、医务处、护理部等业务骨干。小组成员通过头脑风暴法,全面梳理门诊就诊流程环节,共确定5个主流程、12个子流程,见表1。

表1 门诊就诊流程
1.2 失效模式与危害分析
根据国家患者安全中心的严重度和发生概率评估准则,失效风险指数(Risk Priority Number,RPN)=失效严重程度(S)×失效发生频度(O),RPN≥ 8 分表示该流程为高风险环节[3]。评分标准结合门诊实际进行修订(表2、表3)。应用HFMEA决策树进一步分析,决定
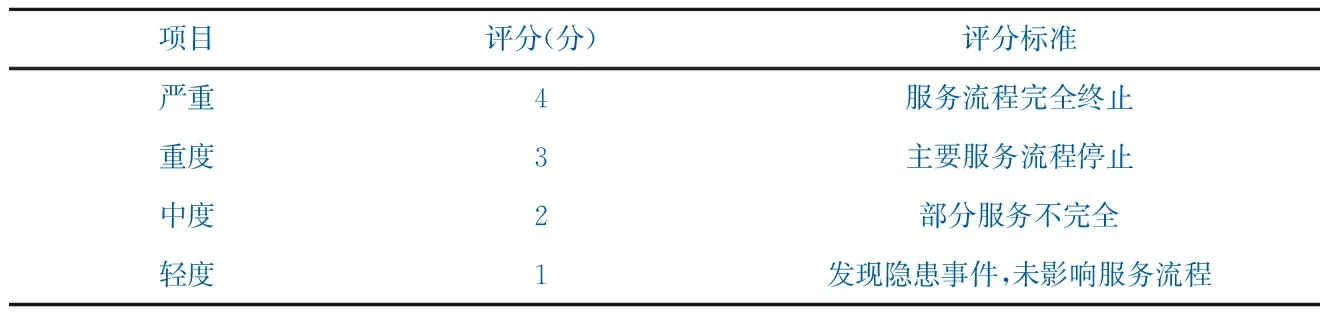
表2 严重度评分标准
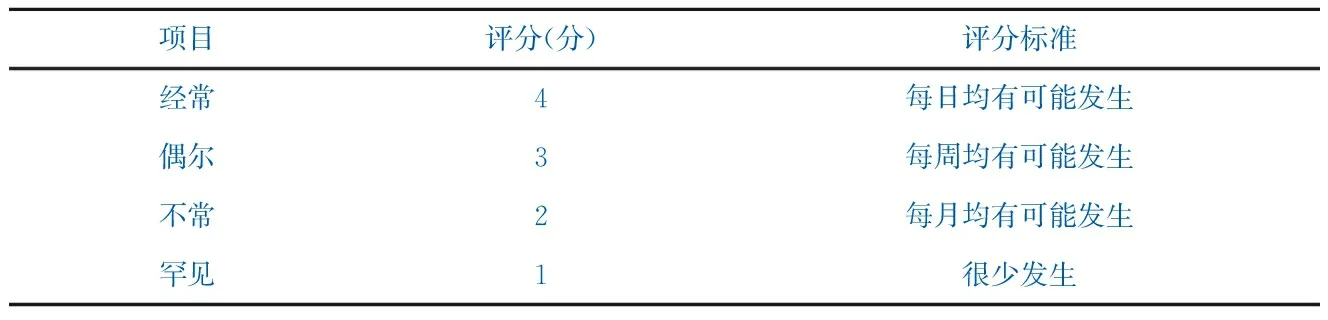
表3 发生概率评分标准
RPN≥8分的失效模式是否需要改善[4]。当RPN≥8分时直接进入“是否能有效管控”的判断,不需要判别“单一弱点”;当RPN<8分时,必须先判别是否是“单一弱点”,再进入下一流程进行判断,最终确定改善行动的优先顺序。见表4。
1.3 制定行动改进方案并实施
确定19个风险点为改善重点,制定30项改进措施,并整合为制定身份识别双向管理制度、简化人工身份识别流程、身份识别管理系统信息化等3大对策群组予以实施。
1.3.1 制定身份识别双向管理制度 根据失效模式,明确不同岗位身份识别重点,制定身份识别双向管理制度,强调患者安全患者参与。(1)就诊前,挂号员通过询问患者基本信息、就诊信息,核查有效证件、病历、挂号记录,准确识别患者身份,避免信息盗用和一人多码。(2)就诊中,医务人员开放式询问患者信息,核查病历、执行单是否一致,并获得患者及家属反问确认,核实身份。(3)就诊后,提醒患者再次核查相关查检、处方等信息是否正确,确保无误。(4)成立查检小组,每日由护理组长不定时巡查,节假日、高峰时段加强巡视,及时发现高风险因素并予以排除。(5)合理调配人力资源,减少高峰时段就诊安全隐患。
1.3.2 简化人工身份识别流程 传统就诊模式下,各就诊环节均为人工操作,存在低效率、高风险等问题。通过运用信息化手段简化身份识别流程:患者到达医院后,挂号环节通过身份证读卡器、自助机、手机挂号,自动提取身份信息资料,简化挂号流程,缩短排队时间;候诊环节启用自助排队机,患者可通过自助扫描挂号票等相关凭证排队候诊,简化报到流程,缩短候诊时间;检验检查环节患者使用自助排队机,简化排队流程,缩短就诊时间。
1.3.3 身份识别管理系统信息化[5](1)自动识别二代身份证。从挂号开始,通过读卡器、自助机直接读取二代身份证,落实“实名制”就医制度。(2)条形码识别。条形码已应用于ID号信息识别、就诊报到、血液标本送检、检验单、费用清单打印等患者身份识别系统中。(3)二维码识别。通过扫描二维码录入就诊信息,并生成患者专属电子二维码,应用于就诊全流程。(4)人脸识别系统。有效解决老年患者应用信息化工具不便的问题,使就诊流程更安全、便捷。
2 效果
选取2019年3月1日-7日每天8:00-9:30、9:30-11:00、11:00-12:30、14:30-16:00、16:00-17:30各就诊时段前20名来院预约就诊患者,共计700人次为改善前,采用原流程通过人工核查患者身份。其中,男309例,女391例,平均年龄(51.0±5.2)岁;以2019年7月1日-7日相同就诊时间段门诊预约就诊患者700人次为改善后。其中,男324例,女376例,平均年龄(51.4±6.5)岁。改善前后患者一般资料比较无统计学差异(P>0.05)。
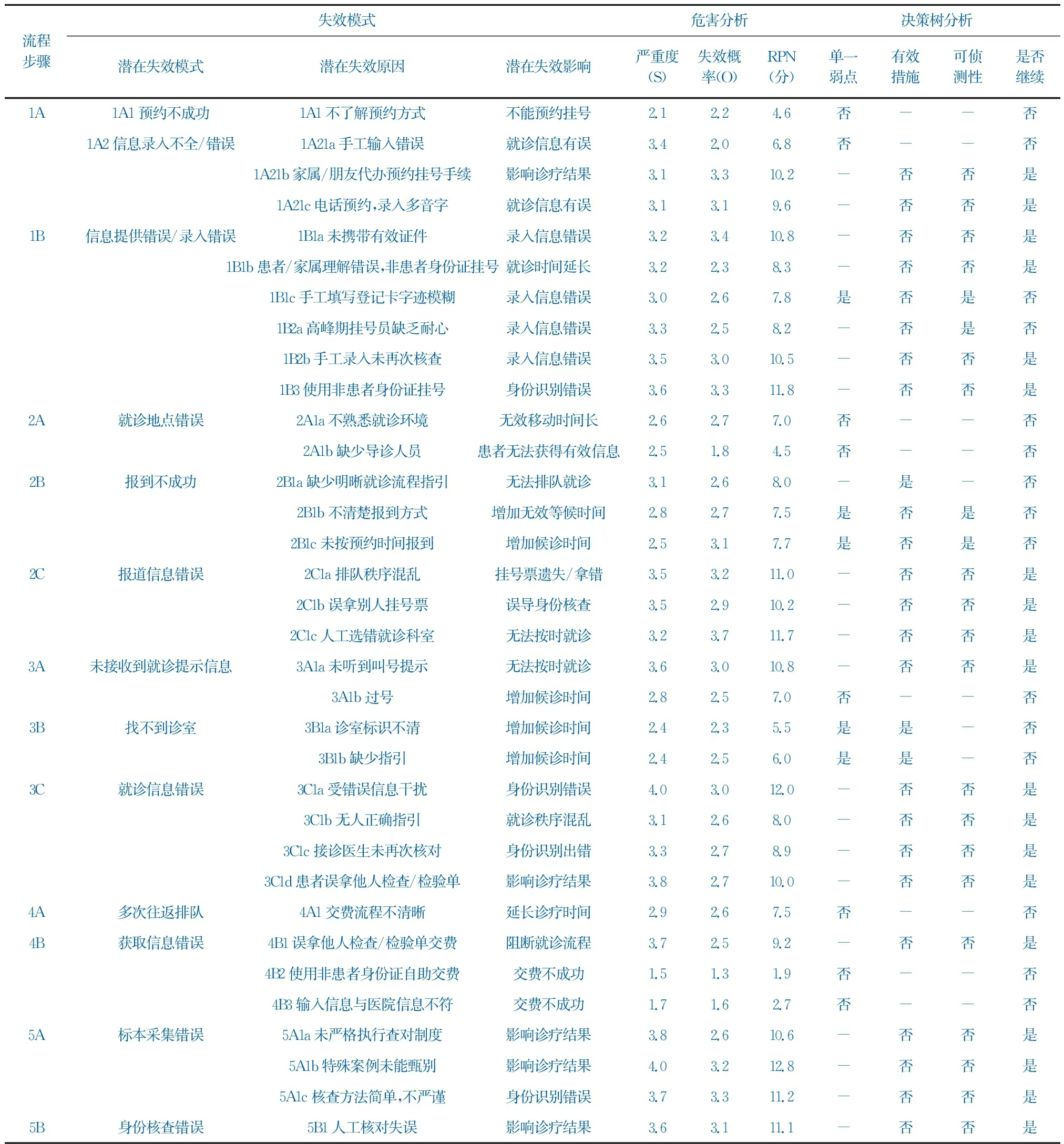
表4 门诊患者身份识别失效风险评估与原因分析
2.1 高风险评分比较
实施改进措施后,RPN值较改进前明显下降,均<8分,见表5。
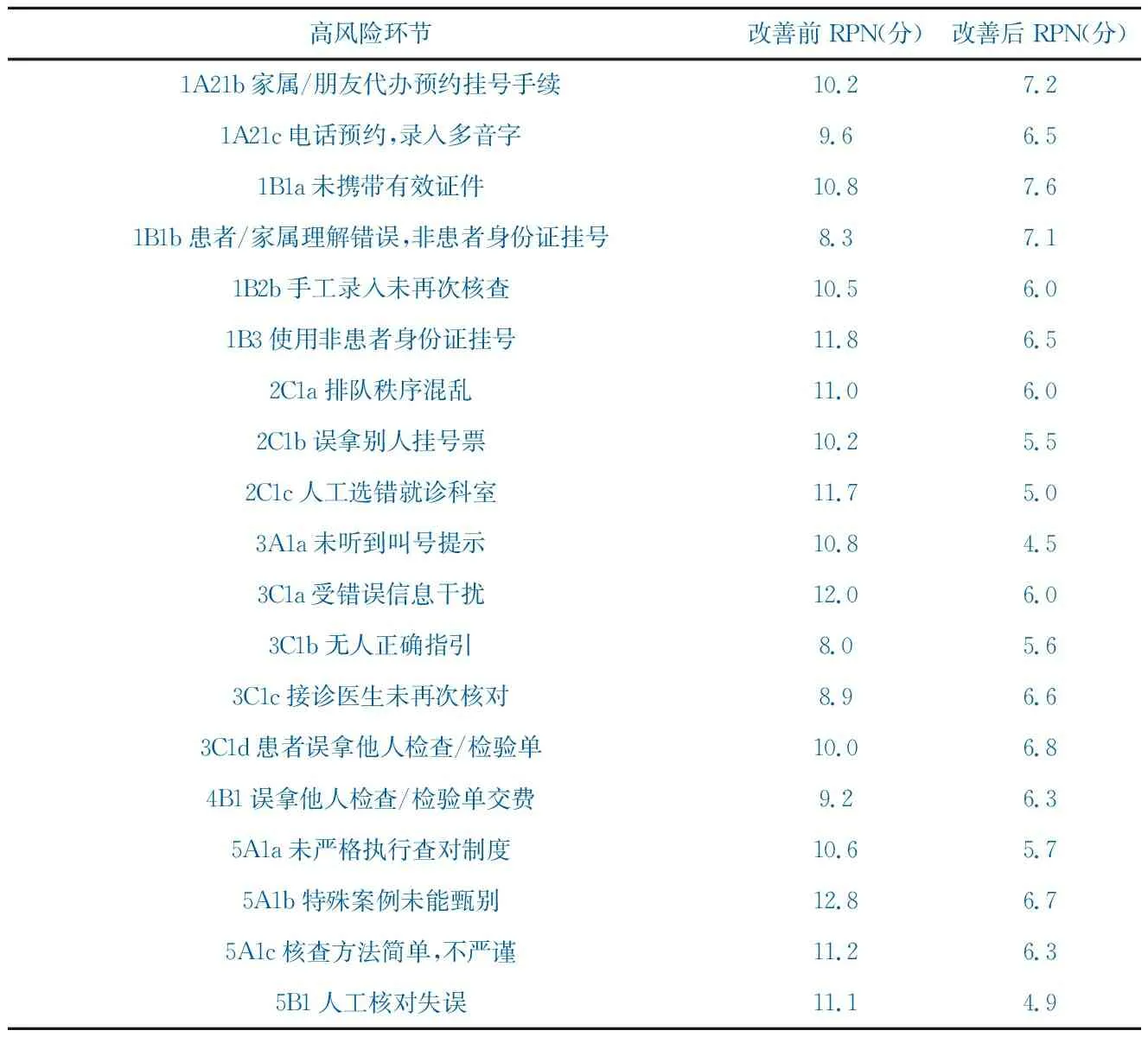
表5 高风险环节改善前后风险评分比较
2.2 身份识别制度执行率比较
2019年7月,对门诊就诊患者身份识别挂号、候诊、就诊、交费、检查、取药等环节再次进行检查,身份识别制度执行率由改善前68.6%上升至91.7%,经双比率检验,P<0.05,见表6。
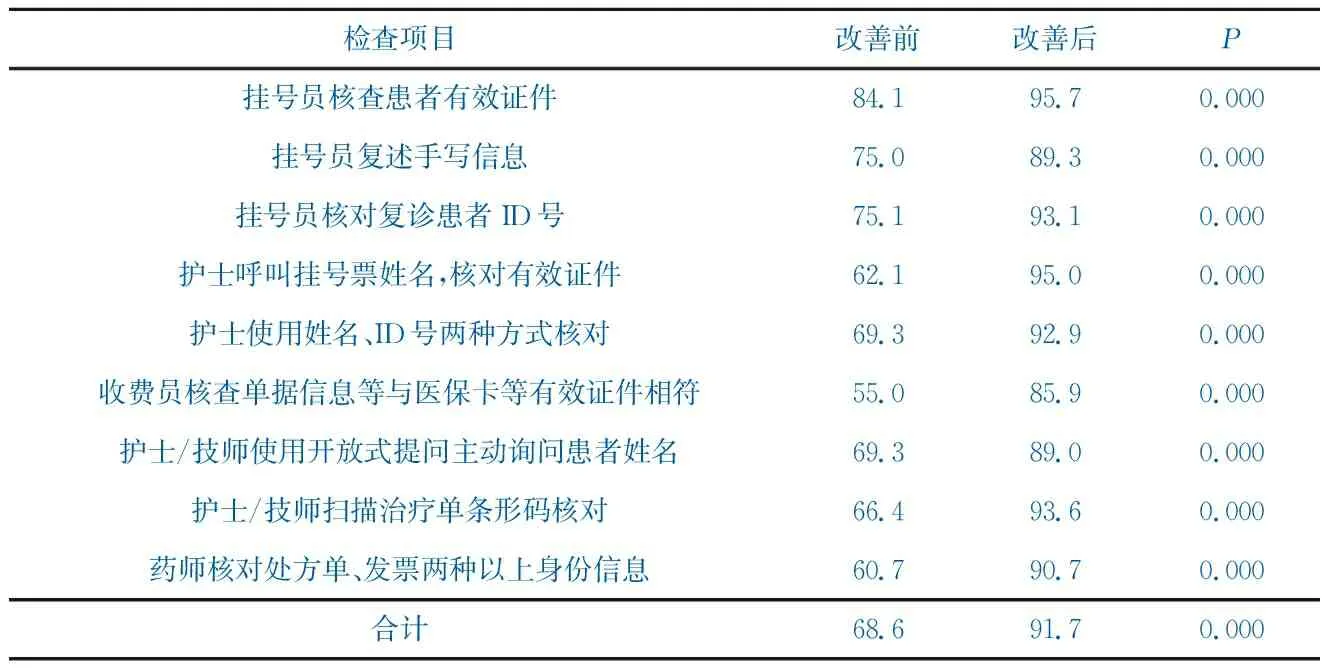
表6 改善前后身份识别制度执行率比较(%)
3 小结
相关研究结果显示,实施HFMEA后,RPN均有不同程度地降低,表明该工具是防范医疗风险、提高风险管理水平的有效方法[6-7]。目前,HFMEA在国内医院风险管理中的应用正向纵深发展,越来越多的医疗机构将其作为前瞻性、系统性风险评估工具,用于提高医疗质量、保障患者安全,主要集中在护理质量管理、医院感染管理、设备及医疗器械管理、临床检验、药事管理等领域[6,8-9]。我国自2006年连续发布《患者安全目标》以来,“正确识别患者身份”始终居于首位。患者身份识别涉及门诊流程所有环节。本研究将HFMEA用于门诊患者就诊流程风险管理中,准确查找出全就诊流程中身份识别潜在的失效模式、原因和影响,确定优先改进顺序,进而实施多元化改进措施,有效降低了身份识别错误发生率。但由于研究时间较短,且小组成员主要为业务骨干,未纳入科室所有人员,因此可能对部分流程问题分析不到位。HFMEA应用是长期持续过程,下一步将使学习培训常态化,引导科室全员主动参与,强调门诊管理关口前移,继续开展门诊应急管理、医疗防护等方面的风险改进研究。
