探讨全身麻醉和硬膜外麻醉对糖尿病患者围手术期血糖的影响
2021-04-07连继龙
连继龙
福建省德化县医院麻醉科,福建泉州 362500
糖尿病是一种代谢性疾病, 患者的血葡萄糖水平长期处于正常标准指标之上, 使得患者易因糖尿病而诱发肾功能衰竭等并发症, 尤其是在围手术期的糖尿病患者,则更应控制和注意血糖的变化,患者血糖的变化对患者的手术治疗效果尤为重要[1]。 由于糖尿病主要是由于胰岛素分泌缺陷或是其生物作用受损所致,而麻醉又会造成中枢神经或周围神经系统的可逆性功能抑制,所以糖尿病患者在围手术期时的麻醉,对其胰岛素的功能作用有一定影响, 因此糖尿病患者在围手术期的麻醉方式需谨慎选择[2]。 在该次实验中,对2018 年1 月—2019 年12 月该院收治的80 例糖尿病围手术患者的临床疗效展开观察和讨论, 旨在探讨全身麻醉和硬膜外麻醉对糖尿病患者围手术期血糖的影响, 现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的80 例糖尿病患者作为研究对象,并按其入院日的奇偶数,分为观察组(40 例,采用硬膜外麻醉方式)和对照组(40 例,采用全身麻醉方式)。 观察组患者中女性22 例,男性18 例;年龄为46~75 岁,平均为(52.89±4.48)岁。 对照组患者中女性20 例,男性20 例;年龄为47~78 岁,平均为(53.08±4.53)岁。研究选择的所有糖尿病患者及其家属皆已签字同意, 并自愿纳入该次实验中,同时经由医学伦理委员会同意。 对两组病史、病况等基础资料,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准
①患者年龄为46~78 岁; ②经诊断均为糖尿病患者,且准备进行手术治疗;③无精神病史,能顺利沟通交流;④无麻醉禁忌证。
1.3 排除标准
①经诊断非糖尿病患者;②有传染性疾病;③有严重的并发症发作情况;④有恶性肿瘤;⑤有沟通交流障碍者,无法配合完成手术治疗。
1.4 方法
在术前医护人员要做好相关的准备工作, 患者需配合进行术前的检查,对患者术前的空腹血糖、血压进行检测, 确保患者的血糖、 血压处于可进行手术的状态,并在手术前6 h 开始对患者禁食、禁水。
对照组: 对照组的糖尿病患者均接受全身麻醉方式,其麻醉方法具体如下。全身麻醉一般可通过呼吸道吸入、静脉或肌肉注射的方式将药物注入患者体内,而该研究中采用的全身麻醉方式为,将0.04 mg/kg 的咪唑安定(国药准字H20041106),4 μg/kg 的舒芬太尼(国药准字H20054256),2 mg/kg 丙泊酚(国药准字H20123137),2 mg/kg 的顺阿曲库铵(国药准字H20060927)一起联合使用,通过气管插管方式对患者实施全身麻醉,期间还可使用静脉滴注方式, 将舒芬太尼和顺阿曲库铵注入患者体内,以保持患者的麻醉状态。
观察组: 观察组的糖尿病患者均接受硬膜外麻醉方式,其麻醉方法具体如下。 由于硬膜外麻醉主要是将局麻药注入患者的硬膜外腔, 则需先让患者保持侧卧体位,并将头和膝部向中间蜷曲,在其背部确定好穿刺间隙后,将穿刺针刺过皮肤、皮下、棘上韧带、棘间韧带、黄韧带,直至硬膜外腔,待注射器推空后,置入硬膜外导管,再将穿刺针取出,固定导管后,可让患者恢复平卧体位,并通过导管给药。 此麻醉过程中采用的药物主要为0.33%的丁卡因(国药准字H20084330)和2%的利多卡因(国药准字H20059049)。
1.5 观察指标
①统计分析两组患者经手术治疗后血糖水平,包括患者手术刚结束时、术后3 h、术后23 h 此3 个时间段的血糖值, 分析患者经不同麻醉方式结束手术治疗后的血糖变化。
②对两组患者的基本手术情况进行对比分析,其基本手术情况包括患者在手术期间使用的胰岛素、心率及平均动脉压, 分析两种麻醉方式对患者身体状态的影响。
③对两组患者的血流动力学指标进行调查分析,其血流动力学指标包括收缩压(systolicpressure,SBP)、舒张压(diastolicpressure,DBP),通过对患者血压的了解分析,可知麻醉对患者血流速度的影响。
1.6 统计方法
数据纳入到SPSS 21.0 统计学软件中处理,计量资料以(±s)表示,组间差异比较以t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 手术治疗后血糖水平
与对照组相比, 观察组患者经手术治疗后的血糖水平更低,差异有统计学意义(P<0.05),见表1。
表1 两组患者血糖水平对比[(±s),mmol/L]
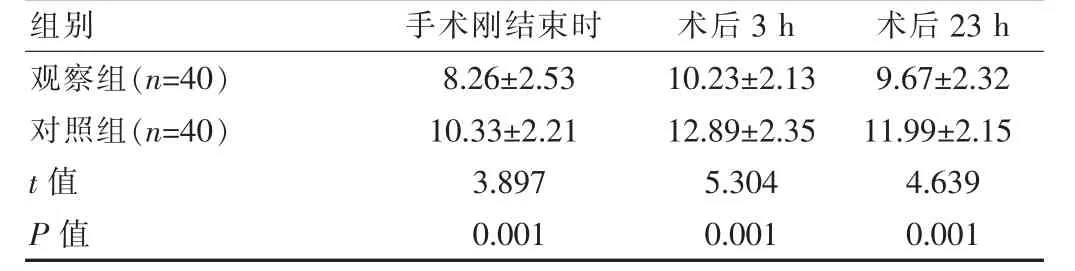
表1 两组患者血糖水平对比[(±s),mmol/L]
组别 手术刚结束时 术后3 h 术后23 h观察组(n=40)对照组(n=40)t 值P 值8.26±2.53 10.33±2.21 3.897 0.001 10.23±2.13 12.89±2.35 5.304 0.001 9.67±2.32 11.99±2.15 4.639 0.001
2.2 基本手术情况
与对照组相比,观察组患者的基本手术情况更优,差异有统计学意义(P<0.05),见表2。
表2 两组患者基本手术情况对比(±s)
组别 术中胰岛素用量(U)心率(次/min)平均动脉压(mmHg)观察组(n=40)对照组(n=40)t 值P 值21.25±4.54 27.54±5.34 5.676 0.001 73.23±2.43 77.45±2.22 8.109 0.001 90.56±3.45 96.48±4.87 6.274 0.001
2.3 血流动力学指标
与对照组相比, 观察组患者的血流动力学指标更优,差异有统计学意义(P<0.05),见表3。
表3 两组患者血流动力学指标对比[(±s),mmHg]
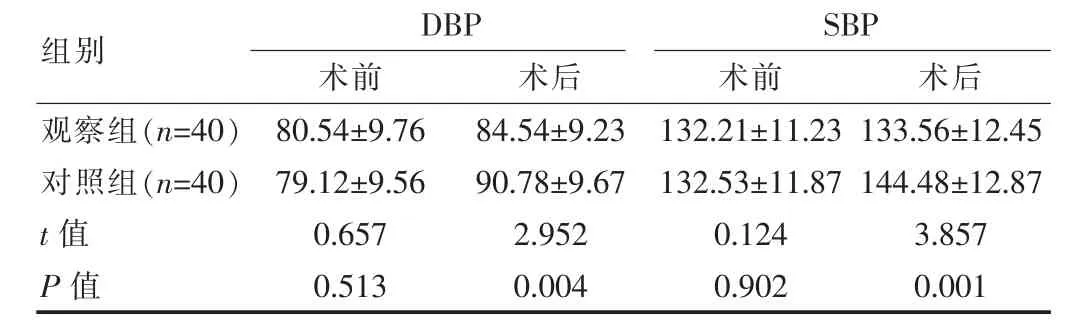
表3 两组患者血流动力学指标对比[(±s),mmHg]
组别DBP术前 术后SBP术前 术后观察组(n=40)对照组(n=40)t 值P 值80.54±9.76 79.12±9.56 0.657 0.513 84.54±9.23 90.78±9.67 2.952 0.004 132.21±11.23 132.53±11.87 0.124 0.902 133.56±12.45 144.48±12.87 3.857 0.001
3 讨论
糖尿病是一种较为常见的慢性疾病, 糖尿病患者的血糖值长期处于正常水平值之上, 由于血糖值过高,糖尿病患者易出现代谢紊乱状况,且容易因糖尿病而引发多种并发症。 而糖尿病患者血糖过高主要是由于其体内的胰岛素分泌有缺陷或是胰岛素的生物作用受损,进而导致患者在进食2 h 后的血糖值大于或等于11.1 mmol/L, 在空腹时患者的血糖值大于或等于7.0 mmol/L。由于患者体内胰岛素的功能作用有所损伤,且胰岛素的分泌又受神经功能状态的影响, 所以当糖尿病患者要接受麻醉时, 麻醉会对患者的中枢神经或周围神经系统造成麻痹和功能性抑制, 因此麻醉会对糖尿病患者的血糖变化造成较大影响[3]。
全身麻醉和硬膜外麻醉是两种较为常见的麻醉方法。 在该研究中通过气管插管和静脉滴注两种方式来对患者实施全身麻醉,在麻醉时会用到咪唑安定、舒芬太尼、丙泊酚、顺阿曲库铵这4 种药物,其中咪唑安定是一种苯二氮艹卓类药物,有较好的亲脂性,且作用时间段, 能通过控制用药量来控制麻醉效果, 可与舒芬太尼、丙泊酚等麻醉用药联合使用[4]。 舒芬太尼是一种高脂溶性阿片类药物,有很强的麻醉镇痛作用,在气管插管中能抑制患者的应激反应。 丙泊酚是一种烷基类的麻醉药物,注入人体后能快速分布在人体的全身,使患者快速进入麻醉状态。 顺阿曲库铵是一种神经肌肉阻滞药物,对患者的神经肌肉传导有较好的阻滞效果,常用于全身麻醉的辅助用药中。在该研究中,硬膜外麻醉时所用药物为丁卡因、利多卡因,而丁卡因由于能通过黏膜,所以主要用于黏膜麻醉中[5-6]。而利多卡因是酰胺类局麻药物,对中枢神经有着兴奋和抑制的双向作用,通过两种药物合用,并注入至患者硬膜外腔,使得患者的脊神经根受到阻滞,进而使得患者有局部麻醉的效果[7-8]。
由于硬膜外麻醉是使患者脊神经根受到阻滞,其某一支配区域也因此受到麻痹, 使糖尿病患者在手术时只有某一部位有麻痹状态, 不会对患者的中枢神经系统造成太大影响, 所以患者的胰岛素分泌也不会过多的受到麻醉的影响,在手术过程中,也不用过多的对患者使用胰岛素来帮助患者降低血糖, 有效避免患者因血糖值过高或过低而影响其手术治疗效果[9-10]。 因此相比于全身麻醉, 硬膜外麻醉对患者神经功能方面的影响力更小,患者的血糖变化更可控,且患者的血流动力学指标也不会受到太大影响, 患者在术后能尽快恢复正常平稳的血压值。
综上所述, 用硬膜外麻醉方法对糖尿病围手术期患者进行麻醉工作, 患者术后的血糖水平能保持较正常水平,患者的血压也能保持正常水平,患者的手术情况更好,值得将其推广普及于临床治疗工作中。
