《2019 2型心肌梗死与急性非缺血性心肌损伤患者的评估和治疗白皮书》解读
2021-04-05李海燕王显
李海燕,王显
动脉粥样硬化斑块破裂导致冠状动脉(冠脉)血栓形成一直是急性心肌梗死的标志和主要治疗靶点,目前已知多种其他机制可导致或促成心肌梗死,但这些非血栓形成机制导致的心肌损伤患者的最佳诊断和治疗策略尚未确定。过去十年中,心肌肌钙蛋白(cTn)检测可识别早期未确诊的心肌损伤患者,虽然对心肌损伤判断具有高度特异性,但其并不能从病因学上区分心肌损伤的心肌梗死或非心肌梗死类别,因此不同诊疗策略显得尤为重要。第四版心肌梗死通用定义(UDMI)将5种类型的心肌梗死和急/慢性非缺血性心肌损伤视为不同的临床情况,但将急性心肌损伤患者归入这些病因类别的最佳方法仍不确定。急性心肌梗死亚型和非缺血性心肌损伤的临床可操作诊断对于促进这些患者的最佳治疗和预后至关重要。专家组根据UDMI将患者分类,回顾了有关患病率和结局,并提出一种实用的评估和管理心肌损伤患者的方法,以2型心肌梗死和非缺血性心肌损伤为重点[1]。
1 心肌梗死的通用定义
UDMI根据cTn水平将心肌损伤定义为cTn浓度升高并至少有一次超过正常参考值上限第99百分位。心肌损伤可以是急性的,表现为cTn浓度连续测量时有动态变化,也可以是慢性的,在连续测量时浓度稳定或变化较小。急性心肌损伤患者如有心肌缺血临床症状,心电图有缺血征象(ST段改变或病理Q波形成),或有新的局部室壁运动异常证据,均可以诊断为急性心肌梗死,并根据病理生理学进一步细分。
1型心肌梗死是一种主要的冠脉事件,可归因于动脉粥样硬化血栓破裂或侵蚀。2型心肌梗死发生于急性心肌供氧和需求失衡而无动脉粥样硬化血栓形成。这种不平衡可能由于心肌在冠脉粥样硬化(无斑块破裂)的条件下灌注减少导致,例如冠脉痉挛、微血管功能障碍、冠脉栓塞、冠脉夹层,或系统性原因如血氧饱和度降低、贫血、低血压,缓慢型心律失常或增加心肌需氧量如快速性心律失常或严重高血压等。UDMI还定义了心肌梗死3至5型,本文不作主要论述。指南中将无心肌梗死时的急性心肌损伤称为急性非缺血性心肌损伤,将cTn水平持续升高但不表现出急性心肌梗死,或急性非缺血性心肌损伤中出现的cTn动态上升和/或下降模式,归类为慢性心肌损伤。
2 2型心肌梗死和非缺血性心肌损伤研究背景
在2007年和2012年UDMI的研究中,2型心肌梗死的报告患病率为2%~58%。在同一研究中,还观察到2型心肌梗死患病率在不同地点间存在差异(0%~13%),这种显著差异可能由多种因素影响(包括被研究的患者群体、使用cTn测定的敏感性和诊断阈值、进行额外心脏检查的发生率和类型、诊断标准的局限性及心肌梗死亚型的制定者对这些标准的解释等)。另一方面,2型心肌梗死可能发生在与非缺血性心肌损伤类似的各种急性医疗和外科条件下,使得常见临床环境中区分2型心肌梗死和急性非缺血性心肌损伤更具有挑战性。有些研究者提出通过建立2型心肌梗死不同诱因的特定阈值作为改善诊断的策略,但此方法受到患者个体心肌损伤易感性差异的限制。因此需进一步进行方法学研究,结合第四版UDMI优化2型心肌梗死和急性非缺血性心肌损伤的判定标准,为不同临床情况提供判断依据。
3 2型心肌梗死患者的特征
在大多数研究中,2型心肌梗死患者年龄较大且多为女性,与1型心肌梗死患者相比,2型心肌梗死患者具有更多的合并症病和较低的cTn峰值水平。有研究表示,2型心肌梗死患者的年龄、性别和危险因素分布与非缺血性心肌损伤患者相似。冠脉疾病在2型心肌梗死和非缺血性心肌损伤中发生率均约为50%。另有研究显示,心导管插入术患者中,45%的2型心肌梗死患者和12%的1型心肌梗死患者冠脉造影显示未见冠脉狭窄病变≥50%。多项研究认为高血压、心律失常、感染、严重贫血、手术、肾功能衰竭和心力衰竭都与2型心肌梗死有关并可能是其发生的病因。这些原因中有许多与急性非缺血性心肌损伤有类似的因果联系。
4 主要结局指标
4.1 死亡率大多数研究中,2型心肌梗死或心肌损伤患者的短期和长期死亡率均高于1型心肌梗死患者。不同研究间2型心肌梗死死亡率的差异可能由于患者选择差异所致。2型心肌梗死患者生存不良的预测因素包括高龄、女性、心力衰竭、休克和冠心病的存在。非缺血性心肌损伤的死亡率与2型心肌梗死相似。一些研究显示2型心肌梗死或急性非缺血性心肌损伤患者行冠脉造影的频率低于1型心肌梗死患者,该结果可能反映了经皮冠脉介入治疗2型心肌梗死和非缺血性心肌损伤的有效性相对缺乏,但也提出了一种可能性,即治疗方法不同可能导致心肌梗死和非缺血性心肌损伤间的死亡率差异。
4.2 主要不良心血管事件2型心肌梗死和非缺血性心肌损伤患者的风险预测与1型心肌梗死患者有显著性差异,他们死于非心血管疾病的风险更高。这种非心血管死亡的竞争风险很重要,解释了目前数据集中观察到的主要不良心血管事件(MACE)率的一些变异性。在一个多变量模型研究中,2型心肌梗死的5年MACE调整风险低于1型心肌梗死。2型心肌梗死和非缺血性心肌损伤与1型心肌梗死相比,死亡率更高,但MACE发生率相似或更低,提示这种死亡风险是由患者的合并症所致,而不是由缺血或坏死并发症所致。
4.3 住院时间和再入院率一个小型研究显示2型心肌梗死患者的住院时间和非缺血性心肌损伤患者住院时间是1型心肌梗死患者的2倍,但平均随访1.8年的再住院率是相似的。
5 评估及调查研究
第四版UDMI为心肌损伤的病因分类提供了一个框架。但由于危险因素与诊断标准存在明显重叠,在临床实践中及时准确诊断不同类型的心肌损伤具有挑战性。虽然没有金标准来区分2型心肌梗死和非缺血性心肌损伤与1型心肌梗死,但几种诊断模式通常用于辅助诊断和指导治疗。
5.1 症状UDMI列出了多个和心肌缺血有关的症状,可有以下多种组合方式,如胸部、上肢、下颚或上腹不适,运动或休息时呼吸困难或疲劳。关于症状持续时间的数据相对缺乏,但专家建议如症状持续大于10 min可认为是心肌梗死。但这些症状无论持续时间并非心肌缺血的特异性症状,且心肌梗死可能出现不典型症状,甚至完全没有症状。非典型症状的心肌缺血在糖尿病患者、老年人和妇女中更为常见。各种症状和体征的存在或缺失可能会增加或减少急性缺血的概率,而这些症状和体征在不同类型的心肌损伤中普遍存在差异,不能确诊急性缺血,也可不能靠地区分心肌损伤的类型。
5.2 心电图动态ST段改变提示明显的急性心肌缺血,能识别出可能受益于紧急侵入性评估的患者。但动态ST段的改变只在少数心肌梗死患者中发现,不能准确区分1型和2型心肌梗死。在1335例疑似ST段抬高型心肌梗死急诊心导管置入术患者中,14%未见冠脉内血栓形成的证据。超过1/3的患者有心脏生物标志物升高。ST段降低在很大一部分2型心肌梗死患者(25%~53%)中也存在,在一些研究中,其ST段压低发生的频率高于1型心肌梗死患者(18%~52%)。
5.3 心脏生物标志物一些研究可见cTn基线或峰值水平的分布存在明显差异,但重叠的范围限制了使用cTn水平来准确区分心肌损伤的病因,cTn的绝对水平和随时间的变化不能很好区分1型和2型心肌梗死。
5.4 侵入性影像学冠脉造影是定义冠脉解剖的黄金标准,并在识别有斑块证据和疑似1型心肌梗死冠脉血栓形成的患者中具有广泛应用。尽管UDMI承认冠脉造影可能有助于区分1型和2型心肌梗死、急性非缺血性心肌损伤,但冠脉造影并不总是临床需要的(图1)。冠脉造影对1型和2型心肌梗死的鉴别疗效的定量资料有限。对于球形、卵圆形或不规则的充盈缺损和腔内染色,识别高度可能的血栓性病变的特异性为99%~100%,但对于所有测试的血管造影特征的敏感性较低(17%~60%)。血管内超声和光学相干断层成像仪(OCT),也可用来定义斑块破坏和冠脉内血栓。但是一些研究通过病理学、OCT、血管镜和血管内超声显示,高达79%的斑块破裂在临床上是无症状的,没有阻塞性冠脉血栓形成和急性心肌梗死。因此,斑块破坏本身并不为1型心肌梗死提供明确的证据,内源性纤维蛋白溶解导致的血栓形成和溶解可能增加诊断的不确定性。尽管OCT和血管镜在鉴别斑块破裂和冠脉血栓形成方面具有中等的敏感性和出色的特异性,但目前这些技术的费用、所需的侵入性和高水平的专业知识妨碍了常规应用。
5.5 非侵入性影像无创影像可能有助于区分1型心肌梗死与其他心肌损伤的原因有以下三方面:①直接评估以冠脉解剖为证据的动脉粥样硬化疾病和血栓;②评估心肌水肿、炎症或瘢痕的存在和形态;③识别与心肌损伤相关的非冠脉心脏疾病。
5.6 CT冠脉造影术由于冠脉计算机断层扫描血管造影术(CTA)优越的空间分辨率超过其他形式,如磁共振成像(MRI),因此目前最适合无创评估冠脉解剖结构。CTA可检测小的动脉粥样硬化斑块,其对冠脉解剖的评估与血管内超声密切相关。然而,CTA很难区分血栓和未钙化的动脉粥样硬化斑块。CTA和血管内超声相比,可观察到斑块破裂的敏感性较低。由于动脉粥样硬化疾病是1型心肌梗死的必要条件,如果CTA未发现冠脉粥样硬化疾病,在很大程度上排除了1型心肌梗死的可能,并提示在cTn升高的情况下存在2型心肌梗死或非缺血性心肌损伤。
5.7 结构和功能性影像超声心动图可以检测到心肌增厚和缺血后几分钟内的异常运动,但它对于较小范围的心肌损伤敏感性有限。此外,2型心肌梗死可能引起类似1型心肌梗死的节段性室壁运动异常,限制了超声心动图在某些1型和2型心肌梗死间的鉴别。超声心动图亦可用于检测心肌损伤的非冠脉病变,如严重的主动脉狭窄或心肌病。
心肌灌注显像可识别心肌灌注异常的模式。区域灌注异常增加了1型心肌梗死或非动脉粥样硬化血栓性冠脉畸形导致2型心肌梗死的可能性,弥漫性心肌灌注异常或正常灌注可能提示缺血性或非缺血性心肌损伤的全身性损害。
心脏MRI是一种评估心肌功能障碍的无创成像方式,结合增强造影,通过组织水肿的存在来区分急性和慢性心肌损伤。由缺血引起的心肌损伤通常从心内膜下延伸至心外膜,而非缺血性心肌损伤可在心外膜、中壁或右心室中出现。MRI由于其空间分辨率有限,不能很好地用于评估冠脉解剖。MRI的一个主要优点是它能够识别疾病和心肌损伤有关而和心肌梗死无关的情况。
6 评估和治疗心肌损伤患者的实用方法
在心肌损伤可能是急性的或心肌缺血引起的患者中,须在短期内做出诊断和治疗决策,对于1型心肌梗死患者及时开展循证治疗,包括抗血小板和抗凝治疗以及冠脉血管重建术。使用造影剂的诊断成像模式必须与肾病、辐射暴露或肾源性全身纤维化的风险进行权衡,而在考虑抗血栓治疗的潜在益处时必须考虑出血的风险。均衡不同诊断和治疗方式的风险和获益需要进行评估以下内容:①诊断的可能性;②在有无治疗的情况下,这种诊断的潜在结局;③诊断和治疗方案的副作用或并发症的风险,均取决于患者特异性因素的影响。图1~2列出了一种实用的、系统的方法来评估和管理心肌损伤患者,但专家认为这种诊断确定性并非任何时候都可行。
6.1 分析系列肌钙蛋白值区分急慢性cTn升高,需进行一系列cTn检测以确定浓度变化。非缺血型心电图和cTn稳定升高的模式与慢性心肌损伤最为一致(图1)。动态cTn升高与急性心肌损伤一致。UDMI建议使用cTn变化的20%来区分稳定型和动态型,但也认为最优的改变标准需基于时间表现的个性化、cTn的绝对浓度、之前的测试结果是否可用以及预测急性和慢性的概率。此外,相对于cTn的相对变化,使用绝对变化来描述急性和慢性心肌损伤可能更有效,特别是在高敏感性cTn测定法和当cTn绝对值较低时使用。
6.2 1型心肌梗死、2型心肌梗死和急性非缺血性心肌损伤之间灰区的诊断专家组认为,在缺乏明确可供选择病因的情况下,大多数有急性心肌损伤证据和心肌缺血症状和体征的患者,初步考虑诊断1型心肌梗死,并应根据指南及时处理(图1~2)。当后续评估不能证实冠脉粥样硬化血栓形成时,需进一步考虑急性非缺血性心肌损伤(如心肌炎、肺栓塞)或2型心肌梗死(如供需不匹配、痉挛、冠脉夹层)的其他原因。需要注意的是,许多1型心肌梗死患者会出现心动过速、高血压、甚至贫血,临床医生必须谨慎,不要过度诊断2型心肌梗死患者和适度的供需失衡,这种过度诊断可能导致1型心肌梗死的合理治疗的延迟或中止。然而,当1型心肌梗死不是最可能导致心肌损伤的原因时,在使用可能造成医源性损害的诊断和治疗策略时必须谨慎。诊断和治疗策略应该基于仔细评估缺血性症状和体征,诊断的存在与否可能影响到缺血性与非缺血性心肌损伤,1型心肌梗死的验前概率,诊断测试模式的风险(如造影剂肾病),治疗方法的风险(如出血),和治疗与否的预期结果(图1~2)。
6.3 临床挑战尽管合理使用了多种诊断工具,但几种常见临床情况的病因和分类仍存在争议。例如,心肌损伤在急性失代偿性心力衰竭患者中普遍存在。应激性心肌病(Takotsubo型心肌病)有短暂的左心室局部收缩功能障碍,但无缺血证据。大多数应激性心肌病继发于儿茶酚胺中毒,因此可将其归类为急性非缺血性心肌损伤。少数病例继发于微血管功能障碍、冠脉痉挛、或导致心肌氧供需不匹配的心外应激源,当这些应激性心肌病的病因有足够的证据支持时,可将其归类为2型心肌梗死。在缺乏1型心肌梗死证据的情况下,专家组提出急性非缺血型心肌损伤的默认位置是有cTn动态升高和急性失代偿性心力衰竭、败血症或非心脏手术术后状态的证据;对急性心肌损伤和有明显缺血证据或明显心外供需不匹配或急性非动脉粥样硬化血栓性冠脉阻塞的患者保留2型心肌梗死的定义。
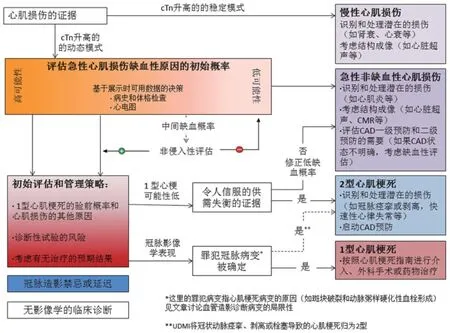
图1 有心肌损伤证据的患者评估、分类和治疗的系统方法
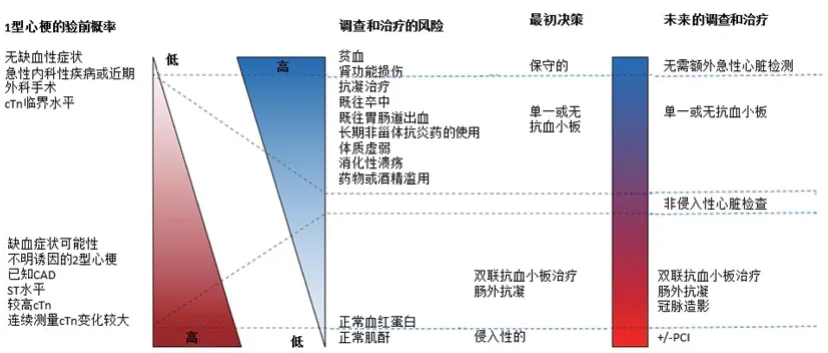
图2 对有心肌梗死症状和体征的患者进行评估和治疗的概念范式
6.4 治疗1型心肌梗死的治疗策略已建立,但其他类型的心肌损伤治疗尚无可信服数据。因此,非1型心肌梗死的治疗建议是基于2型心肌梗死或非缺血性心肌损伤的基础诊断上进行。对于连续测试cTn明显升高或降低并且心肌氧供需不平衡的患者,需考虑1型心肌梗死的验前概率,指导初步调查的诊断测试风险以及是否给予1型心肌梗死的风险(图1~2)。如果1型心肌梗死的可能性高,治疗风险低,建议选择抗血栓治疗和侵入性冠脉成像(图2)。如有冠脉病变,血管造影特征或辅助血管内成像的附加数据可鉴别冠脉血栓形成,确诊为1型心肌梗死,或非血栓性冠脉病理,确诊为2型心肌梗死。如无冠脉病变,明确的心外供需不匹配将为诊断2型心肌梗死提供支持,若没有这种病理应重新评估缺血的存在,如果缺血未被证实,则考虑急性非缺血性心肌损伤(图1)。此外,需要考虑侵入性血管造影识别血栓的不完善的敏感性。
有着较低的1型心肌梗死验前概率或较高医源性并发症风险的患者,考虑到抗血栓治疗和侵入性血管造影的延迟,保守治疗需谨慎(图2)。治疗和诊断决定应不断重新评估。超声心动图可为诊断和风险评估提供相关安全的信息。具有中度前测验前概率和治疗并发症风险较高的患者(图2)更具挑战性,需个体化方法进行临床评估和判断。
对于2型心肌梗死患者,治疗供需不匹配的原因至关重要。在没有禁忌症的情况下,在诊断和治疗策略正在进行或等待实现时应考虑使用β受体阻滞剂。同时建议考虑通过功能或解剖研究来确定是否存在冠脉疾病和结构性心脏病,前提是这些研究适合患者的非心脏状况和护理目标。
非缺血性心肌损伤是包括导致急性或慢性cTn升高的一组异质性诊断,因此,治疗应合理地基于具体的潜在因果诊断。鉴于非缺血性心肌损伤与结构性心脏病之间的相关性,建议在导致非缺血性心肌损伤的潜在情况未知时,考虑使用心脏成像(如超声心动图、心脏MRI)以评估结构性心脏病。所有的患者,都应该按照当前的指南评估原发性心血管疾病的预防。
7 结论
心肌损伤可由多种缺血性和非缺血性机制引起,2型心肌梗死和非缺血性心肌损伤包含不同的机制,对应不同的治疗方法,本文提出了一个可供参考的诊断和处理急性心肌损伤患者的框架,未来仍需在新的诊断和治疗上有更大突破。
