基于倾向性评分匹配法探讨子宫腺肌症对体外受精−胚胎移植临床结局的影响
2021-04-04刘敏罗海宁张印峰张博伦杨泽欣张云山
刘敏,罗海宁,张印峰,张博伦,杨泽欣,张云山△
子宫腺肌症是一种良性子宫疾病,其特征是子宫肌层存在异位子宫内膜腺体和间质,肌层平滑肌细胞出现反应性纤维化。该病可导致胚胎反复植入失败,流产风险增加[1]。多次妊娠及分娩、人工流产、慢性子宫内膜炎等造成的子宫内损伤与该病的发病密切相关。子宫腺肌症和不孕症之间的因果关系尚无定论。有研究认为子宫腺肌症与体外受精-胚胎移植(IVF−ET)后不良妊娠结局有关[2]。另有研究显示子宫腺肌症患者行IVF−ET的结局与无子宫腺肌症患者相比无显著差异[3]。本研究采用倾向评分匹配(PSM)法对行IVF−ET的患者进行回顾性分析,以期对子宫腺肌症患者的助孕治疗提供依据。
1 对象与方法
1.1 研究对象收集2014年1月—2019年12月于天津市中心妇产科医院行IVF−ET的740例患者的临床资料,其中子宫腺肌症患者134例(子宫腺肌症组),单纯输卵管因素不孕患者606例(对照组)。纳入标准:(1)超促排卵方案为短效长方案、拮抗剂方案或超长方案。(2)年龄≤40岁。排除标准:(1)输卵管积水者。(2)既往行子宫肌瘤或子宫腺肌瘤切除术者。子宫腺肌症由经阴道超声(TVUS)明确诊断,诊断标准:(1)子宫弥漫性增大,球形或类球形。(2)子宫肌层不均质回声。(3)子宫肌层呈现片状强弱回声,边界不清楚。符合以上条件的2项或以上,伴或不伴其他声像学特征者[4−6]。基于年龄、不孕年限、体质量指数(BMI)、基础雌激素水平进行1∶1 PSM(卡钳值=0.01),PSM后2组各96例。子宫腺肌症组中有33例合并子宫内膜异位症,19例合并子宫肌瘤。
1.2 指标收集收集患者基本特征,包括年龄、不孕年限、BMI、基础促卵泡生成素(FSH)、基础雌二醇(E2)、促性腺激素(Gn)总量、Gn总天数、人绒毛膜促性腺激素(HCG)日E2。实验室指标包括获卵数、成熟卵子数、正常受精数、正常受精率、可利用胚胎数、冷冻胚胎数、优质胚胎数、优质胚胎率等指标。妊娠结局包括生化妊娠率、临床妊娠率、流产率、活产率、持续妊娠率、多胎妊娠率及异位妊娠率。
1.3 妊娠结局判定(1)生化妊娠:移植后14 d血HCG>25 IU/L。(2)临床妊娠:经阴道超声检查观察到1个或多个孕囊。(3)流产:妊娠未达到28周、胎儿体质量不足1 000 g而终止者。(4)活产:28周后分娩的新生儿且7 d内有生命迹象。(5)持续妊娠:妊娠超过12周。(6)多胎妊娠:超声检查提示≥2个孕囊。
1.4 统计学方法采用SPSS 20.0软件进行数据分析。符合正态分布的计量资料以均数±标准差(x±s)表示,组间比较采用t检验;不符合正态分布的计量资料以中位数和四分位数[M(P25,P75)]表示,采用非参数秩和检验进行比较。计数资料以率表示,组间比较采用χ2检验或Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
2.1 PSM匹配前后2组患者基本情况比较PSM匹配前,子宫腺肌症组年龄、BMI、基础E2、Gn总量均高于对照组,HCG日E2低于对照组。PSM匹配后,2组年龄、BMI、基础E2差异无统计学意义,但与对照组相比,子宫腺肌症组Gn总量仍旧升高,HCG日E2水平下降(P<0.05),见表1。
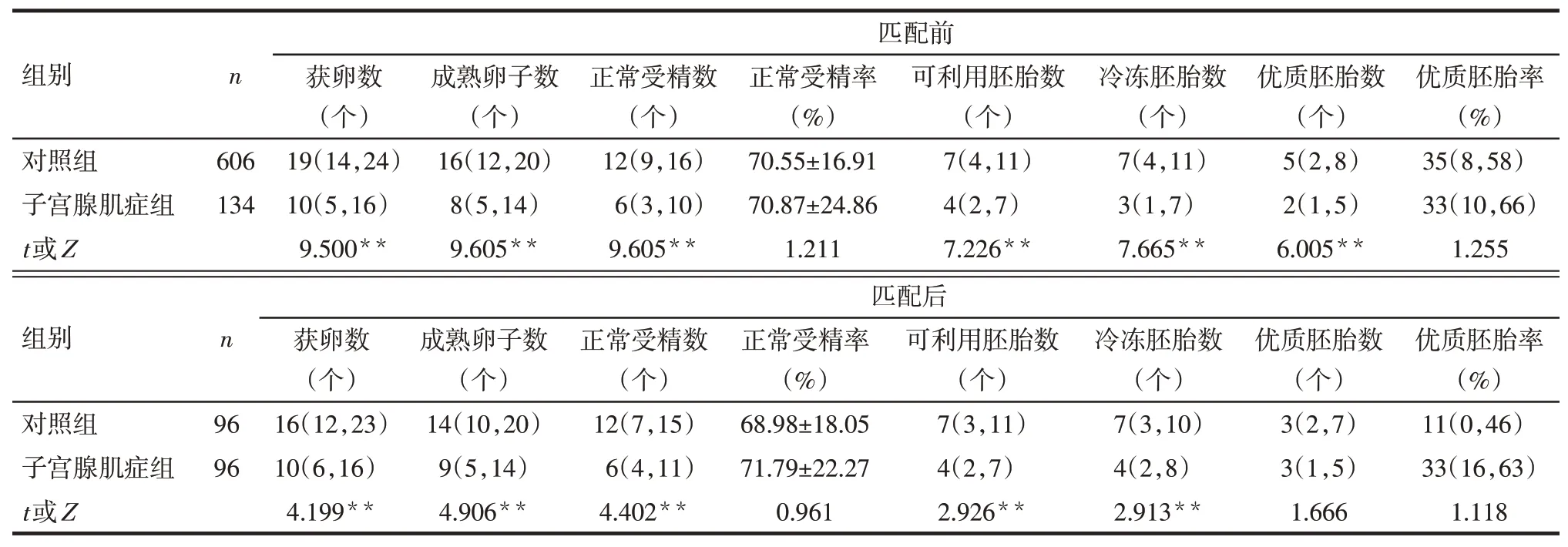
2.2 PSM匹配前后2组患者实验室指标比较匹配前子宫腺肌症组的获卵数、成熟卵子数、正常受精数、可利用胚胎数、冷冻胚胎数、优质胚胎数均较对照组低(P<0.01)。经匹配后2组优质胚胎数差异无统计学意义,但子宫腺肌症组获卵数、成熟卵子数、正常受精数、可利用胚胎数、冷冻胚胎数仍较对照组低(P<0.01)。正常受精率、优质胚胎率在匹配前后差异均无统计学意义,见表2。
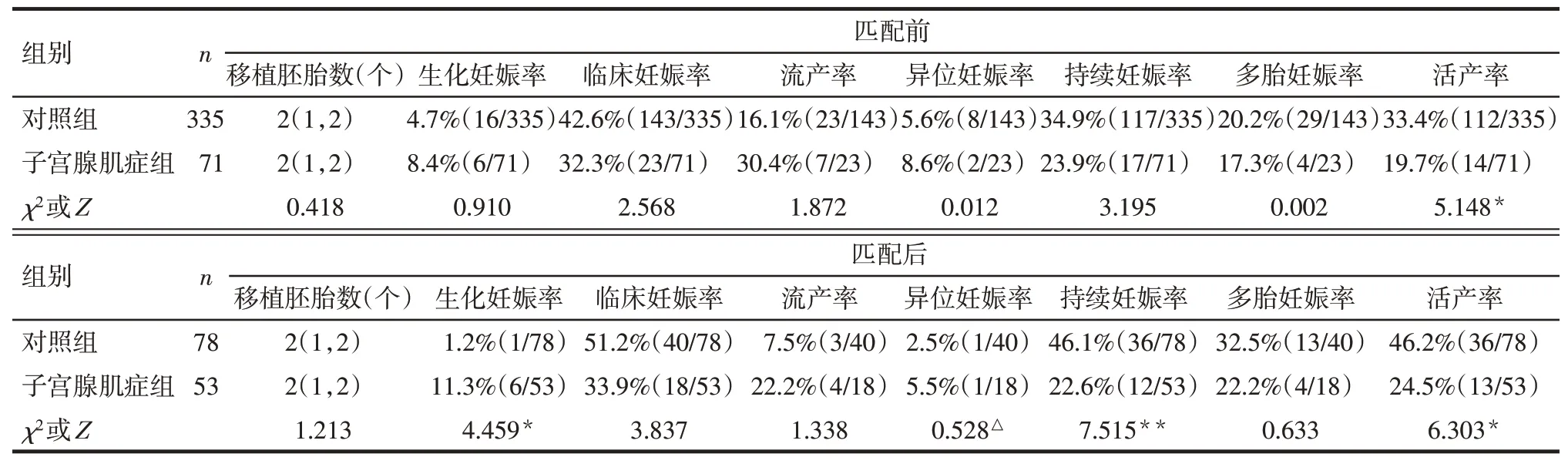
2.3 PSM匹配前后2组患者妊娠结局比较匹配前2组共406例患者进行了新鲜胚胎移植,子宫腺肌症患者的活产率低于对照组(P<0.05)。匹配后共131例患者进行了新鲜胚胎移植,子宫腺肌症患者的生化妊娠率高于对照组,持续妊娠率和活产率低于对照组(P<0.05),见表3。
Tab.2 Comparison of the pregnant outcome before and after PSM between the two groups of patients表2 2组患者PSM前后助孕结局比较
Tab.3 Comparison of the pregnant outcome before and after PSM between the two groups of patients表3 2组患者PSM前后妊娠结局的比较
3 讨论
近年来随着超声检查的普及,子宫腺肌症的诊断率逐渐增高。子宫腺肌症是否影响IVF−ET的临床结局,观点不一。本研究通过回顾性分析发现,子宫腺肌症对IVF−ET妊娠结局有不良影响。子宫解剖结构和内膜功能异常以及炎症反应等多种因素可造成子宫腺肌症患者不孕,给患者身心健康带来不良影响。
3.1 子宫腺肌症对IVF−ET临床妊娠结局的不良影响本研究结果显示,子宫腺肌症患者IVF−ET的持续妊娠率和活产率降低。Sharma等[7]研究显示子宫腺肌症患者IVF周期活产率(23.44%)低于子宫内膜异位症患者(36.62%)和输卵管性不孕者(34.44%)。Salim等[2]纳入了275例第1次接受IVF者,其卵巢储备功能尚可,早期卵泡期FSH<10 IU/L、E2<200 pmol/L,窦卵泡数计数(AFC)8个,结果仍然显示子宫腺肌症组的临床妊娠率(22.2%vs.47.2%)和持续妊娠率(11.1%vs.45.9%)显著低于对照组,流产率(50.0%vs.2.8%)显著高于对照组。Mavrelos等[8]发现患有子宫腺肌症的女性在IVF−ET后的临床妊娠率较低,且子宫腺肌症超声影像特征的积累与IVF−ET术后较低的临床妊娠率有关[8]。上述研究结果均与本研究结果相一致。
子宫腺肌症患者的一些病理生理改变,如子宫内膜-肌层交界区(JZ)异常、子宫内膜改变及内分泌免疫系统异常等可能与不良妊娠结局有关。JZ是连接子宫内膜和肌层的组织,受激素调节并控制非孕子宫蠕动[9],这种蠕动在月经排出、精子运输、胚胎着床等方面起着重要作用。Mehasseb等[10]发现子宫腺肌症患者JZ收缩节律紊乱,从而影响受精和胚胎着床。子宫内膜异位症患者内膜高表达血管内皮生长因子(VEGF),其可能参与病灶的侵袭及扩散,从而对妊娠产生负面影响[11]。子宫腺肌症患者子宫内膜中整合素β3和骨桥蛋白(OPN)的mRNA表达水平和免疫染色强度明显低于非子宫腺肌症患者;整合素β3和OPN的低表达会改变子宫内膜容受性,从而影响胚胎着床[12]。田德虎[13]发现子宫腺肌症患者外周血及月经血抗子宫内膜抗体IgM及IgG均高于非子宫腺肌症者,抗子宫内膜抗体与内膜结合后可影响胚胎着床,导致流产。此外,雌孕激素受体异常及同源盒基因(HOX)A−10表达异常也与子宫腺肌症患者不良妊娠结局有关[14]。HOX的表达异常与胚胎着床失败有关[15]。子宫腺肌病患者分泌中期HOXA−10表达明显低于生育能力正常者,也是子宫腺肌症患者胚胎着床率低的原因之一[16]。
3.2 子宫腺肌症对卵巢储备以及卵子质量的影响本研究结果显示PSM前后子宫腺肌症患者Gn用量显著高于对照组,HCG日E2水平显著低于对照组。此外,子宫腺肌症患者的获卵数、成熟卵子数、正常受精数及可利用胚胎数均显著低于对照组。有研究发现单纯输卵管因素不孕的患者与子宫腺肌症患者、子宫内膜异位症患者和子宫腺肌症合并内膜异位症患者Gn用量、获卵数差异均无统计学意义[7]。陶婷等[17]回顾性分析了2008—2013年在南方医科大学南方医院行IVF−ET的患者225个周期,发现子宫腺肌症患者的Gn用量、获卵数与对照组相比差异无统计学意义。这与本研究结果不一致,可能与本研究纳入的患者合并子宫内膜异位症及子宫肌瘤有关,合并子宫内膜异位和子宫肌瘤可影响卵巢功能、妊娠及分娩。
综上所述,子宫腺肌症影响女性的生育能力,显著降低育龄期女性的持续妊娠率和活产率。临床在进行助孕治疗之前应筛查子宫腺肌症,提前告知患者子宫腺肌症对妊娠的不良影响,同时选择个体化治疗方案,改善患者妊娠结局。
