年轻乳腺癌的临床病理特点及预后因素分析:基于SEER数据库的回顾性研究
2021-03-26张华耀许水英林思园张利华张致远梁宝珍刘颖升李想娣
张华耀,许水英,林思园,张利华,张致远,梁宝珍,刘颖升,李想娣
乳腺癌现为女性恶性肿瘤发病第一位。乳腺癌的预后主要受分期、分子分型、细胞分化程度、年龄、脉管癌栓等影响[1]。其中年龄在各大指南,如NCCN、ESMO、CSCO 乳腺癌指南指出年龄是乳腺癌的独立预后因素[2,3];但在 AJCC 第 8 版乳癌患者术后复发风险评估中,却没把年龄纳入其中[4]。Panridge[5]和Ademuyiwa[6]等发表的关于年龄在乳腺癌的意义一文中,认为年龄只是在HR 阳性患者中是独立预后因素。因此,年龄(≤35岁)是否作为乳腺癌独立预后因素仍有争议。因此本研究,回顾分析2010~2014 年间SEER 数据库中乳腺癌患者,研究年轻乳腺癌的临床病理特点及预后因素分析。
1 资料和方法
1.1 临床资料
利用SEER Stat 软件(本号8.3.5)收集确诊年份在2004~2010 年间的乳腺癌患者。纳入标准:①病理诊断为乳腺癌;②年龄>18 岁女性;③年龄、肿瘤病理类型、分子分型、组织学分级等临床病理信息完整;④乳腺癌相关预后信息完整;⑤完整的治疗。排除标准:未符合上述纳入标准其中之一。
1.2 研究因素及因变量
按照小于或等于35 岁和大于35 岁分为两个研究组。入选以下临床病理特征作为研究因素:年龄、购买医疗保险、TNM 分期、N 分期、组织学分级、分子分型。其因变量为乳腺癌相关死亡。
1.3 统计学方法
利用卡方检验比较小于或等于35 岁和大于35 岁组中乳腺癌患者间临床病理特征的差异是否有统计学意义。在小于或等于35 岁和大于35 岁组中乳腺癌患者的生存分析中,采用Kaplan-Meier法计算OS 和中位生存时间,利用COX 比例风险回归模型进行单多因素分析影响乳腺癌相关死亡的因素及分析影响小于或等于35 岁的乳腺癌患者的乳腺癌相关死亡因素。以上所有统计分析,应用SPSS 20.0 统计学软件计算,P<0.05 为差异有统计学意义。
2 结 果
2.1 纳入的两组乳腺癌一般临床病例资料比较分析
在 SEER 数据库中,2004~2010 年间入组研究中,≤35 岁共有 4157 人,>35 岁共有 16 7642 人。在一些重要基线资料两组比较中,≤35 岁患者Ⅲ(20%)、Ⅳ(7%)期的患者总体占比要比>35 岁乳腺癌患者高,P<0.05;≤35 岁患者中G2(33%)、G3(60%)以及G4(0.4%)的患者总体占比要比>35 岁乳腺癌患者高,P<0.05;≤35 岁患者淋巴结转移个数较多病例N2(9%)、N3(3%),P<0.05;≤35 岁患者中三阴乳腺癌(20.4%)、HER2 阳(7.3%)乳腺癌占比较高,P<0.05;在≤35 岁患者中,购买的保险的比例相对较低,96%,P<0.05。总的来说,在各种危险因素中,处于复发风险高的因素多发生在≤35 岁的患者,因此临床病理资料提示,年轻乳腺癌恶性程度更高。如表1。
2.2 年轻与非年轻乳腺癌患者乳腺癌相关死亡的KM 生存分析
截至随访终点(2016 年),入组年轻乳腺癌共449 例发生乳腺癌相关死亡,死亡率10.82%(449/4147),大于35 岁乳腺癌发生11677 例发生乳腺癌相关死亡,死亡率6.97%(11 677/167 642)。KM 生存曲线在随访20 个月开始体现出现小于或等于35 岁组的生存率较大于35 岁组明显降低(卡方值98.007,P=4.1689E-23)。在随访 80 个月终点处,两组累积生存率相差约10%,P<0.01,具有统计学意义。单因素KM 分析,说明小于35 岁是影响乳腺癌预后的重要因素。如图1。
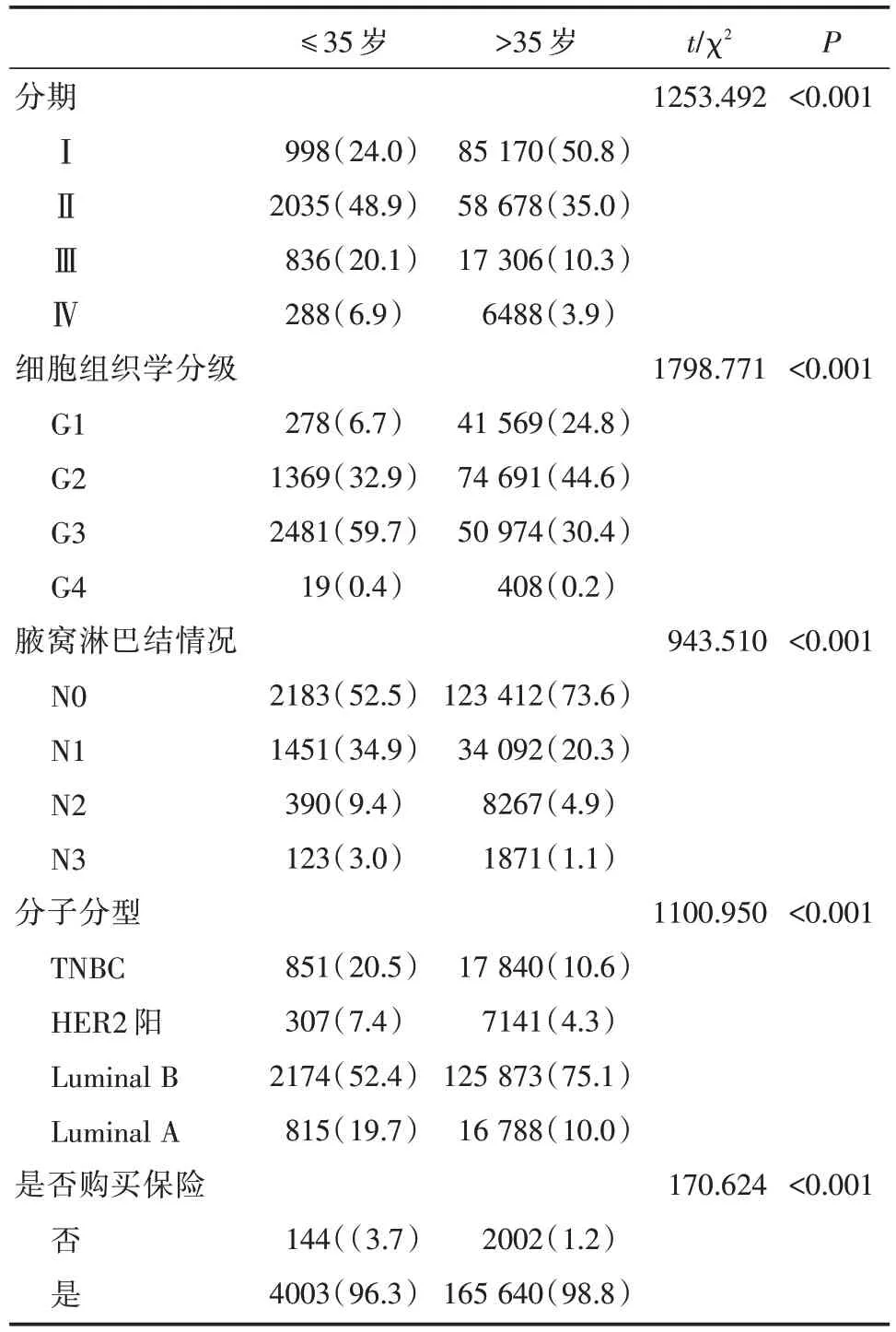
表1 SEER 数据中2004-2010 年,年轻与非年轻乳腺癌患者的基线特征
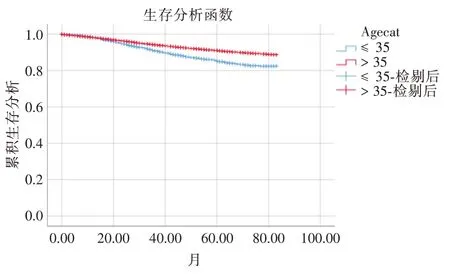
图1 年轻与非年轻乳腺癌患者乳腺癌相关死亡的KM 生存分析函数
2.3 在年轻与非年轻乳腺癌组中乳腺癌相关死亡Cox 单因素与多因素分析
Cox乳腺癌相关死亡单因素分析提示≤35岁预后更差(HR1.624,P<0.01);没有购买保险提供足够的医疗保障的患者预后更差;组织分期Ⅲ、Ⅳ级预后更差,其中Ⅳ期HR为56.483(53.102,60.080),P<0.01;N 分期中,淋巴结转移数更多的预后更差;分子分型中,TNBC、HER2 阳预后更差。Cox 乳腺癌相关死亡多因素分析提示年轻乳腺癌、购买医疗保险、组织分级、N 分期、分期、分子分型均是独立预后因素,其中我们重点阐述的≤35 岁乳腺癌死亡风险明显升高HR=1.215(1.106,1.336),P<0.01。因此说明≤35 岁是乳腺癌的独立预后预测因素。如表2。

表2 年轻与非年轻乳腺癌患者乳腺癌相关死亡的单因素及多因素分析
2.4 在年轻乳腺癌组中乳腺癌相关死亡Cox 单因素与多因素分析
Cox 乳腺癌相关死亡单因素分析提示≤35 岁预后更差HR=1.215(1.106,1.336)P<0.01;在单因素分析中,没有购买保险、分期Ⅱ、Ⅲ、Ⅳ期、细胞分化程度低、TNBC、HER2 阳患者死亡风险更高;多因素分析中提示分期Ⅲ、Ⅳ期、细胞分级Ⅲ/Ⅳ级、淋巴结转移、提供足够的医疗保障的患者预后更差;组织分期Ⅲ、Ⅳ级预后更差,其中Ⅳ期HR为56.483(53.102,60.080),P<0.01;N 分期中,淋巴结转移数更多的预后更差;分子分型TNBC、HER2阳预后更差,是独立预后因素。如表3。
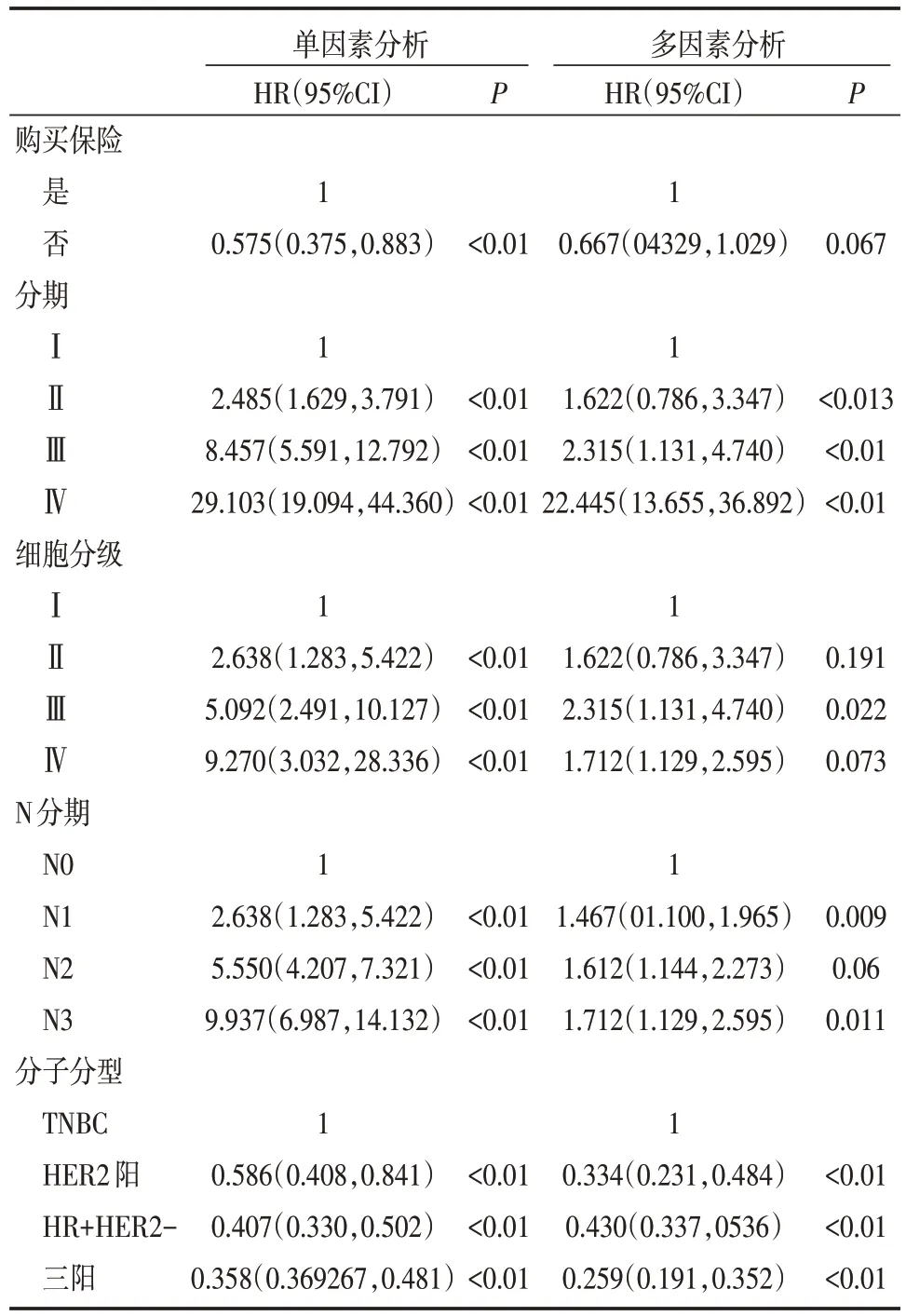
表3 年轻乳腺癌患者乳腺癌相关死亡的单因素及多因素分析
3 讨 论
乳腺癌是女性最常见的恶性肿瘤之一,好发年龄在40~50 岁,年轻乳腺癌(≤ 35 岁)发病率相对较低,相关资料显示年轻乳腺癌患者占乳腺癌患病人群的3%~20%[7-9]。大量研究证实乳腺癌在年轻患者中具有不同的特点,而且更容易复发、转移和死亡,预后较差。目前为止,有关年轻乳腺癌患者的临床特点、病理特征的研究报道样本量有限、资料孤立、结论不一致。因此,本研究利用循证医学方法,通过对SEER 数据库2004~2010 年乳腺癌进行统计研究,大样本地对年轻乳腺癌的临床和病理资料与中老年乳腺癌进行对比,探讨年轻乳腺癌独特的临床及病理特征,从而为本病的早期预防、诊断及治疗提供参考。
本研究提示,在各种危险因素中,≤35 岁的患者复发风险较高,临床病理资料亦提示,年轻乳腺癌恶性程度更高。根据既往研究,年轻乳腺癌临床上具有高淋巴结转移率、高组织学分级、高临床分期、高三阴性比例、大肿块的“四高一大”的特征[10]。纵观可知,不可控的因素有分子分型,组织分级,可控的因素是T 分期,争取早发现降低分期,改善预后,与我国开展的两癌筛除的目的相一致。同时我们发现没有医疗保险即经济基础较差的患者难以保证治疗导致预后更差。
本研究KM 生存曲线在随访20 个月开始体现出现小于或等于35 岁组的生存率较大于35 岁组明显降低(卡方值98.007,P=4.1689E-23)。在随访80 个月终点处,两组累积生存率相差约10%,P<0.01,具有统计学意义。单因素KM 分析,说明小于35 岁是影响乳腺癌预后的重要因素。乳腺癌相关死亡Cox 多因素分析提示年轻乳腺癌、购买医疗保险、组织分级、N 分期、分期、分子分型均是独立预后因素,其中本研究重点阐述的≤35 岁乳腺癌患者死亡风险明显升高HR=1.215(1.106,1.336),P<0.01。因此说明≤35 岁是乳腺癌的独立预后预测因素。
多项大型研究显示,低龄是乳腺癌复发和死亡的独立危险因素,且年轻乳腺癌患者即使接受了较激进的治疗,仍然具有较高的复发和死亡风险[11]。同时,亦有研究显示出相反的结果。Panridge[5]和 Ademuyiwa[6]等均认为,与 ER 表达和或PR 表达阳性的乳腺癌患者相比,ER 表达和PR表达均为阴性的乳腺癌患者以及HER2 表达阳性的乳腺癌患者的预后较差,且该2 类患者的5 年总生存率并未随年龄的增加而出现较大差异,提示较差的预后与年龄无关。因此他们认为年轻患者激素水平较高对HR 阳性患者有预后影响。本研究认为不管是否HR 阳性,年轻患者有更差的预后,本研究为回顾性分析,得到的预后因素资料较少,影响最后的研究结果。
本研究Cox 乳腺癌相关死亡单因素分析提示≤35 岁预后更差 HR=1.215(1.106,1.336)P<0.01;在单因素分析中,没有购买保险、分期Ⅱ、Ⅲ、Ⅳ期、细胞分化程度低、TNBC、HER2 阳患者死亡风险更高;多因素分析中提示分期Ⅲ、Ⅳ期、细胞分级Ⅲ/Ⅳ级、淋巴结转移、提供足够的医疗保障的患者预后更差;组织分期Ⅲ、Ⅳ级预后更差,其中Ⅳ期 HR 为 56.48(53.102,60.080),P<0.01;N 分期中,淋巴结转移数更多的预后更差;分子分型TN-BC、HER2 阳预后更差,是独立预后因素。与总体的乳腺癌患者预后因素无特殊差异。
总之,小于或等于35 岁患者中,临床病理表现的恶性程度更高。在国内外均一致认为年轻系HR 乳腺的独立预后因素。在TNBC、HER2 阳患者中,因年轻的患者分子分型更偏向TNBC 或HER2阳,组织分级更高,显得总体预后更差,因此≤35岁作为与会因素仍有一定争议。不可控的因素有分子分型,组织分级,可控的因素是T 分期,争取早发现降低分期,改善预后,与我国开展的两癌筛除的目的相一致。同时我们发现没有医疗保险即经济基础较差的患者难以保证治疗导致预后更差,因此年轻患者也需要完善医疗保险。提高年轻乳腺癌患者的预后。
