神经内镜与显微镜手术治疗垂体瘤疗效与安全性的Meta分析
2021-03-22文朋程登贵李梦芝陈欢
文朋 程登贵 李梦芝 陈欢*
1 遵义医科大学第三附属医院(遵义市第一人民医院) (贵州 遵义 563000)
2 遵义医科大学附属医院 (贵州 遵义 563000)
内容提要:目的:评价神经内镜和显微镜手术治疗垂体瘤的疗效和安全性。方法:检索建库至2019年3月PubMed、EMBASE、CNKI等全文数据库,通过RevMan5.3软件进行Meta分析。结果:共纳入29项随机对照试验,Meta分析结果显示:经神经内镜手术较显微镜手术切除垂体瘤在术中出血量、术后住院时间、肿瘤全切率、激素水平恢复、术后脑脊液漏、尿崩、出血、颅内感染、鼻中隔穿孔和垂体功能低下等方面具有明显优势,且差异具有统计学意义。结论:神经内镜相比显微镜手术治疗垂体瘤更加利于患者术后恢复,缩短术后住院时间,且在减少术后并发症方面有明显优势。
垂体瘤主要指垂体前后叶和颅咽管上皮残余细胞产生的良性肿瘤,其发病率占颅内肿瘤的10%~25%[1]。临床症状严重影响患者的生活质量和生命健康。现垂体瘤的主要外科手术治疗方法为经鼻-蝶入路显微镜和神经内镜手术,而关于两种不同手术方式的比较缺乏可靠、全面的循证证据支持[2]。本研究拟采用Meta分析法对神经内镜和显微镜切除垂体瘤手术进行系统性分析,以期为临床提供循证参考依据。
1.资料与方法
1.1 文献检索文献检索策略
检索数据库:PubMed、EMbase、万方和CNKI数据库等。
计算机检索建库至2019年3月发表的RCT文献,检索文种限定为中文和英文,中文检索词:显微镜、神经内镜、垂体瘤。英文检索词:microscopy、neuroendoscopy、pituitary adenoma。
1.2 文献纳入与排除标准
纳入标准:①随机对照试验(RCT);②明确诊断为垂体瘤患者,诊断标准符合相关标准;③观察组为神经内镜手术,对照组采用显微镜。排除标准:①单纯描述性文献;②原始文献设计不严谨;③同一研究人员发表的重复性文献。
1.3 资料提取
由两名研究人员独立进行文献筛选及资料提取,并根据上述纳入、排除标准确定是否真正符合纳入标准,对存在分歧的文献经讨论并由第3名研究者决定是否纳入。
1.4 文献质量评价
使用改良的Jadad评分量表[3]进行质量评价,评价内容包括:随机分配方法;随机化方案隐藏情况;是否运用盲法;退出与失访报道。≤3分的文献为低质量研究,4~7分的文献属于高质量研究。
1.5 统计学分析
运用Rev Man 5.3软件进行Meta分析。连续型变量应用均数差(MD)分析,计数资料采用比值比(OR)为效应量,以95%为置信区间(CI);P>0.1或I2≤50%,表示RCT间异质性无统计学意义,运用固定效应模型分析;当P≤0.1或I2>50%,采用随机效应模型进行分析;P<0.05为差异有统计学意义。
2.结果
2.1 检索结果
初检文献590篇,剔除重复文献325篇,排除综述、诊断不明确、非随机对照试验、干预措施与本研究不符、结局指标不符合纳入标准的文献236篇,最后纳入29篇文献。
2.2 文献一般情况与质量评价
共纳入29个RCTs,涉及2180例受试者。所有文献均未对退出及失访情况进行报道,只有一篇注明采用双盲法超过4分,详见表1。

表1. 纳入研究的特征和方法学质量评价
2.3 结局指标Meta分析
2.3.1 有效性比较
2.3.1.1 术中出血量比较
纳入20篇文献,共1513例患者,各研究间异质性明显(I2=98%,P<0.00001),经敏感性分析依次剔除单个研究后,未见明显影响异质性研究,采用Random效应模型进行分析;结果显示神经内镜组较显微镜组术中出血量少,且差异具有统计学意义,见图1。

图1. 经神经内镜手术和显微手术治疗垂体腺瘤术中出血量比较
2.3.1.2 术后住院时间比较
纳入23个研究(共1979例),各研究间异质性明显(I2=96%,P<0.00001),经敏感性分析依次剔除单个研究后,未见明显影响异质性研究,运用Random效应模型进行分析;结果显示:神经内镜组术后住院时间较显微镜组短,差异具有统计学意义,见图2。
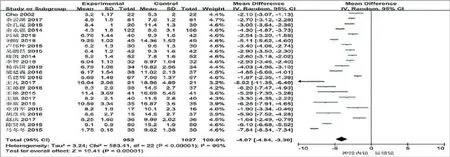
图2. 经神经内镜与显微镜垂体瘤切除术后住院时间比较
2.3.1.3 垂体瘤全切情况
纳入19篇文献共1491例垂体瘤患者;异质性检验I2=29%,P=0.11,各研究间异质性无统计学意义,运用Fixed效应模型进行分析;结果显示,神经内镜组与显微镜组相比肿瘤全切率高,差异具有统计学意义,见图3。

图3. 两种手术治疗垂体瘤肿瘤全切率比较
2.3.1.4 激素水平恢复
纳入5个研究,异质性检验各研究间异质性不明显(I2=36%,P=0.18),运用Fixed效应模型进行分析;结果显示,神经内镜组术后激素水平恢复正常比率者较显微镜组高,且差异具有统计学意义,具体结果见图4。
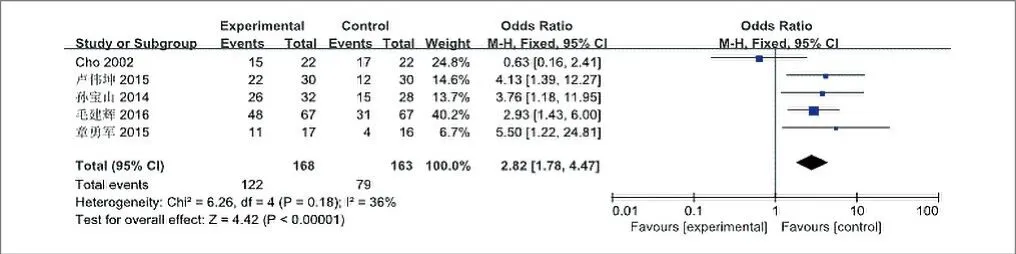
图4. 两种手术治疗垂体瘤术后激素水平恢复情况比较
2.3.2 两种手术方式安全性比较
共纳入29个研究报道了神经内镜与显微镜手术治疗垂体瘤术后出现的术后不良反应。Meta分析结果示:各亚组临床研究间的统计学异质性均不明显(I2≤50%,P>0.01),均采用固定效应模型进行Meta分析。与对照组采用显微镜进行手术相比,神经内镜组术后出血尿崩、脑脊液漏、颅内感染、鼻中隔偏曲、垂体功能低下发生率低,且具有统计学意义,详见表2。

表2. 两种手术方式治疗垂体瘤术后安全性Meta分析结果
3.讨论
垂体瘤是发病率较高且严重影响患者生命及生活质量的颅内肿瘤[4]。目前手术为其主要治疗方法。随着对颅底解剖认识及显微操作技术的日益提高,目前通过鼻-蝶入路切除垂体瘤手术方式主要有经神经内镜和显微镜下手术。2009年国外学者研究报道与传统显微镜手术相比,神经内镜手术垂体瘤全切除率更高[5]。可能的原因为:内镜观察角度广,可从不同的角度观察肿瘤,能避免显微镜下术野存在的视觉盲区。2012年DeKlotz等[6]进行系统性分析表明,相比显微镜手术,神经内镜手术后鼻出血发生率更低。然而上述两种手术方法各有优缺点,目前仍缺乏确凿循证学证据。
Meta分析的最终分析结果受纳入的RCTs的质量影响,纳入的RCT为低质量,可能会导致选择偏倚、测量偏移。在既往的研究中,因缺乏RCTs试验,大多采用病例对照回顾性研究作为分析对象,而本研究中,本文所文献均为RCT、纳入的病例数更大,从而更有效地避免了上述误差,提高了结论质量。
本文通过系统性评价及分析显示:神经内镜较显微镜切除垂体瘤在手术时间、术中出血量、术后住院时间、肿瘤全切率、术后脑脊液漏、尿崩、出血、颅内感染、鼻中隔穿孔和垂体功能低下等方面具有明显优势,且差异具有统计学意义。
