2型糖尿病白内障患者术后糖化血红蛋白和视觉满意度的研究
2021-03-18李鹏潘绍新
李鹏,潘绍新
(安徽医科大学附属阜阳医院,安徽 阜阳 236000)
0 引言
糖尿病具有很高的发病率和死亡率,并且对生活质量(QOL)有明显的负面影响。很多糖尿病患者会合并微血管病变,具有破坏性作用,随之出现各种合并症,进而影响日常生活的几乎所有方面,并且紧张的生活给病人带来沉重负担[1-3]。糖尿病合并视力障碍的患病率从2.84%到22.2%不等,我国处于中间水平,在2型糖尿病患者中,白内障可被确定为视力障碍的原因,约占19%[4],研究证实糖尿病是白内障形成的已知危险因素,糖尿病患者的白内障患病率是健康人的2至5倍,且可提早20年发生,病情进展更加迅速[5-7]。
控制糖尿病的有效疗法需要提高患者依从性,将药物治疗与饮食和运动相结合,并需要频繁地保健随访和血糖监测,糖尿病患者对药物治疗的依从性通常很差,视力障碍可能是阻碍患者遵嘱服药、适当运动、合理饮食和其他自我护理活动的重要原因,进而形成一个视力障碍和糖尿病逐渐加重的恶性循环[8-9]。
查阅文献发现,血糖是影响患者手术成功率、术后视觉满意度及生活质量的重要因素[10],但目前尚未发现糖尿病合并白内障患者糖化血红蛋白与术后视力改善水平及视觉满意度的关系研究,所以我们进行了本次研究。
1 材料与方法
1.1 研究人群
我们纳入了2017年7月至2019年12月期间在我院进行白内障手术的42名白内障合并2型糖尿病患者。对患者进行了前瞻性的手术前1个月和术后3个月的随访。我们排除了具有临床意义的糖尿病性黄斑水肿、增生性或非增生性糖尿病性视网膜病变以及玻璃体出血的证据的患者。我们还排除了既往进行过白内障手术的患者、术前最佳矫正视力为0.63或更好的患者以及手术过程中涉及术中或术后并发症的患者。
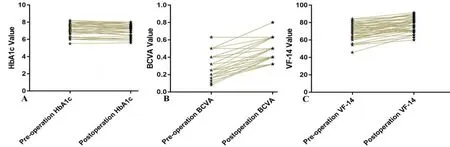
图1 白内障术前与术后病人糖化血红蛋白(A)、最佳矫正视力(B)及视觉满意度(C)对比

表1 白内障病人术前术后指标改善程度之间的关系
1.2 血糖控制和视力
在手术前5-7天和手术后3个月再次测量每个患者的HbA1c水平和患眼的视敏度。HbA1c水平的所有测量均在安医大附属阜阳医院化验室使用相同的技术进行。我们将65岁以上的患者定义为“老年患者”,选择65岁是因为与65岁以下的患者相比,该年龄组大多数患有糖尿病相关并发症的风险增加[11]。白内障类型和严重程度使用第二版晶体不透明度分类系统(LOCS II)。本次研究遵循了《赫尔辛基宣言》的宗旨,获得医院道德委员会的批准,所有参与者均签署了书面知情同意书。
1.3 视功能及视觉满意度问卷调查
针对视觉舒适度、视功能以及术后生活质量制定问卷调查,评价患者术后视功能满意度、脱镜率。问卷调查表参考国际广泛应用的视功能生存质量调查评估表Visual Function-14(VF-14)。该量表从以下几个方面评价术后视功能的好坏:立体视觉、视觉适应、周边视觉以及主观视觉。评价表以五个等级来评价患者视功能状态:没有困难、略有困难、困难、比较困难、非常困难,分别计为 5、4、3、2、1分,调查表总分的平均值乘以20 即为患者术后视功能的评分[12]。
1.4 手术治疗
所有外科手术均由三名经验丰富的外科医生之一采用类似技术进行。手术均在局麻下进行,所有患者均采用超声乳化术。在所有情况下,均将6毫米可折叠单片非球面人工晶状体(US863,美国)植入囊袋中。在手术结束时,除非存在禁忌症,否则结膜囊内涂妥布霉素地塞米松眼膏。中位手术时间为15分钟(平均16分钟,范围为10-28分钟)。
1.5 统计分析
我们使用SPSS 20.0软件进行统计分析,在双侧试验中,P<0.05被认为具有统计学意义,通过Shapiro-Wilk检验对临床参数分布的正态性进行检验,对于具有正态分布的连续变量,进行了独立和配对的T检验;对于具有非正态分布的变量,进行了Wilcoxon符号秩检验和Mann-Whitney-U检验,计算连续变量的双变量相关性(正态分布为皮尔逊相关性,非正态分布为Spearman相关性),多重线性回归分析研究视觉满意度改善水平和视力改善、糖化血红蛋白变化、年龄和性别之间的关系。
2 结果
2.1 研究人群
本次研究包括42名患者52例患眼,年龄56-77岁,平均(66.42±5.11)岁,大约37.5%是男性,糖尿病的诊断年龄(52.92±6.36)岁,所有患者均接受了糖尿病的口服药物治疗,15.0%的患者接受了胰岛素注射的进一步治疗。在随访期间,未发现任何患者的药物治疗剂量或治疗方式发生改变。
2.2 白内障患者术前术后各项指标对比
手术后,治疗眼的最佳矫正视力(BCVA)从(0.31±0.13)提高到(0.50±0.13)(P<0.001,Wilcoxon检验);在手术后的3个月中,HbA1c术后平均降低0.35%(95%CI:0.14-0.75),从平均(7.20%±0.73%)降至(7.00%±0.54%)(P=0.003,Wilcoxon测试);视功能及视觉满意度问卷调查结果显示,术后VF-14值(77.55±7.69)较术前(70.02±8.91)提高了约12%,差异具有统计学意义(P<0.001,Wilcoxon检验,详见图1)。
2.3 白内障患者术前术后各项指标的相关性
分析患者术后糖化血红蛋白、最佳矫正视力及视觉满意变化水平之间的程度和方向关系,结果显示:术后视觉满意度改善程度和糖化血红蛋白改善程度(r=0.36,P=0.01)以及最佳矫正视力改善程度(r=0.37,P=0.01)均呈正相关关系。而糖化血红蛋白改善程度和最佳矫正视力改善程度关联不明显(r=-0.06,P=0.66),详见表1。
2.4 白内障患者术后视觉满意度与多项指标的多重回归分析
以视觉满意度改善水平为因变量,性别、年龄、糖化血红蛋白变化、LOCS II分级和最佳矫正视力变化为自变量,建立多重线性回归方程。全变量回归分析的决定系数r2=0.266,调整决定系数r2=0.186,方程经方差分析检验具有统计学意义(F=3.327,P=0.012)。视觉满意度改善水平与性别、年龄、糖化血红蛋白变化、LOCS II分级和最佳矫正视力变化的回归系数分别为-0.325、0.463、6.988、0.289和24.467,其中糖化血红蛋白变化和最佳矫正视力变化的回归系数差异均具有统计学意义(P<0. 05,详见表2) 。
3 讨论
据临床统计,随着发病率的不断增加,糖尿病性白内障已成为糖尿病的主要并发症之一,其发生率与糖尿病的病程有关,即糖尿病病程越长,发生白内障的可能性越大。在糖尿病性白内障患者中降低胰岛素水平和抑制半乳糖激酶活性可导致体内血糖含量增加,这些症状会导致房水渗透压的增加及患者晶状体的肿胀、破裂和不透明[13]。前期Beaver Dam的纵向研究结果显示糖化血红蛋白升高与糖尿病妇女患白内障的风险增加有关[14],澳大利亚蓝山眼科研究显示这种风险(95%CI: 1.20-3.36)增加了2倍[15]。而以往糖化血红蛋白和白内障的研究多从渗透压、蛋白糖基化理论等方面探讨糖尿病性白内障的发病机制,而对血糖指标和白内障患者的视觉满意度研究较少。
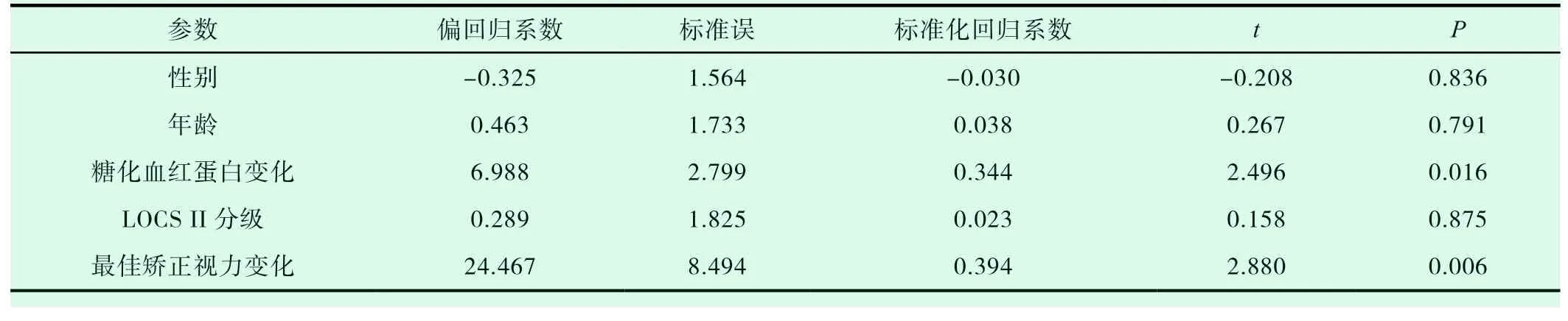
表2 视觉满意度改善影响因素的多重线性回归分析
本次研究结果显示,相对于术前,糖尿病性白内障患者术后的最佳矫正视力明显好转,糖化血红蛋白水平降低,视觉满意度明显提升,患者糖化血红蛋白水平改善水平和最佳矫正视力以及视觉满意度改善程度呈正相关关系,提示患者糖化血红蛋白水平下降越明显,患者手术后的视力恢复和视觉满意度提升越明显。这与前期的研究结果相似,血糖控制不佳的糖尿病患者的视力恶化,但这些患者可以从手术中获得综合益处,特别是对于年轻的患者[11]。而且,陆琼[4]的研究显示低HbA1c白内障病人术后视力恢复明显较高HbA1c病人好,且并发症较小较轻。我们推测这一结果的产生可能是通过白内障摘除手术改善视力,可以提高患者对药物治疗和自我保健活动(如自我血糖监测、锻炼和饮食),从而更好地控制了血糖水平。我们进一步分析糖尿病性白内障患者的性别、年龄、糖化血红蛋白变化、LOCS II分级和最佳矫正视力变化对视觉满意度改善的影响,结果显示糖化血红蛋白和最佳矫正视力变化对患者视觉满意度影响明显,患者术后血糖控制良好,视力水平改善明显,则患者的视觉满意度和生活质量就会明显提高。与Dor Bar-Oz[11]的研究结果类似,患者的视力水平改善后,患者的视觉舒适度、视功能以及术后生活质量可明显改善,这条因果关系显而易见的。而血糖水平对视觉满意度的影响可以由直接和间接两个方面解释,直接作用为血糖增加可以加速白内障的形成和视力恶化,其机制包括眼内渗透压的改变和氧化应激反应后改变晶状体的结构[16-17]。间接作用为患者HbA1c水平降低后,意味着血糖降低,从而对自己的疾病管理能力更有信心,拥有更高的治疗依从性以及提高活动能力,进而获得满意的视觉质量。
总之,白内障摘除术对2型糖尿病患者的血糖控制及生活质量有积极影响。密切监测糖化血红蛋白可以间接预见糖尿病性白内障患者的视力水平和生活质量,故可以在临床工作上推广应用。
